第1期(輕度)
點狀表層角膜病變:角膜上皮不規則和增生
淚膜破裂時間縮短:淚液穩定性下降
表層新生血管:來自角膜緣的血管侵入

角膜神經重建術(corneal neurotization; CN)是一種將健康感覺神經轉移到角膜以實現再神經支配的手術,用於治療神經營養性角膜病變(neurotrophic keratopathy; NK)1)。NK是由三叉神經損傷導致角膜感覺減退或消失、上皮穩態破壞的難治性疾病,盛行率約為每10000人5例。
傳統的NK治療如人工淚液和瞼板縫合僅為症狀治療,無法解決根本的神經損傷。CN通過恢復角膜感覺來穩定眼表,是唯一可能改善長期預後的手術方式1)。
此後,手術方式迅速多樣化,包括內視鏡入路和無細胞同種異體移植的引入1)。
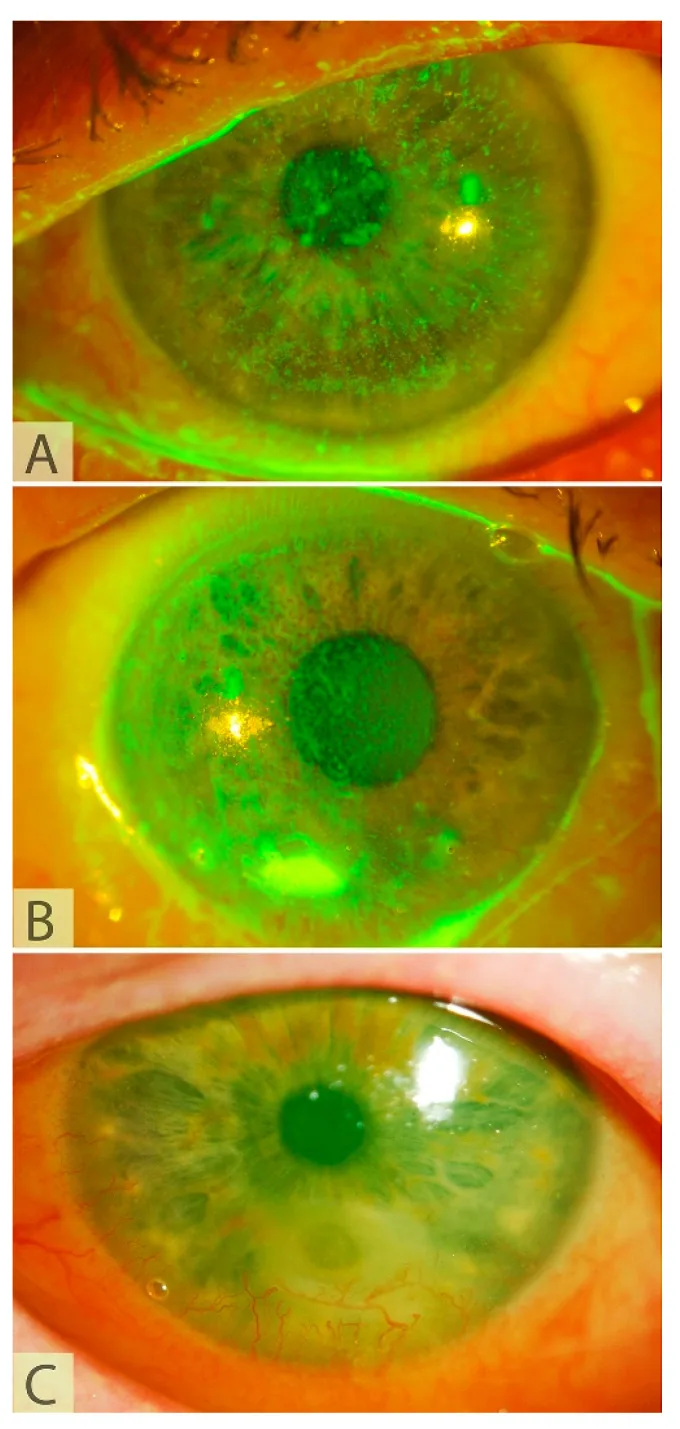
以下為CN所針對的神經營養性角膜病變的症狀和徵象。
NK患者因角膜感覺減退而難以自覺症狀。
NK的嚴重程度採用Mackie分類進行評估。
第1期(輕度)
點狀表層角膜病變:角膜上皮不規則和增生
淚膜破裂時間縮短:淚液穩定性下降
表層新生血管:來自角膜緣的血管侵入
第2期(中度)
第3期(重症)
角膜溶解:實質變薄和潰瘍形成
角膜穿孔:溶解進展的最重症
感染合併:繼發感染風險增高
角膜知覺使用Cochet-Bonnet角膜知覺計(CB)進行定量評估。在0mm(無感覺)至60mm(正常)的刻度上,低於20mm判定為低敏感性1)。
NK由三叉神經通路任何部位的損傷引起1)3)。
非侵入性觀察角膜上皮下神經叢的密度和形態2)。對於術前基線和術後神經再生監測非常有用。術後3個月可確認神經參數的改善2)4)。
Cochet-Bonnet角膜知覺計(CBA)是標準的定量檢查。將直徑0.12mm的尼龍絲從60mm(最大長度,最小壓力)開始垂直接觸角膜,每次縮短10mm直至感覺到知覺。絲越短壓力越大,表示知覺減退越嚴重。小於20mm為低敏感,50mm及以上為高敏感。
NK的治療根據Mackie分期採用階梯式方法。
對保守治療無反應、或持續角膜無感覺超過1年的患者是CN的候選者1)。
將供體神經直接轉移到角膜緣的方法。
使用插入神經移植物橋接供體神經和角膜的方法。在所有病例中佔63%2)。
| 項目 | 直接法 | 間接法 |
|---|---|---|
| 知覺恢復速度 | 快 | 較慢 |
| 12個月時的結果 | 相當 | 相當 |
| 二次手術部位 | 無 | 有 |
在12個月時,直接法和間接法的知覺恢復沒有顯著差異1)2)。
捐贈神經的選擇基於神經的存活能力、軸突數量以及與角膜的接近程度5)。
| 神經 | 有髓軸突數量 | 特徵 |
|---|---|---|
| 眶上神經 | 約6,000 | 靠近角膜,首選 |
| 滑車上神經 | 約2,500 | 存在解剖變異 |
| 耳大神經 | 約6,530 | 對雙側NK有用 |
Terzis等人提出有效神經重建所需的有髓軸突數量閾值為900條4)。眶上神經和滑車上神經的遠端部分均含有超過2,000條有髓軸突,完全滿足此標準4)5)。
比較研究顯示,在12個月時角膜感覺恢復無顯著差異。直接法無需移植物,感覺恢復稍快(3-6個月時CB值有統計學顯著改善),但間接法可透過小切口進行,也適用於雙側NK。術式的選擇取決於供體神經的可用性、到角膜的距離以及術者的經驗。
角膜是體內神經密度最高的組織之一,每平方毫米約有7000個傷害感受器。其敏感度是牙髓的40倍,皮膚的400-600倍。
神經支配通過三叉神經第一支(眼神經)→鼻睫神經→長睫神經到達角膜。神經穿過Bowman層形成上皮下神經叢。70%的受體是多覺型(對化學、熱和機械刺激有反應),20%是機械感受器,10%是冷感受器。
角膜神經含有並釋放P物質、CGRP、神經肽Y和VIP等神經傳遞物質。這些物質調節上皮細胞的增殖、遷移和再生,對維持角膜穩態至關重要。
NGF、BDNF、GDNF、NT-3、NT-4/5等營養因子也由角膜神經供應。這些因子的喪失是NK中上皮癒合延遲和恆定破壞的根本原因。
在CN中,健康的捐贈神經被重新定位到角膜鞏膜交界處1)。
直接法是將捐贈神經的遠端直接植入角膜。間接法是透過中間移植片橋接捐贈神經和角膜。無論哪種方法,軸突纖維都會從捐贈神經延伸到角膜基質和上皮下層,導致角膜再神經化1)。
軸突再生遵循華勒變性的典型模式1)。初始軸突崩解後,巨噬細胞清除變性的髓鞘,許旺細胞從捐贈神經的健康近端分化遷移,促進軸突再生。NGF和IL-1的上調在促進軸突發芽中起重要作用1)。
在大鼠模型中,CN增加了角膜神經密度,但通過移植片再生的軸突中只有一小部分到達角膜。提示角膜可能選擇性地只允許具有特定表現型的無髓神經纖維生長1)。
角膜神經的營養功能往往比感覺功能恢復得更早。因此,即使12個月時CB值改善不佳,也存在IVCM確認角膜神經且上皮缺損已癒合的病例1)。
2025年的一項範疇回顧(12項研究,164隻眼)報告CN的成功率為60.7-100%(平均90%)。術前平均CCS(CBA)為2.7 mm,術後顯著改善至36.0 mm(範圍:21.1-49.7 mm)。角膜感覺平均在4.1個月出現,並在12個月達到峰值2)。
間接法(腓腸神經移植)佔所有病例的63%,最為常見。無細胞同種移植效果與自體移植相當,優點是縮短手術時間並避免供體部位併發症2)。
Catapano等人報告了19隻眼(平均年齡12.5歲),87%的患者達到CB 40 mm,64%恢復了完全知覺。將束狀插入角膜鞏膜隧道的組顯示出更早的知覺恢復2)。
一名11歲男孩的Mackie第1期病例,MICN後6個月出現客觀知覺改善,21個月時中央角膜知覺達到20 mm。Schirmer試驗從15 mm改善至30 mm,視力從6/18恢復至6/56)。
兩例高齡(62歲和70歲)且長期去神經(23年)的病例在MICN後未能獲得持續的知覺改善。三叉神經近端損傷(如聽神經瘤術後)可能「功能儲備」較低,與周邊性原因(如疱疹性角膜炎)相比預後較差7)。
這些發現表明,高齡、長期去神經和三叉神經近端損傷是CN的不良預後因素,應在患者選擇和諮詢中考慮7)。
2025年的一項範圍綜述(164隻眼)報告成功率為60.7%至100%(平均90%)。術前角膜感覺(CBA)從平均2.7毫米顯著改善至術後36.0毫米,在12個月時,超過60%的兒童恢復了正常感覺。然而,老年和長期去神經支配的病例效果可能較差。
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.