การถลอกของกระจกตา เป็นการสูญเสียเยื่อบุผิวกระจกตา ทั้งชั้น เป็นหนึ่งในการบาดเจ็บที่พบบ่อยที่สุดในจักษุวิทยาฉุกเฉิน
การกร่อนกระจกตา แบบง่ายมีแนวโน้มที่จะหายได้เอง และหายภายในไม่กี่วันด้วยยาหยอดตาปฏิชีวนะเพื่อป้องกันการติดเชื้อและยาหยอดตากรดไฮยาลูโรนิกเพื่อส่งเสริมการสร้างเยื่อบุผิวใหม่
หากไม่หายภายใน 1 สัปดาห์ขึ้นไป จำเป็นต้องตรวจสอบสาเหตุในฐานะข้อบกพร่องของเยื่อบุผิวแบบถาวร (PED )
สาเหตุของ PED ได้แก่ อัมพาตเส้นประสาทไทรเจมินัล ภาวะตาแห้ง ภาวะเซลล์ต้นกำเนิดพร่อง สาเหตุจากยา และอื่นๆ
การสั่งยาหยอดตาชาเฉพาะที่เพื่อระงับปวดควรหลีกเลี่ยงอย่างเคร่งครัด เนื่องจากทำให้เกิดโรคกระจกตา จากพิษ
ตัวอย่างใบสั่งยา: ยาหยอดตา Cravit 1.5% (4 ครั้งต่อวัน) + ยาหยอดตา Hyalein 0.1% (4 ครั้งต่อวัน) + ยาทาตา Tarivid 0.3% (2 ครั้งต่อวัน)
การถลอกของกระจกตา คือภาวะที่เยื่อบุผิวกระจกตา ทั้งชั้นสูญเสียไป เรียกอีกอย่างว่าการกร่อนกระจกตา แบบง่าย
เยื่อบุผิวกระจกตา ประกอบด้วยเยื่อบุผิวสความัสแบบชั้น 5-6 ชั้น อยู่บนเยื่อฐาน ในสภาวะปกติจะมีการเปลี่ยนถ่ายทุก 7 วัน ปกป้องดวงตาจากสิ่งกระตุ้นทางกลและเคมีจากภายนอก เมื่อชั้นทั้งหมดนี้สูญเสียไป เยื่อฐานจะถูกเปิดออกและปลายประสาทรับความรู้สึกของกระจกตา จะถูกกระตุ้นโดยตรง ทำให้เกิดอาการปวดอย่างรุนแรง น้ำตาไหล และเลือดคั่ง
การถลอกของกระจกตา จากการบาดเจ็บเป็นหนึ่งในการบาดเจ็บทางตาที่พบบ่อยที่สุดในเวชปฏิบัติประจำวัน กลไกการบาดเจ็บโดยทั่วไป ได้แก่ การระคายเคืองทางกลจากคอนแทคเลนส์ การขีดข่วนจากกระดาษ เล็บ ขอบใบไม้ และสิ่งแปลกปลอมกระเด็นเข้า
ทางคลินิก แบ่งออกเป็นสองประเภทตามกลไกการเกิดและแนวทางการหาย:
ข้อบกพร่องของเยื่อบุผิวกระจกตา แบบง่าย (การกร่อนกระจกตา แบบง่าย)
ข้อบกพร่องของเยื่อบุผิวแบบถาวร (PED ) : ภาวะที่ข้อบกพร่องของเยื่อบุผิวกระจกตา ทั้งชั้นคงอยู่นานกว่า 1 สัปดาห์ (ในระดับสากล เกณฑ์ที่มากกว่า 2 สัปดาห์มักใช้) [5] ไม่สามารถคาดหวังการหายได้ด้วยการสังเกตเพียงอย่างเดียว จำเป็นต้องค้นหาสาเหตุและการรักษา
Q
การถลอกของกระจกตาและการกร่อนกระจกตาเป็นโรคเดียวกันหรือไม่?
A
ภาวะที่สูญเสียเยื่อบุผิวกระจกตา ทั้งชั้นเรียกว่า การลอกของเยื่อบุผิวกระจกตา (corneal abrasion) หรือการกร่อนกระจกตา อย่างง่าย (simple corneal erosion) ซึ่งมีความหมายใกล้เคียงกับการกร่อนกระจกตา ในความหมายแคบ ในทางกลับกัน โรคเยื่อบุผิวกระจกตา อักเสบแบบจุดตื้น (SPK ) เป็นความเสียหายบางส่วนและเป็นจุดของเยื่อบุผิว ซึ่งแตกต่างจากการลอกของเยื่อบุผิวกระจกตา ที่มีการสูญเสียเยื่อบุผิวทั้งชั้น
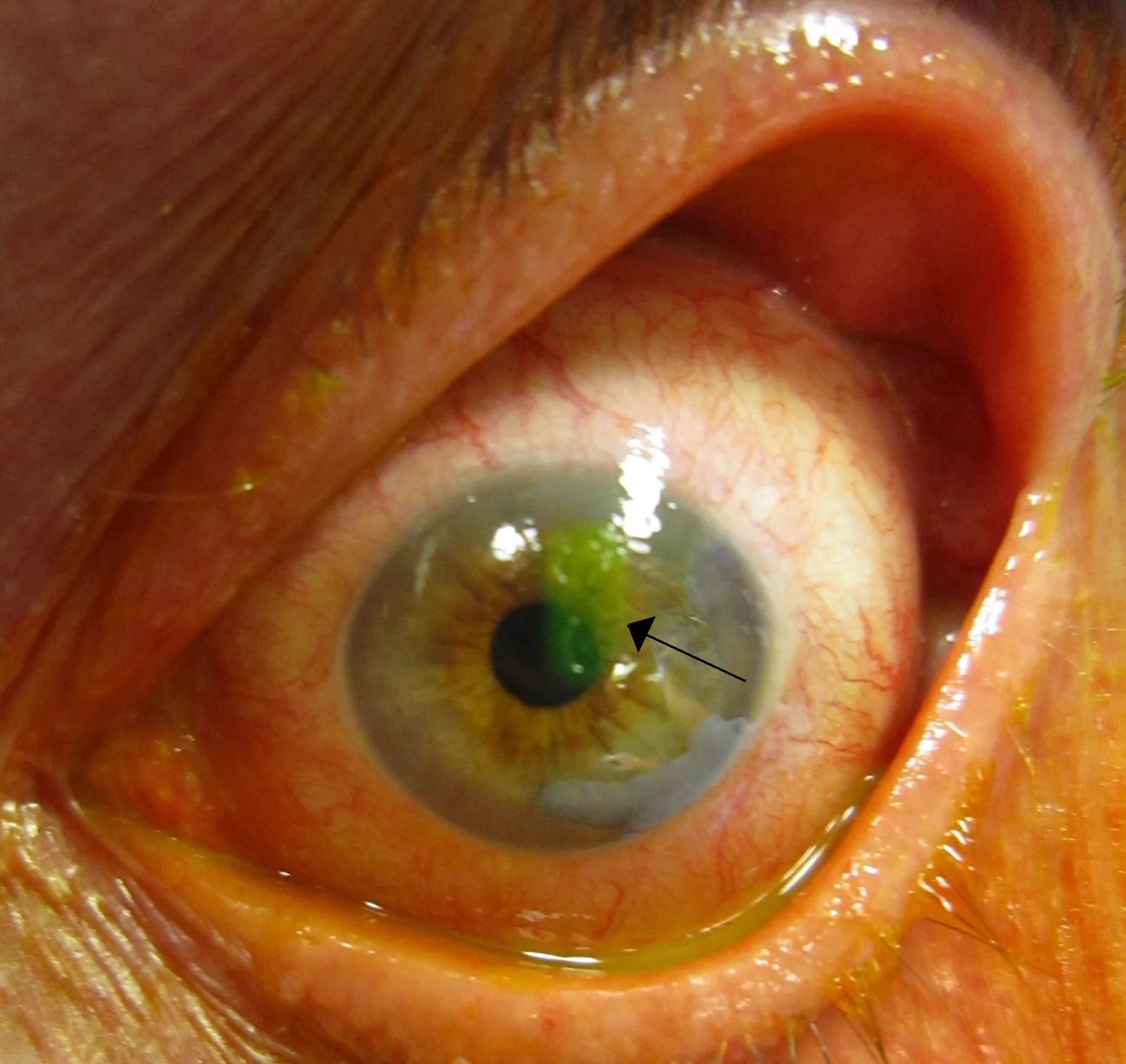
ภาพถ่ายทางคลินิกของการลอกของเยื่อบุผิวกระจกตาที่แสดงอย่างชัดเจนด้วยการย้อมฟลูออเรสซีน ภาพถ่ายทางคลินิกของรอยโรคขาดเยื่อบุผิวกระจกตา ที่ให้ผลบวกต่อการย้อมฟลูออเรสซีน สอดคล้องกับผลการตรวจรอยโรคขาดเยื่อบุผิวกระจกตา ที่ให้ผลบวกต่อฟลูออเรสซีน ซึ่งกล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ในการลอกของเยื่อบุผิวกระจกตา ผู้ป่วยมักมีอาการปวด น้ำตาไหล และตาแดง อาการปวดเกิดจากการเปิดเผยปลายประสาทรับความรู้สึกของกระจกตา และอาจมีอาการเปิดเปลือกตาลำบากร่วมด้วย ในกรณีที่มีความเสี่ยงต่อการติดเชื้อ เช่น ประวัติโรคเบาหวาน หรือการใช้ยาหยอดตาสเตียรอยด์ ต้องระวังภาวะแทรกซ้อนจากการติดเชื้อเป็นพิเศษ
อาการปวดอาจรุนแรงขึ้นเมื่อการไหลเวียนเลือดทั่วร่างกายเพิ่มขึ้น เช่น การอาบน้ำหรือดื่มแอลกอฮอล์ ควรแนะนำให้ผู้ป่วยหลีกเลี่ยงการอาบน้ำและดื่มแอลกอฮอล์ในวันที่ได้รับบาดเจ็บ
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ร่วมกับการย้อมฟลูออเรสซีน จะทำให้เห็นรอยโรคขาดเยื่อบุผิวที่มีขอบชัดเจนได้อย่างชัดเจน ฟลูออเรสซีน จะถูกดูดซึมเข้าสู่บริเวณที่ขาดเยื่อบุผิว และเรืองแสงสีเหลืองอมเขียวสดภายใต้แสงสีฟ้าโคบอลต์
ผลการตรวจทางคลินิกของการกร่อนกระจกตาอย่างง่าย
อาการที่ผู้ป่วยรู้สึก : ปวดเฉียบพลันรุนแรง น้ำตาไหล ตาแดง
ผลการย้อมฟลูออเรสซีน : รอยโรคขาดเยื่อบุผิวที่มีขอบชัดเจน โดยทั่วไปเป็นรอยโรคเดี่ยวที่มีขอบเขตชัดเจน
การดำเนินโรค : โดยปกติเยื่อบุผิวจะสร้างใหม่ภายใน 2-3 วัน และหายโดยไม่ทิ้งความขุ่น
ผลการตรวจทางคลินิกของรอยโรคขาดเยื่อบุผิวกระจกตาที่คงอยู่ (PED)
ผลการตรวจลักษณะเฉพาะ : รอยโรคขาดเยื่อบุผิวรูปไข่ตามแนวนอน การเกิดขอบม้วน (rolled-up edge) ความขุ่นคล้ายกระจกฝ้า
ผลตรวจเพิ่มเติม : การรับความรู้สึกของกระจกตา ลดลง (โรคกระจกตา จากเส้นประสาทพิการ), การหลั่งน้ำตาลดลง
การดำเนินโรค : ไม่หายภายใน 1 สัปดาห์ขึ้นไป หากไม่รักษาโรคที่เป็นสาเหตุจะกลายเป็นดื้อต่อการรักษา
ใน PED มักพบรอยขาดของเยื่อบุผิวรูปไข่แนวนอน โดยมีขอบม้วนขึ้น (rolled-up edge) เมื่อโรคลุกลามอาจมีขุ่นของเนื้อกระจกตา ลักษณะคล้ายกระจกฝ้า
การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุด กลไกการบาดเจ็บที่พบบ่อยได้แก่:
การเสียดสีเชิงกลขณะใส่หรือถอดคอนแทคเลนส์ หรือการใช้ที่ไม่เหมาะสม
การข่วนด้วยเล็บมือ กระดาษ หรือขอบใบพืช
สิ่งแปลกปลอมเข้าตา (โลหะ เศษไม้ ฝุ่น ฯลฯ)
การกระแทกตาด้วยนิ้วของเด็ก
สาเหตุของ PED มีหลากหลายและจำแนกเป็น 7 หมวดหมู่:
พยาธิสรีรวิทยา โรค/สาเหตุที่เป็นตัวแทน อัมพาตเส้นประสาทไทรเจมินัล (โรคกระจกตา จากเส้นประสาทพิการ) เบาหวาน, ตาหลังปลูกถ่ายกระจกตา , เริมที่กระจกตา , นิวโรมาอะคูสติก, ภาวะเส้นประสาทไทรเจมินัล เจริญไม่เต็มที่ โรคจอตาพร่า เสื่อม (Corneal dystrophy) โรคจอตาพร่า เสื่อมแบบร่างแหชนิด (การกลายพันธุ์ R124C) การติดเชื้อและภูมิแพ้ เริมที่กระจกตา หลังการรักษาการติดเชื้อรุนแรง เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูใบไม้ผลิ ความแห้งของผิวตา ตาแห้ง รุนแรง หนังตาปิดไม่สนิท ตากระต่ายโรคภูมิต้านตนเอง โรคข้ออักเสบรูมาตอยด์ ภาวะสเต็มเซลล์พร่อง กลุ่มอาการสตีเวนส์-จอห์นสัน เพมฟิกอยด์ที่ตา โรค graft versus host (GVHD) การบาดเจ็บจากสารเคมี แผลไหม้จากยา ยาหยอดตากลุ่มเบต้าบล็อกเกอร์ อะมิโนไกลโคไซด์ ยาหยอดตาไดโคลฟีแนคโซเดียม การใช้ออกซิบูโปรเคนบ่อยครั้ง ยาหยอดตาสเตียรอยด์ ยาต้านมะเร็ง
ในโรคกระจกตา จากเส้นประสาทพิการที่เกิดจากอัมพาตของเส้นประสาทไทรเจมินัล ความรู้สึกที่กระจกตา ลดลง ทำให้อาการปวดเล็กน้อยและผู้ป่วยรับรู้ช้า มักเกิดหลังโรคเบาหวาน เริมที่กระจกตา หรือการผ่าตัดเนื้องอกประสาทหู ต้องระวังไม่ให้พลาดการวินิจฉัย
ในภาวะสเต็มเซลล์พร่อง การสูญเสียสเต็มเซลล์เยื่อบุลิมบัส ทำให้ความสามารถในการสร้างเยื่อบุใหม่หายไป และการพยากรณ์โรคแย่เป็นพิเศษ เนื่องจากสัมพันธ์กับกลุ่มอาการสตีเวนส์-จอห์นสัน เพมฟิกอยด์ที่ตา GVHD และการบาดเจ็บจากสารเคมี (ด่าง/กรด) จึงต้องสอบถามประวัติโรคเหล่านี้เสมอในการซักประวัติ
ใน PED จากยา การใช้ยาหยอดตาชา (ออกซิบูโปรเคน) บ่อยครั้งมีความสำคัญเป็นพิเศษเพราะแสดงความเป็นพิษโดยตรงต่อเยื่อบุกระจกตา การใช้บ่อยเพื่อระงับปวดนำไปสู่โรคกระจกตา จากพิษ ดังนั้นควรหลีกเลี่ยงการสั่งจ่ายยาที่ไม่จำเป็นแก่ผู้ป่วยอย่างเด็ดขาด
ปฏิบัติตามวิธีการใส่คอนแทคเลนส์ที่ถูกต้อง และอย่าลืมขัดถูทำความสะอาด หากมีสิ่งแปลกปลอมเข้าตา อย่าขยี้ตา ให้ล้างด้วยน้ำสะอาดหรือไปพบจักษุแพทย์ หากได้รับการวินิจฉัยว่ามีรอยถลอกที่กระจกตา ควรลดการอาบน้ำและดื่มแอลกอฮอล์เพราะอาจเพิ่มความเจ็บปวด ใช้ยาหยอดตาและยาทาตาตามที่กำหนด อย่าหยุดใช้เองโดยไม่ปรึกษาแพทย์
Q
ทำไมคอนแทคเลนส์ถึงทำให้กระจกตาบาดเจ็บ?
A
การเสียดสีทางกลต่อเยื่อบุกระจกตา จากการใส่คอนแทคเลนส์ ความผิดปกติของเมแทบอลิซึมของเยื่อบุเนื่องจากความสามารถในการซึมผ่านของออกซิเจนไม่ดี และการหนีบสิ่งแปลกปลอมระหว่างใส่เป็นสาเหตุหลัก วิธีการใส่ที่ไม่เหมาะสม (ใส่เป็นเวลานาน ขัดถูไม่เพียงพอ ใส่เลนส์สกปรก) เพิ่มความเสี่ยง การเปลี่ยนเลนส์เป็นประจำและการใช้อุปกรณ์ดูแลที่เหมาะสมเป็นพื้นฐานของการป้องกัน
การย้อมฟลูออเรสซีน เป็นการตรวจที่จำเป็นสำหรับการวินิจฉัยรอยถลอกที่กระจกตา เมื่อย้อมภายใต้กล้องจุลทรรศน์ชีวภาพด้วยฟิลเตอร์สีน้ำเงินโคบอลต์ บริเวณที่เยื่อบุบกพร่องจะแสดงการเรืองแสงสีเหลือง-เขียวชัดเจน ในกรณีธรรมดา จะปรากฏเป็นรอยบกพร่องที่มีขอบชัดเจน
การใส่คอนแทคเลนส์หรือไม่ และวิธีการใส่ (ระยะเวลาใส่ วิธีการดูแล)
ประวัติโรคภูมิแพ้ เช่น ภาวะภูมิแพ้แอโทปี
รายละเอียดของการบาดเจ็บและระยะเวลาที่ผ่านไปตั้งแต่ได้รับบาดเจ็บ
หากสงสัยว่าเป็นแผลไหม้จากสารเคมี จากยา ให้ตรวจสอบข้อมูลเช่น pH
ยืนยันยาหยอดตาและยาทั่วร่างกายที่ใช้อยู่ (ยาปิดกั้นเบตา, สเตียรอยด์ ฯลฯ)
หากไม่หายภายใน 1 สัปดาห์ขึ้นไป ให้ทำการตรวจเพิ่มเติมดังต่อไปนี้ในฐานะ PED
การวัดความรู้สึกของกระจกตา : หากมีความรู้สึกลดลง ให้สงสัยภาวะกระจกตา อักเสบจากเส้นประสาทพิการการยืนยันปริมาณการหลั่งน้ำตา : การประเมินปริมาณน้ำตาด้วยการทดสอบ Schirmer การสังเกต POV (palisades of Vogt) : การประเมินสถานะของเซลล์ต้นกำเนิดเยื่อบุผิวบริเวณลิมบัส การซักประวัติการใช้ยาและการผ่าตัด : ประวัติการใช้ beta-blocker, aminoglycoside, steroid, oxybuprocaine บ่อยครั้ง, ประวัติการปลูกถ่ายกระจกตา , การผ่าตัดต้อหิน ฯลฯ
โรค จุดสำคัญในการวินิจฉัยแยกโรค การสึกกร่อนของกระจกตา ที่เกิดซ้ำอาการปวดรุนแรงเฉียบพลันที่เกิดซ้ำระหว่างนอนหลับหรือตื่นนอน โรคพื้นเดิม: กระจกตา เสื่อม, เบาหวาน แผลไหม้จากสารเคมี (กรด/ด่าง)การบาดเจ็บที่มีประวัติชัดเจน ด่างซึมลึกเข้าไปในเนื้อกระจกตา และพยากรณ์โรคไม่ดี การตรวจ pH มีความสำคัญ ภาวะกระจกตา อักเสบจากเส้นประสาทพิการ ข้อบกพร่องของเยื่อบุผิวที่ดื้อต่อการรักษาร่วมกับความรู้สึกลดลง อาการปวดมักเล็กน้อย เริมที่กระจกตา ประวัติโรคไวรัส รูปแบบการย้อมสีแบบเดนไดรต์หรือแผนที่
ใช้ยาหยอดตาปฏิชีวนะเพื่อป้องกันการติดเชื้อ และใช้สารเตรียมกรดไฮยาลูโรนิกเพื่อส่งเสริมการสร้างเยื่อบุใหม่ หากมีอาการปวดรุนแรง ให้ใช้ยาทาตาปฏิชีวนะเพื่อบรรเทาปวด ร่วมกับการปิดเปลือกตาด้วยผ้าปิดตา หากยังไม่เพียงพอ ให้จ่ายยาแก้ปวดชนิดรับประทาน ประสิทธิผลของการให้ยาปฏิชีวนะเพื่อป้องกันได้รับการทบทวนใน Cochrane Review แต่หลักฐานในปัจจุบันยังไม่เพียงพอ [1] การใช้ผ้าปิดตากดทับเพื่อบรรเทาปวดอย่างไม่เหมาะสมมีรายงานว่าเพิ่มความเสี่ยงของภาวะแทรกซ้อน และไม่แนะนำให้ใช้ [2]
ยา วิธีใช้ วัตถุประสงค์ ยาหยอดตา Cravit (Levofloxacin 1.5%) วันละ 4 ครั้ง หยอดตา ป้องกันการติดเชื้อ ยาหยอดตา Hyalein (Sodium Hyaluronate 0.1%) วันละ 4 ครั้ง หยอดตา ส่งเสริมการสร้างเยื่อบุใหม่ ยาทาตา Tarivid (Ofloxacin 0.3%) วันละ 2 ครั้ง ป้ายตา ป้องกันการติดเชื้อและบรรเทาปวด ยาเม็ด Loxonin (Loxoprofen Na 60mg) เมื่อมีอาการปวด รับประทานตามต้องการ ระงับปวด
ใช้ผ้าปิดตาเพื่อปิดเปลือกตาเมื่อมีอาการปวดรุนแรง ผ้าปิดตาจะป้องกันการกระตุ้นของอากาศที่ผิวกระจกตา ซึ่งช่วยลดอาการปวดได้อย่างมีประสิทธิภาพ
โดยทั่วไปแล้ว รอยถลอกของเยื่อบุกระจกตา ชนิดธรรมดาจะหายภายใน 2-3 วัน โดยเยื่อบุจะสร้างใหม่ และไม่ทิ้งความบกพร่องทางการมองเห็น หรือความขุ่นของกระจกตา ในบางกรณีที่พบไม่บ่อย อาจเปลี่ยนเป็นกระจกตา ถลอกซ้ำได้ ดังนั้นควรติดตามหลังการรักษาเพื่อให้แน่ใจว่าไม่มีการกลับเป็นซ้ำ
แนวทางการรักษากระจกตาถลอกชนิดธรรมดา
การรักษาพื้นฐาน : ยาหยอดตาปฏิชีวนะ (Cravit 1.5%) + ยาหยอดตากรดไฮยาลูโรนิก (Hyalein 0.1%)
หากปวดรุนแรง : ยาขี้ผึ้งทาตาปฏิชีวนะ (Tarivid 0.3%) + ผ้าปิดตาเพื่อปิดเปลือกตา + ยาแก้ปวดชนิดรับประทาน (Loxonin 60mg รับประทานตามต้องการ)
การพยากรณ์โรค : โดยทั่วไปหายภายใน 2-3 วัน โดยไม่ทิ้งความขุ่น
แนวทางการรักษารอยถลอกของเยื่อบุกระจกตาที่ไม่หาย (PED)
ลำดับความสำคัญสูงสุด : ค้นหาและรักษาโรคที่เป็นสาเหตุ
โรคกระจกตา จากเส้นประสาทพิการ : การใช้คอนแทคเลนส์รักษา, ยาหยอดตาซีรัมตนเอง
ภาวะสเต็มเซลล์พร่อง : อาจจำเป็นต้องปลูกถ่ายแผ่นเยื่อบุที่เพาะเลี้ยง หรือปลูกถ่ายลิมบัส กระจกตา
จากยา : การหยุดยาที่เป็นสาเหตุเป็นการแทรกแซงที่สำคัญที่สุด
การรักษา PED (ภาวะเยื่อบุกระจกตา บกพร่องเรื้อรัง) ให้ความสำคัญกับการรักษาโรคที่เป็นสาเหตุเป็นอันดับแรก เลือกแผนการรักษาตามสาเหตุ
โรคกระจกตา อักเสบจากเส้นประสาทพิการ : ในโรคที่สามารถปรับปรุงความรู้สึกของกระจกตา ได้ (เช่น การควบคุมระดับน้ำตาลในเลือดที่ดีขึ้นในโรคเบาหวาน) ให้รักษาโรคต้นเหตุ เฉพาะที่ การใช้คอนแทคเลนส์รักษาเพื่อปกป้องผิวตา และการหยอดตาด้วยซีรั่มตนเองเพื่อส่งเสริมการสร้างเยื่อบุใหม่ถือว่ามีประสิทธิภาพ
ภาวะเซลล์ต้นกำเนิดพร่อง : ในกรณีเช่น Stevens-Johnson syndrome, ocular pemphigoid และ GVHD ที่เซลล์ต้นกำเนิดบริเวณลิมบัส หมดไป อาจจำเป็นต้องปลูกถ่ายแผ่นเยื่อบุที่เพาะเลี้ยง หรือปลูกถ่ายลิมบัส กระจกตา หากความเสียหายของเซลล์ต้นกำเนิดเป็นแบบรอบวงทั้งหมด การพยากรณ์โรคไม่ดี และต้องได้รับการจัดการระยะยาวในสถานพยาบาลเฉพาะทาง
PED ที่เกิดจากยาสเตียรอยด์
Q
ฉันขอยาหยอดตาแก้ปวดได้ไหม?
A
การสั่งยาหยอดตาชา (เช่น oxybuprocaine) เพื่อระงับปวดเป็นสิ่งต้องห้ามโดยเด็ดขาด เพราะทำให้เกิดกระจกตา อักเสบจากพิษ จัดการอาการปวดด้วยยาแก้ปวดชนิดรับประทาน เช่น loxoprofen Na 60 มก. และยาทาตาปฏิชีวนะร่วมกับการปิดตา ควรสั่งยาแก้ปวดชนิดรับประทานและรับประทานตามขนาด
Q
แผลถลอกกระจกตาหายกี่วัน?
A
ในกรณีธรรมดา แผลมักถูกปกคลุมภายใน 2-3 วันโดยการเคลื่อนที่และการเพิ่มจำนวนของเยื่อบุ และหายโดยไม่ทิ้งความขุ่นหรือความบกพร่องทางการมองเห็น หากไม่หายภายใน 1 สัปดาห์ขึ้นไป ให้สงสัย PED และจำเป็นต้องตรวจสอบสาเหตุ
เยื่อบุกระจกตา ประกอบด้วยเยื่อบุสความัสแบบหลายชั้น 5-6 ชั้น อยู่บนเยื่อฐาน (เหนือชั้น Bowman) เซลล์เยื่อบุถูกส่งมาจากเซลล์ต้นกำเนิดเยื่อบุบริเวณลิมบัส แยกความแตกต่างและย้ายจากเซลล์ฐาน → เซลล์ปีก → เซลล์สความัสผิว และหมุนเวียนทุก 7 วันโดยประมาณ เซลล์ฐานยึดติดด้วยสารเชิงซ้อนการยึดเกาะ hemidesmosome และเยื่อฐาน และเมื่อการยึดเกาะนี้พังทลาย การหลุดลอกของเยื่อบุจะเกิดขึ้นได้ง่ายขึ้น
เมื่อการบาดเจ็บทำให้เกิดเยื่อบุกระจกตา บกพร่องตลอดความหนา เยื่อฐานจะถูกเปิดออก เยื่อฐานมีปลายประสาทรับความรู้สึกมากมาย และการเปิดออกทำให้สิ่งกระตุ้นทางกายภาพและสารสื่อเคมีออกฤทธิ์โดยตรง ทำให้เกิดอาการปวดรุนแรง
ในกระบวนการสมานแผลปกติ เซลล์ฐานที่ขอบของรอยบุ๋มจะเคลื่อนที่ไปยังพื้นผิวของรอยบุ๋มเยื่อบุผิว จากนั้นเพิ่มจำนวนเพื่อปกคลุมรอยบุ๋ม ผ่านกระบวนการเคลื่อนที่และเพิ่มจำนวนนี้ รอยบุ๋มมักถูกปกคลุมด้วยเยื่อบุผิวภายใน 2-3 วัน การเตรียมกรดไฮยาลูโรนิกช่วยส่งเสริมการเคลื่อนที่และการยึดเกาะของเซลล์เยื่อบุผิว ทำให้การสมานแผลเร็วขึ้น
ในบางกรณี แม้หลังการสมานแผล การยึดเกาะระหว่างเซลล์ฐานและเยื่อฐานไม่ฟื้นตัวเป็นปกติ (การสร้างเฮมิเดสโมโซมที่ผิดปกติ) และเยื่อบุผิวหลุดลอกอีกครั้งเนื่องจากการกระตุ้นเล็กน้อย (การเคลื่อนไหวของเปลือกตาขณะนอนหลับหรือตื่นนอน) นี่คือการสึกกร่อนของกระจกตา ที่เกิดซ้ำ โรคจอประสาทตา เสื่อมและเบาหวานมักเป็นโรคพื้นเดิม การรักษาการสึกกร่อนของกระจกตา ที่เกิดซ้ำมีตั้งแต่การรักษาแบบประคับประคอง (ยาหยอดหล่อลื่น, คอนแทคเลนส์รักษา) ไปจนถึงการผ่าตัด (การขัดด้วยหัวกรอเพชร, การเจาะสโตรมาชั้นหน้า , การตัดกระจกตา ด้วยแสงเลเซอร์เอ็กไซเมอร์) [3,4]
ใน PED การสร้างเยื่อบุผิวใหม่ถูกขัดขวางโดยกลไกอย่างใดอย่างหนึ่งหรือหลายอย่างต่อไปนี้
การสูญเสียสเต็มเซลล์เยื่อบุผิว : ในโรคที่สเต็มเซลล์หมดไป (กลุ่มอาการสตีเวนส์-จอห์นสัน , GVHD, การบาดเจ็บจากสารเคมี ฯลฯ) สเต็มเซลล์เยื่อบุผิวบริเวณลิมบัส ถูกทำลายและหมดไป ทำให้สูญเสียแหล่งที่มาของเซลล์เยื่อบุผิว
ความผิดปกติของน้ำตา : ภาวะตาแห้ง รุนแรงหรือการปิดเปลือกตาไม่สมบูรณ์ทำให้ปริมาณและคุณภาพของน้ำตาลดลง ทำให้สภาพแวดล้อมผิวตาแย่ลงและขัดขวางการสร้างเยื่อบุผิวใหม่
การลดลงของปัจจัยโภชนาการประสาทเนื่องจากโรคเส้นประสาทรับความรู้สึก : ในอัมพาตเส้นประสาทไทรเจมินัล ปัจจัยโภชนาการประสาท (เช่น สาร P, ปัจจัยการเจริญเติบโตของเส้นประสาท) ที่ปล่อยจากปลายประสาทลดลง ทำให้การเพิ่มจำนวนและการอยู่รอดของเซลล์เยื่อบุผิวบกพร่อง
ความเป็นพิษของยา : อะมิโนไกลโคไซด์, ออกซีบูโปรเคน และไดโคลฟีแนคโซเดียมมีความเป็นพิษต่อเยื่อบุผิวกระจกตา โดยตรง ยับยั้งการสร้างเยื่อบุผิวใหม่
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือเป็นความคิดริเริ่มในบางสถานที่ และอาจไม่ใช่การรักษามาตรฐานที่มีให้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การรักษาการสึกกร่อนของกระจกตา ที่เกิดซ้ำ : มีรายงานการเจาะสโตรมาชั้นหน้า และการรักษาด้วยเลเซอร์ YAG สำหรับการสึกกร่อนของกระจกตา ที่เกิดซ้ำ การรักษาเหล่านี้ทำเพื่อเสริมสร้างการยึดเกาะระหว่างเยื่อบุผิวและเยื่อฐาน และถือว่ามีประสิทธิภาพในบางกรณี
ยาหยอดปัจจัยการเจริญเติบโตของเส้นประสาท (cenegermin) : มีรายงานว่ายาหยอดปัจจัยการเจริญเติบโตของเส้นประสาทมนุษย์ชนิดรีคอมบิแนนท์ (cenegermin) มีประสิทธิภาพสำหรับโรคกระจกตาจากเส้นประสาทเสื่อม เป็นการรักษาที่คาดหวังว่าจะฟื้นฟูความรู้สึกของกระจกตา และส่งเสริมการสมานแผลของเยื่อบุผิว
การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ : มีรายงานว่าการปลูกถ่ายเยื่อหุ้มน้ำคร่ำมีประสิทธิภาพสำหรับ PED ที่ดื้อต่อการรักษา เยื่อหุ้มน้ำคร่ำมีฤทธิ์ต้านการอักเสบและต้านการเกิดแผลเป็น ใช้ในการสร้างพื้นผิวตาขึ้นใหม่ มีสองแนวทาง: การปิดคลุมชั่วคราวในระยะเฉียบพลัน (แผ่นปิดเยื่อหุ้มน้ำคร่ำ) และการยึดติดด้วยการเย็บแบบถาวร
ยาหยอดตาซีรัมตนเอง : สำหรับ PED ที่เกิดจากโรคกระจกตา จากเส้นประสาทพิการหรือโรค GVHD ยาหยอดตาซีรัมตนเองที่เจือจางจากซีรัมของผู้ป่วยเองถือว่ามีประสิทธิภาพในการส่งเสริมการสร้างเยื่อบุผิวใหม่ เชื่อว่า EGF และปัจจัยการเจริญเติบโตของเส้นประสาทที่มีอยู่ในซีรัมจะส่งเสริมการเพิ่มจำนวนและการเคลื่อนที่ของเซลล์เยื่อบุผิว
Algarni AM, Guyatt GH, Turner A, Alamri S. Antibiotic prophylaxis for corneal abrasion. Cochrane Database Syst Rev. 2022;5(5):CD014617. PMID: 35622535. https://pubmed.ncbi.nlm.nih.gov/35622535/
Yu CW, Kirubarajan A, Yau M, Armstrong D, Johnson DE. Topical pain control for corneal abrasions: A systematic review and meta-analysis. Acad Emerg Med. 2021;28(8):890-908. PMID: 33508879. https://pubmed.ncbi.nlm.nih.gov/33508879/
Miller DD, Hasan SA, Simmons NL, Stewart MW. Recurrent corneal erosion: a comprehensive review. Clin Ophthalmol. 2019;13:325-335. PMID: 30809089. https://pubmed.ncbi.nlm.nih.gov/30809089/
Watson SL, Leung V. Interventions for recurrent corneal erosions. Cochrane Database Syst Rev. 2018;7(7):CD001861. PMID: 29985545. https://pubmed.ncbi.nlm.nih.gov/29985545/
Thia ZZ, Ho YT, Shih KC, Tong L. New developments in the management of persistent corneal epithelial defects. Surv Ophthalmol. 2023;68(6):1093-1114. PMID: 37301520. https://pubmed.ncbi.nlm.nih.gov/37301520/