单纯型EB(EBS)
亚型数量:14
遗传方式:常染色体显性
病变部位:表皮内(基底细胞层)

表皮水疱症(epidermolysis bullosa: EB)是一组以真皮-表皮连接处功能不全为特征的遗传性皮肤病。由于皮肤基底膜带的结构蛋白异常,即使轻微机械性外伤也会形成水疱。
存在34种亚型,分为4个主要组别。
单纯型EB(EBS)
亚型数量:14
遗传方式:常染色体显性
病变部位:表皮内(基底细胞层)
交界型 EB(JEB)
亚型数量:9
遗传方式:常染色体隐性
病变部位:透明带
营养不良型 EB(DEB)
亚型数量:11
遗传方式:常染色体显性和隐性均有
病变部位:致密板下(锚定纤维缺失或减少)
金德勒型 EB
报告病例:全球约250例
遗传方式:常染色体隐性
病变部位:累及多层
获得性大疱性表皮松解症(EBA)与上述不同,是一种在30-40岁发病的自身免疫性疾病。由针对VII型胶原蛋白的自身抗体引起。
已鉴定出超过16种致病基因,突变导致表皮、基底膜和真皮上部的结构蛋白异常。严重程度取决于基因突变的类型和位置。
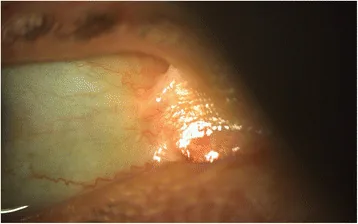
眼部病变可发生于所有亚型,但在隐性营养不良型、交界型、金德勒型和重症单纯型中更常见且更严重。发病最早可在出生后1个月出现。
角膜、眼睑、结膜和泪道出现多种病变。
| 部位 | 主要所见 |
|---|---|
| 角膜 | 糜烂、瘢痕、新生血管 |
| 眼睑 | 外翻、内翻、水疱形成 |
| 结膜 | 睑球粘连、瘢痕性改变 |
角膜病变最为常见。反复发生复发性角膜糜烂和角膜擦伤,进展为角膜瘢痕和新生血管。最终可能导致角膜缘干细胞缺乏症或难治性上皮缺损。
眼睑外翻由眼睑周围水疱形成和瘢痕挛缩引起。合并眼睑内翻时会导致睫毛乱生,加重角膜上皮损伤。
睑球粘连是由于球结膜和睑结膜的上皮缺损持续存在,加上炎症反应而形成。进展后可导致眼球运动障碍和眼睑闭合不全。
在营养不良型中,还报告了以下并发症:
眼部并发症也可导致屈光不正、斜视和弱视。
大疱性表皮松解症是由编码皮肤基底膜带结构蛋白的基因突变引起的。
所有大疱性表皮松解症患者都应转诊至眼科进行基线检查。之后根据疾病严重程度定期随访。
大疱性表皮松解症的管理需要皮肤科、儿科、眼科和整形外科等多学科协作。由于眼部并发症可能从婴儿期出现,及时发现和治疗威胁视力的病变至关重要。
不含防腐剂的润滑剂(人工泪液、眼膏)维持眼表湿润是治疗的支柱。这是预防角膜和黏膜糜烂最重要的干预措施。
对于复发性角膜糜烂,使用抗生素滴眼液预防感染,使用透明质酸滴眼液促进上皮修复。治疗性软性角膜接触镜的使用和睡前涂抹眼膏也有效。
当角膜病变或睑球粘连进展时,考虑以下外科干预。
对于眼睑内翻和外翻,手术干预是主要治疗方法1)。
对于眼睑外翻,根据严重程度选择以下术式。
对于眼睑内翻伴发的倒睫,采用拔除睫毛的对症治疗,但如果反复复发,则考虑电解睫毛或睫毛移位术(Machek法、Spencer-Watson法)。
对于睑球粘连,可考虑粘连组织的Z成形术或通过结膜移植/羊膜移植进行结膜囊成形术。但如果泪液分泌严重受损,黏膜移植通常无效。
对症治疗是疾病管理的主体,避免外伤、适当的伤口护理和消毒是基础。
以下全身药物治疗在小规模试验中显示出一定疗效。
眼睑擦洗(眼睑的清洁/清洗)可能导致眼睑出现水疱,因此不应用于表皮水疱症患者。眼睑的清洁应使用更温和的方法。
可以戴眼镜,但镜框接触部位可能出现水疱。应选择轻便、接触面宽、压迫小的镜框,并在鼻托处使用缓冲材料。
皮肤基底膜带是牢固粘附表皮和真皮的结构,由以下层次构成。
单纯型EB中,表皮基底细胞内的角蛋白丝脆弱,在最浅层形成水疱。交界型EB中,由于层粘连蛋白332或XVII型胶原的缺乏或减少,在透明层发生组织分离。营养不良型EB中,VII型胶原异常导致锚定纤维缺乏或减少,在致密层下方形成裂隙。金德勒综合征表现为多层病变。
眼周区域和眼表面与皮肤一样受到剪切力和水疱形成的影响。由于结膜和角膜上皮也具有基底膜结构,上皮脱落、糜烂和水疱的发生机制与皮肤病变相同。
角膜上皮的反复损伤导致角膜上皮基底膜慢性粘附不良,形成复发性角膜上皮糜烂的病理状态。眼睑反复水疱形成和瘢痕挛缩导致眼睑外翻、内翻和倒睫。结膜上皮持续缺损导致睑球粘连,引起结膜囊缩短和眼球运动障碍。
旨在从根本上改变大疱性表皮松解症病情的基因治疗是最有前景的研究领域。通过纠正或补充异常基因,目标是恢复结构蛋白的正常产生。
氯沙坦(ARB)已被报道可能成为延缓隐性营养不良型大疱性表皮松解症纤维化变化的一线药物。其通过抑制TGF-β信号发挥抗纤维化作用。
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.