單純型EB(EBS)
亞型數量:14
遺傳模式:體染色體顯性
病變部位:表皮內(基底細胞層)

表皮水疱症(epidermolysis bullosa: EB)是一組以真皮-表皮連接處功能不全為特徵的遺傳性皮膚病。由於皮膚基底膜帶的結構蛋白異常,即使輕微機械性外傷也會形成水疱。
存在34種亞型,分為4個主要組別。
單純型EB(EBS)
亞型數量:14
遺傳模式:體染色體顯性
病變部位:表皮內(基底細胞層)
接合型 EB(JEB)
亞型數量:9
遺傳模式:體染色體隱性
病變部位:透明帶
營養不良型 EB(DEB)
亞型數量:11
遺傳模式:體染色體顯性及隱性皆有
病變部位:緻密板下(錨定纖維缺失或減少)
金德勒型 EB
報告病例:全球約250例
遺傳模式:體染色體隱性
病變部位:涉及多層
後天性表皮水皰症(EBA)與上述不同,是一種在30-40歲發病的自體免疫疾病。由針對第七型膠原蛋白的自體抗體引起。
已鑑定出超過16種致病基因,突變導致表皮、基底膜和真皮上部的結構蛋白異常。嚴重程度取決於基因突變的類型和位置。
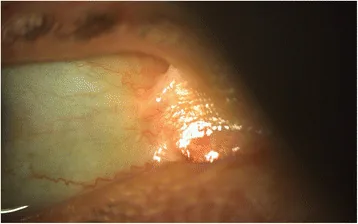
眼部病變可發生於所有亞型,但在隱性營養不良型、接合型、金德勒型和重症單純型中更常見且更嚴重。發病最早可在出生後1個月出現。
角膜、眼瞼、結膜和淚道出現多種病變。
| 部位 | 主要所見 |
|---|---|
| 角膜 | 糜爛、疤痕、新生血管 |
| 眼瞼 | 外翻、內翻、水泡形成 |
| 結膜 | 瞼球黏連、瘢痕性變化 |
角膜病變最為常見。反覆發生復發性角膜糜爛和角膜擦傷,進展為角膜疤痕和新生血管。最終可能導致角膜緣幹細胞缺乏症或難治性上皮缺損。
眼瞼外翻由眼瞼周圍水泡形成和疤痕攣縮引起。合併眼瞼內翻時會導致睫毛亂生,加重角膜上皮損傷。
瞼球黏連是由於球結膜和瞼結膜的上皮缺損持續存在,加上發炎反應而形成。進展後可導致眼球運動障礙和眼瞼閉合不全。
在營養不良型中,還報告了以下併發症:
眼部併發症也可導致屈光不正、斜視和弱視。
表皮分解性水皰症是由編碼皮膚基底膜帶結構蛋白的基因突變引起的。
所有表皮水皰症患者都應轉診至眼科進行基線檢查。之後根據疾病嚴重程度定期追蹤。
表皮水皰症的管理需要皮膚科、兒科、眼科和整形外科等多學科協作。由於眼部併發症可能從嬰兒期出現,及時發現和治療威脅視力的病變至關重要。
不含防腐劑的潤滑劑(人工淚液、眼藥膏)維持眼表濕潤是治療的支柱。這是預防角膜和黏膜糜爛最重要的介入措施。
對於復發性角膜糜爛,使用抗生素眼藥水預防感染,使用玻尿酸眼藥水促進上皮修復。治療性軟式隱形眼鏡的使用和睡前塗抹眼藥膏也有效。
當角膜病變或眼瞼球粘連進展時,考慮以下外科介入。
對於眼瞼內翻和外翻,手術介入是主要治療方法1)。
對於眼瞼外翻,根據嚴重程度選擇以下術式。
對於眼瞼內翻伴發的倒睫,採用拔除睫毛的對症治療,但如果反覆復發,則考慮電解睫毛或睫毛移位術(Machek法、Spencer-Watson法)。
對於瞼球黏連,可考慮黏連組織的Z成形術或透過結膜移植/羊膜移植進行結膜囊成形術。但如果淚液分泌嚴重受損,黏膜移植通常無效。
對症治療是疾病管理的主體,避免外傷、適當的傷口護理和消毒是基礎。
以下全身藥物治療在小規模試驗中顯示出一定療效。
眼瞼擦洗(眼瞼的清潔/清洗)可能導致眼瞼出現水疱,因此不應用於表皮水疱症患者。眼瞼的清潔應使用更溫和的方法。
可以戴眼鏡,但鏡框接觸部位可能出現水疱。應選擇輕便、接觸面寬、壓迫小的鏡框,並在鼻托處使用緩衝材料。
皮膚基底膜帶是牢固黏附表皮和真皮的結構,由以下層次構成。
單純型EB中,表皮基底細胞內的角蛋白絲脆弱,在最淺層形成水皰。交界型EB中,由於層黏連蛋白332或XVII型膠原的缺乏或減少,在透明層發生組織分離。營養不良型EB中,VII型膠原異常導致錨定纖維缺乏或減少,在緻密層下方形成裂隙。金德勒症候群表現為多層病變。
眼周區域和眼表面與皮膚一樣受到剪切力和水皰形成的影響。由於結膜和角膜上皮也具有基底膜結構,上皮脫落、糜爛和水皰的發生機制與皮膚病變相同。
角膜上皮的反覆損傷導致角膜上皮基底膜慢性黏附不良,形成復發性角膜上皮糜爛的病理狀態。眼瞼反覆水皰形成和疤痕攣縮導致眼瞼外翻、內翻和倒睫。結膜上皮持續缺損導致瞼球黏連,引起結膜囊縮短和眼球運動障礙。
旨在從根本上改變表皮水皰症病情的基因治療是最有前景的研究領域。透過糾正或補充異常基因,目標是恢復結構蛋白的正常產生。
氯沙坦(ARB)已被報告可能成為延緩隱性營養不良型表皮分解性水皰症纖維化變化的第一線藥物。其通過抑制TGF-β訊號發揮抗纖維化作用。
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.