EB Simples (EBS)
Número de subtipos: 14
Padrão de herança: Autossômico dominante
Local da lesão: Intraepidérmica (camada de células basais)

A epidermólise bolhosa (EB) é um grupo de doenças cutâneas hereditárias caracterizadas por disfunção da junção derme-epiderme. Há anormalidades nas proteínas estruturais da zona da membrana basal da pele, resultando na formação de bolhas mesmo com traumas mecânicos leves.
Existem 34 subtipos, classificados em 4 grupos principais.
EB Simples (EBS)
Número de subtipos: 14
Padrão de herança: Autossômico dominante
Local da lesão: Intraepidérmica (camada de células basais)
EB juncional (JEB)
Número de subtipos: 9
Padrão de herança: Autossômico recessivo
Local da lesão: Lâmina lúcida
EB distrófica (DEB)
Número de subtipos: 11
Padrão de herança: Autossômico dominante e recessivo
Local da lesão: Sublâmina densa (deficiência/redução das fibrilas de ancoragem)
EB tipo Kindler
Casos relatados: Cerca de 250 casos no mundo
Padrão de herança: Autossômico recessivo
Local da lesão: Envolve múltiplas camadas
A epidermólise bolhosa adquirida (EBA) difere das anteriores, sendo uma doença autoimune que surge entre os 30 e 40 anos. Acredita-se que seja causada por autoanticorpos contra o colágeno tipo VII.
Mais de 16 genes causadores foram identificados, e as mutações levam a anormalidades nas proteínas estruturais da epiderme, membrana basal e derme superior. A gravidade depende do tipo e localização da mutação genética.
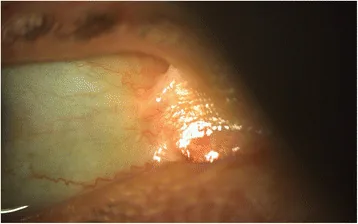
O envolvimento ocular pode ocorrer em todos os subtipos, mas é mais frequente e grave no tipo distrófico recessivo, juncional, Kindler e simples grave. O início pode ocorrer já com 1 mês de vida.
Ocorrem lesões variadas na córnea, pálpebras, conjuntiva e vias lacrimais.
| Localização | Principais achados |
|---|---|
| Córnea | Erosão, cicatriz, neovascularização |
| Pálpebra | Ectrópio, entrópio, formação de bolhas |
| Conjuntiva | Simbléfaro, alterações cicatriciais |
Lesões da córnea são as mais frequentes. Erosões recorrentes e abrasões da córnea repetem-se, progredindo para cicatrizes e neovascularização. Eventualmente, pode levar à deficiência de células-tronco do limbo ou defeitos epiteliais refratários.
Ectrópio ocorre devido à formação de bolhas ao redor da pálpebra e contratura cicatricial. Se acompanhado de entrópio, causa triquíase, agravando o dano ao epitélio corneano.
Simbléfaro forma-se devido a defeitos epiteliais persistentes na conjuntiva bulbar e palpebral, com reação inflamatória. Com a progressão, pode levar à restrição dos movimentos oculares ou incapacidade de abrir completamente a pálpebra.
No tipo distrófico, as seguintes complicações também foram relatadas:
As complicações oculares também podem causar erros refrativos, estrabismo ou ambliopia.
Anormalidades da córnea (erosão corneana recorrente, abrasões, cicatrização, neovascularização) são as mais comuns, seguidas por ectrópio palpebral e formação de bolhas nas pálpebras com alta frequência. Todos os subtipos podem apresentar, mas o tipo distrófico recessivo e o tipo juncional tendem a ser mais graves.
A epidermólise bolhosa é causada por mutações nos genes que codificam proteínas estruturais na zona da membrana basal da pele.
Todos os pacientes com epidermólise bolhosa devem ser encaminhados ao oftalmologista para exame de base. Após isso, o acompanhamento periódico é realizado de acordo com a gravidade da doença.
O manejo da epidermólise bolhosa requer colaboração multidisciplinar envolvendo dermatologia, pediatria, oftalmologia e cirurgia plástica. Como as complicações oculares podem surgir desde a infância, a detecção precoce e o tratamento de lesões que ameaçam a visão são importantes.
Manter a umidade da superfície ocular com lubrificantes livres de conservantes (lágrimas artificiais, pomadas oftálmicas) é o pilar do tratamento. É a intervenção mais importante para prevenir erosões da córnea e da mucosa.
Para erosão corneana recorrente, colírios antibióticos são usados para prevenir infecção e colírios de ácido hialurônico para promover a reparação epitelial. O uso de lentes de contato gelatinosas terapêuticas e pomada oftálmica antes de dormir também é eficaz.
Quando as lesões da córnea ou sinéquias palpebrais estão avançadas, as seguintes intervenções cirúrgicas são consideradas.
Para entrópio e ectrópio, a intervenção cirúrgica é o principal tratamento1).
Para ectrópio, as seguintes técnicas cirúrgicas são selecionadas de acordo com a gravidade.
Para triquíase associada a entrópio, a epilação é realizada como terapia sintomática, mas se recorrente, considera-se eletrólise dos cílios ou transposição dos cílios (método de Machek ou Spencer-Watson).
Para sinéquias palpebro-conjuntivais, considere a Z-plastia do tecido sinéquial ou a reconstrução do fórnice conjuntival com transplante de conjuntiva ou de membrana amniótica. No entanto, se a secreção lacrimal estiver gravemente comprometida, o transplante de mucosa é frequentemente ineficaz.
O tratamento sintomático é a base do manejo da doença, com evitação de trauma, cuidados adequados com feridas e desinfecção.
Como terapia medicamentosa sistêmica, os seguintes mostraram alguma eficácia em estudos de pequena escala:
O esfregaço palpebral (limpeza das pálpebras) não deve ser usado em pacientes com epidermólise bolhosa, pois pode causar bolhas nas pálpebras. A higiene palpebral deve ser mantida com métodos mais suaves.
O uso de óculos é possível, mas podem ocorrer bolhas nas áreas de contato da armação. Escolha armações leves com ampla área de contato e baixa pressão, e use materiais acolchoados nas plaquetas nasais.
A membrana basal da pele é uma estrutura que adere firmemente a epiderme e a derme, sendo composta pelas seguintes camadas.
Na EB simples, os filamentos de queratina dentro das células basais da epiderme são frágeis, e as bolhas ocorrem na camada mais superficial. Na EB juncional, a deficiência ou redução de laminina 332 ou colágeno tipo XVII causa separação tecidual na lâmina lúcida. Na EB distrófica, anormalidades no colágeno tipo VII levam à deficiência ou redução das fibrilas de ancoragem, e fendas se formam abaixo da lâmina densa. O tipo Kindler apresenta lesões que abrangem múltiplas camadas.
A região periocular e a superfície ocular são afetadas pelas mesmas forças de cisalhamento e formação de bolhas que a pele. Como o epitélio conjuntival e corneano também possuem estrutura de membrana basal, eles sofrem descolamento epitelial, erosão e bolhas pelo mesmo mecanismo das lesões cutâneas sistêmicas.
O dano repetido ao epitélio corneano cronifica a má adesão da membrana basal epitelial corneana, formando a patogênese da erosão corneana recorrente. Nas pálpebras, a formação repetida de bolhas e contração cicatricial levam ao desenvolvimento de ectrópio, entrópio e triquíase. A perda persistente do epitélio conjuntival leva à simbléfaro, resultando em encurtamento do fórnice conjuntival e comprometimento dos movimentos oculares.
A terapia gênica que visa modificar fundamentalmente o curso da epidermólise bolhosa é a área de pesquisa mais promissora. A abordagem de corrigir ou substituir o gene defeituoso visa restaurar a produção normal de proteínas estruturais.
Losartana (BRA) tem potencial para ser um medicamento de primeira linha para retardar as alterações fibróticas na epidermólise bolhosa distrófica recessiva. Espera-se que tenha efeito antifibrótico através da inibição da sinalização de TGF-β.
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.