EB simple (EBS)
Nombre de sous-types : 14
Mode de transmission : Autosomique dominant
Site de la lésion : Intra-épidermique (couche basale)

L’épidermolyse bulleuse (EB) est un groupe de maladies cutanées héréditaires caractérisées par un dysfonctionnement de la jonction dermo-épidermique. En raison d’anomalies des protéines structurelles de la zone de la membrane basale cutanée, des bulles se forment même après un traumatisme mécanique mineur.
Il existe 34 sous-types, classés en 4 groupes principaux.
EB simple (EBS)
Nombre de sous-types : 14
Mode de transmission : Autosomique dominant
Site de la lésion : Intra-épidermique (couche basale)
EB jonctionnel (JEB)
Nombre de sous-types : 9
Mode de transmission : Autosomique récessif
Site de la lésion : Lamina lucida
EB dystrophique (DEB)
Nombre de sous-types : 11
Mode de transmission : Autosomique dominant et récessif
Site de la lésion : Sous la lamina densa (déficit ou absence de fibrilles d’ancrage)
EB de Kindler
Cas rapportés : Environ 250 dans le monde
Mode de transmission : Autosomique récessif
Site de la lésion : Implique plusieurs couches
L’épidermolyse bulleuse acquise (EBA) est une maladie auto-immune qui survient entre 30 et 40 ans, différente de ce qui précède. Elle est causée par des auto-anticorps dirigés contre le collagène de type VII.
Plus de 16 gènes responsables ont été identifiés, et les mutations entraînent des anomalies des protéines structurelles de l’épiderme, de la membrane basale et du derme supérieur. La sévérité dépend du type et de la localisation de la mutation génétique.
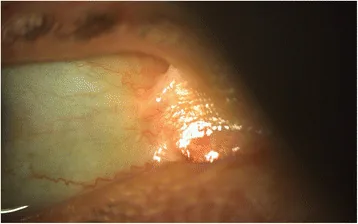
Les lésions oculaires peuvent survenir dans tous les sous-types, mais sont plus fréquentes et sévères dans les formes dystrophiques récessives, jonctionnelles, de Kindler et épidermolytiques sévères. L’apparition peut être observée dès l’âge d’un mois.
Des lésions variées surviennent au niveau de la cornée, des paupières, de la conjonctive et des voies lacrymales.
| Site | Principales observations |
|---|---|
| Cornée | Érosion, cicatrice, néovascularisation |
| Paupière | Ectropion, entropion, formation de bulles |
| Conjonctive | Symblépharon, modifications cicatricielles |
Les lésions cornéennes sont les plus fréquentes. Des érosions cornéennes récurrentes et des abrasions cornéennes se répètent, évoluant vers des cicatrices cornéennes et une néovascularisation. Cela peut finalement conduire à une insuffisance de cellules souches limbiques ou à un défaut épithélial réfractaire.
L’ectropion palpébral résulte de la formation de bulles et de la rétraction cicatricielle autour des paupières. Lorsqu’il est associé à un entropion, il provoque un trichiasis qui aggrave les troubles épithéliaux cornéens.
Le symblépharon se forme lorsque les défauts épithéliaux de la conjonctive bulbaire et palpébrale persistent, associés à une réaction inflammatoire. À un stade avancé, il peut entraîner une limitation des mouvements oculaires et une incapacité à ouvrir complètement l’œil.
Dans le type dystrophique, les complications suivantes ont également été rapportées :
Les complications oculaires peuvent également être à l’origine d’erreurs de réfraction, de strabisme et d’amblyopie.
Les anomalies cornéennes (érosions cornéennes récurrentes, abrasions, cicatrisation, néovascularisation) sont les plus fréquentes, suivies de l’ectropion et de la formation de bulles palpébrales. Bien que tous les sous-types puissent être concernés, les formes dystrophique récessive et jonctionnelle sont particulièrement sévères.
L’épidermolyse bulleuse est causée par des mutations des gènes codant pour les protéines de structure de la membrane basale cutanée.
Tous les patients atteints d’épidermolyse bulleuse doivent être adressés à un ophtalmologiste pour un examen de base. Ensuite, un suivi régulier doit être effectué en fonction de la sévérité de la maladie.
La prise en charge de l’épidermolyse bulleuse nécessite une collaboration multidisciplinaire incluant dermatologie, pédiatrie, ophtalmologie et chirurgie plastique. Les complications ophtalmologiques pouvant apparaître dès la petite enfance, il est essentiel de détecter et traiter rapidement les lésions menaçant la vision.
Le maintien de l’humidité de la surface oculaire à l’aide de lubrifiants sans conservateur (larmes artificielles, pommades ophtalmiques) est le pilier du traitement. C’est l’intervention la plus importante pour prévenir l’érosion cornéenne et muqueuse.
En cas d’érosion cornéenne récurrente, on utilise des collyres antibiotiques pour prévenir l’infection et des collyres à l’acide hyaluronique pour favoriser la réparation épithéliale. L’utilisation de lentilles de contact souples thérapeutiques et l’application de pommade ophtalmique avant le coucher sont également efficaces.
En cas de progression des lésions cornéennes ou de symblépharon, les interventions chirurgicales suivantes sont envisagées.
Pour l’entropion et l’ectropion, le traitement principal est chirurgical1).
Pour l’ectropion, les techniques suivantes sont choisies en fonction de la sévérité.
En cas de trichiasis associé à un entropion, un traitement symptomatique par épilation est effectué, mais en cas de récidive, l’électrolyse des cils ou la transposition des cils (méthode de Machek ou de Spencer-Watson) sont envisagées.
Pour la symblépharon, envisager une plastie en Z du tissu adhérent ou une reconstruction du cul-de-sac conjonctival par greffe de conjonctive ou de membrane amniotique. Cependant, en cas de sécrétion lacrymale gravement altérée, la greffe muqueuse est souvent inefficace.
Le traitement symptomatique est le pilier de la prise en charge de la maladie, avec pour base l’évitement des traumatismes, des soins de plaie appropriés et la désinfection.
En ce qui concerne la pharmacothérapie systémique, les éléments suivants ont montré une certaine efficacité dans de petites études.
Le gommage des paupières (nettoyage et lavage des paupières) peut provoquer des cloques sur les paupières et ne doit donc pas être utilisé chez les patients atteints d’épidermolyse bulleuse. Le maintien de la propreté des paupières doit être effectué par des méthodes plus douces.
Le port de lunettes est possible, mais des cloques peuvent apparaître aux points de contact de la monture. Il est nécessaire de choisir une monture légère avec une large surface de contact et une faible pression, et d’utiliser des matériaux amortissants pour les plaquettes nasales.
La zone de la membrane basale cutanée est une structure qui adhère fermement l’épiderme au derme et se compose des couches suivantes.
Dans l’EB simple, les filaments de kératine dans les cellules basales de l’épiderme sont fragiles, et des cloques se forment dans la couche la plus superficielle. Dans l’EB jonctionnelle, un déficit ou une diminution de la laminine 332 ou du collagène de type XVII provoque une séparation tissulaire dans la lamina lucida. Dans l’EB dystrophique, une anomalie du collagène de type VII entraîne un déficit ou une diminution des fibrilles d’ancrage, et des fentes se forment sous la lamina densa. Le type Kindler présente des lésions touchant plusieurs couches.
La région périoculaire et la surface oculaire sont soumises aux mêmes forces de cisaillement et à la formation de cloques que la peau. Comme l’épithélium conjonctival et cornéen possède également une structure de membrane basale, des desquamations épithéliales, des érosions et des cloques se produisent par le même mécanisme que les lésions cutanées généralisées.
Les lésions répétées de l’épithélium cornéen chronicisent la mauvaise adhérence de la membrane basale de l’épithélium cornéen, formant une pathologie d’érosion épithéliale cornéenne récurrente. Au niveau des paupières, la répétition de la formation de cloques et de la rétraction cicatricielle entraîne un ectropion, un entropion et un trichiasis. La persistance de pertes épithéliales conjonctivales conduit à une symblépharon, provoquant un raccourcissement du cul-de-sac conjonctival et une limitation des mouvements oculaires.
La thérapie génique visant à modifier fondamentalement l’évolution de l’épidermolyse bulleuse est le domaine de recherche le plus prometteur. L’objectif est de restaurer la production normale de protéines structurelles par des approches de correction ou de complémentation du gène défectueux.
Losartan (ARA) pourrait devenir un traitement de première intention pour ralentir la progression de la fibrose dans l’épidermolyse bulleuse dystrophique récessive. Son effet antifibrotique attendu passe par l’inhibition de la signalisation TGF-β.
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.