EB semplice (EBS)
Numero di sottotipi : 14
Modalità di trasmissione : Autosomica dominante
Sede della lesione : Intraepidermica (strato basale)

L’epidermolisi bollosa (EB) è un gruppo di malattie cutanee ereditarie caratterizzate da disfunzione della giunzione dermo-epidermica. A causa di anomalie delle proteine strutturali della zona della membrana basale cutanea, si formano bolle anche dopo un lieve trauma meccanico.
Esistono 34 sottotipi, classificati in 4 gruppi principali.
EB semplice (EBS)
Numero di sottotipi : 14
Modalità di trasmissione : Autosomica dominante
Sede della lesione : Intraepidermica (strato basale)
EB giunzionale (JEB)
Numero di sottotipi : 9
Modalità di trasmissione : Autosomica recessiva
Sede della lesione : Lamina lucida
EB distrofica (DEB)
Numero di sottotipi : 11
Modalità di trasmissione : Autosomica dominante e recessiva
Sede della lesione : Sotto la lamina densa (deficit o assenza di fibrille di ancoraggio)
EB di Kindler
Casi riportati : Circa 250 nel mondo
Modalità di trasmissione : Autosomica recessiva
Sede della lesione : Interessa più strati
L’epidermolisi bollosa acquisita (EBA) è una malattia autoimmune che insorge tra i 30 e i 40 anni, diversa da quelle sopra descritte. È causata da autoanticorpi diretti contro il collagene di tipo VII.
Sono stati identificati più di 16 geni causali; le mutazioni provocano anomalie delle proteine strutturali dell’epidermide, della membrana basale e del derma superiore. La gravità dipende dal tipo e dalla posizione della mutazione genetica.
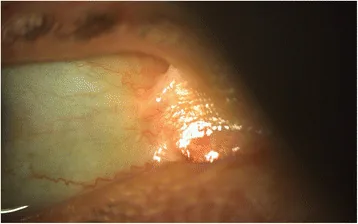
Le lesioni oculari possono verificarsi in tutti i sottotipi, ma sono più frequenti e gravi nelle forme distrofiche recessive, giunzionali, di Kindler e semplici gravi. L’esordio può essere osservato già a un mese di età.
Si verificano lesioni varie a carico di cornea, palpebre, congiuntiva e vie lacrimali.
| Sede | Principali reperti |
|---|---|
| Cornea | Erosione, cicatrice, neovascolarizzazione |
| Palpebra | Ectropion, entropion, formazione di bolle |
| Congiuntiva | Simblefaron, alterazioni cicatriziali |
Le lesioni corneali sono le più frequenti. Erosioni corneali ricorrenti e abrasioni corneali si ripetono, evolvendo in cicatrici corneali e neovascolarizzazione. Alla fine, possono portare a insufficienza delle cellule staminali limbari o a difetto epiteliale refrattario.
L’ectropion palpebrale è causato dalla formazione di bolle e dalla retrazione cicatriziale intorno alle palpebre. Quando associato a entropion, provoca trichiasi che aggrava il danno epiteliale corneale.
Il simblefaron si forma quando i difetti epiteliali della congiuntiva bulbare e tarsale persistono, con aggiunta di reazione infiammatoria. In fase avanzata, può portare a limitazione dei movimenti oculari e incapacità di aprire completamente l’occhio.
Nel tipo distrofico sono state riportate anche le seguenti complicanze:
Le complicanze oculari possono anche causare errori di rifrazione, strabismo e ambliopia.
Le anomalie corneali (erosioni corneali ricorrenti, abrasioni, cicatrizzazione, neovascolarizzazione) sono le più frequenti, seguite da ectropion e formazione di bolle palpebrali. Tutti i sottotipi possono essere interessati, ma le forme distrofica recessiva e giunzionale sono particolarmente gravi.
L’epidermolisi bollosa è causata da mutazioni nei geni che codificano per le proteine strutturali della zona della membrana basale cutanea.
Tutti i pazienti con epidermolisi bollosa devono essere inviati a un oculista per un esame di base. Successivamente, deve essere effettuato un follow-up regolare in base alla gravità della malattia.
La gestione dell’epidermolisi bollosa richiede una collaborazione multidisciplinare che includa dermatologia, pediatria, oftalmologia e chirurgia plastica. Le complicanze oftalmiche possono manifestarsi già nell’infanzia, pertanto è importante la rapida individuazione e il trattamento delle lesioni che minacciano la vista.
Il mantenimento dell’umidità della superficie oculare con lubrificanti senza conservanti (lacrime artificiali, pomate oftalmiche) è il cardine del trattamento. È l’intervento più importante per prevenire l’erosione corneale e della mucosa.
Per l’erosione corneale ricorrente, si utilizzano colliri antibiotici per prevenire l’infezione e colliri a base di acido ialuronico per favorire la riparazione epiteliale. Sono efficaci anche l’uso di lenti a contatto morbide terapeutiche e l’applicazione di pomata oftalmica prima di coricarsi.
In caso di progressione delle lesioni corneali o di simblefaron, si prendono in considerazione i seguenti interventi chirurgici.
Per entropion ed ectropion, il trattamento principale è chirurgico1).
Per l’ectropion, in base alla gravità vengono scelte le seguenti tecniche.
In caso di trichiasi associata a entropion, si esegue un trattamento sintomatico mediante epilazione, ma in caso di recidiva si prendono in considerazione l’elettrolisi delle ciglia o la trasposizione delle ciglia (metodo di Machek o metodo di Spencer-Watson).
Per il simblefaron, considerare la plastica a Z del tessuto aderente o la ricostruzione del fornice congiuntivale mediante innesto di congiuntiva o membrana amniotica. Tuttavia, in caso di grave compromissione della secrezione lacrimale, l’innesto mucoso è spesso inefficace.
Il trattamento sintomatico è il cardine della gestione della malattia, con la prevenzione dei traumi, un’adeguata cura delle ferite e la disinfezione come base.
Come terapia farmacologica sistemica, i seguenti farmaci hanno mostrato una certa efficacia in studi su piccola scala.
Lo scrub delle palpebre (pulizia e lavaggio delle palpebre) può causare vesciche sulle palpebre, pertanto non deve essere utilizzato nei pazienti con epidermolisi bollosa. Il mantenimento della pulizia delle palpebre deve essere effettuato con metodi più delicati.
Portare gli occhiali è possibile, ma possono formarsi vesciche nei punti di contatto della montatura. È necessario scegliere una montatura leggera con un’ampia superficie di contatto e una bassa pressione, e utilizzare materiali ammortizzanti per i naselli.
La zona della membrana basale cutanea è una struttura che aderisce saldamente all’epidermide e al derma ed è composta dai seguenti strati.
Nell’EB semplice, i filamenti di cheratina nelle cellule basali dell’epidermide sono fragili e si formano bolle nello strato più superficiale. Nell’EB giunzionale, una carenza o riduzione di laminina 332 o collagene di tipo XVII provoca una separazione tissutale nella lamina lucida. Nell’EB distrofica, un’anomalia del collagene di tipo VII porta a una carenza o riduzione delle fibrille di ancoraggio e si formano fessure sotto la lamina densa. Il tipo Kindler presenta lesioni che coinvolgono più strati.
La regione perioculare e la superficie oculare sono soggette alle stesse forze di taglio e alla formazione di bolle della pelle. Poiché anche l’epitelio congiuntivale e corneale ha una struttura di membrana basale, si verificano distacchi epiteliali, erosioni e bolle con lo stesso meccanismo delle lesioni cutanee generalizzate.
I danni ripetuti all’epitelio corneale cronicizzano la scarsa adesione della membrana basale dell’epitelio corneale, formando la patologia dell’erosione epiteliale corneale ricorrente. Sulle palpebre, la ripetizione della formazione di bolle e della retrazione cicatriziale porta a ectropion, entropion e trichiasi. I difetti epiteliali congiuntivali persistenti portano a simblefaron, causando accorciamento del fornice congiuntivale e limitazione dei movimenti oculari.
La terapia genica volta a modificare fondamentalmente il decorso dell’epidermolisi bollosa è l’area di ricerca più promettente. L’obiettivo è ripristinare la normale produzione di proteine strutturali attraverso approcci di correzione o complementazione del gene difettoso.
Losartan (ARB) potrebbe diventare un farmaco di prima scelta per rallentare le alterazioni fibrotiche nell’epidermolisi bollosa distrofica recessiva. È atteso un effetto antifibrotico attraverso l’inibizione della segnalazione TGF-β.
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.