EB simple (EBS)
Número de subtipos: 14
Herencia: Autosómica dominante
Sitio de la lesión: Intraepidérmico (capa de células basales)

La epidermólisis bullosa (EB) es un grupo de enfermedades cutáneas hereditarias caracterizadas por una disfunción de la unión dermoepidérmica. Debido a anomalías en las proteínas estructurales de la zona de la membrana basal cutánea, se forman ampollas incluso con traumatismos mecánicos menores.
Existen 34 subtipos, clasificados en 4 grupos principales.
EB simple (EBS)
Número de subtipos: 14
Herencia: Autosómica dominante
Sitio de la lesión: Intraepidérmico (capa de células basales)
EB de unión (JEB)
Número de subtipos: 9
Herencia: Autosómica recesiva
Sitio de la lesión: Lámina lúcida
EB distrófica (DEB)
Número de subtipos: 11
Herencia: Tanto autosómica dominante como recesiva
Sitio de la lesión: Sublámina densa (deficiencia o reducción de fibrillas de anclaje)
EB de Kindler
Casos reportados: Aproximadamente 250 en todo el mundo
Herencia: Autosómica recesiva
Sitio de la lesión: Afecta múltiples capas
La epidermólisis ampollosa adquirida (EBA) es una enfermedad autoinmune que difiere de la anterior, y generalmente se desarrolla entre los 30 y 40 años. Es causada por autoanticuerpos contra el colágeno tipo VII.
Se han identificado más de 16 genes causantes, y las mutaciones provocan anomalías en las proteínas estructurales de la epidermis, la membrana basal y la dermis superior. La gravedad depende del tipo y la ubicación de la mutación genética.
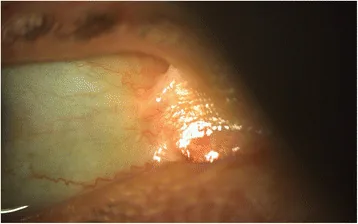
La afectación ocular puede ocurrir en todos los subtipos, pero es más frecuente y grave en los tipos distrófico recesivo, de unión, Kindler y simple grave. La aparición puede ser tan temprana como al mes de edad.
Se producen diversas lesiones en la córnea, párpados, conjuntiva y vías lagrimales.
| Sitio | Principales hallazgos |
|---|---|
| Córnea | Erosión, cicatriz, neovascularización |
| Párpado | Ectropión, entropión, formación de ampollas |
| Conjuntiva | Simbléfaron, cambios cicatriciales |
Las lesiones corneales son las más frecuentes. Se producen erosiones corneales recurrentes y abrasiones repetidas, que progresan a cicatrización corneal y neovascularización. Finalmente, puede conducir a deficiencia de células madre limbares o defectos epiteliales refractarios.
El ectropión palpebral resulta de la formación de ampollas y la contractura cicatricial alrededor de los párpados. Cuando se combina con entropión, causa triquiasis y empeora el daño epitelial corneal.
El simbléfaron se forma cuando los defectos epiteliales de la conjuntiva bulbar y palpebral persisten, acompañados de reacciones inflamatorias. La progresión conduce a restricción del movimiento ocular y cierre incompleto del párpado.
En el tipo distrófico, también se han reportado las siguientes complicaciones:
Las complicaciones oculares también pueden causar errores refractivos, estrabismo y ambliopía.
Las anomalías corneales (erosión corneal recurrente, abrasión, cicatrización, neovascularización) son las más comunes, seguidas de ectropión y formación de ampollas en los párpados. Pueden ocurrir en todos los subtipos, pero son particularmente graves en los tipos distrófico recesivo y de unión.
La epidermólisis ampollosa es causada por mutaciones en genes que codifican proteínas estructurales de la zona de la membrana basal cutánea.
Todos los pacientes con epidermólisis ampollosa deben ser remitidos a oftalmología para una evaluación basal. Posteriormente, se debe realizar un seguimiento periódico según la gravedad de la enfermedad.
El manejo de la epidermólisis ampollosa requiere colaboración multidisciplinaria que incluya dermatología, pediatría, oftalmología y cirugía plástica. Dado que las complicaciones oculares pueden aparecer desde la infancia, es importante la detección y el tratamiento rápidos de las lesiones que amenazan la visión.
El mantenimiento de la humedad de la superficie ocular con lubricantes sin conservantes (lágrimas artificiales, ungüentos oftálmicos) es el pilar del tratamiento. Esta es la intervención más importante para prevenir las erosiones corneales y de la mucosa.
Para las erosiones corneales recurrentes, se utilizan gotas oftálmicas antibióticas para prevenir la infección y gotas de ácido hialurónico para promover la reparación epitelial. También son efectivos el uso de lentes de contacto blandas terapéuticas y la aplicación de ungüento oftálmico antes de dormir.
Cuando las lesiones corneales o la simbléfaron progresan, se consideran las siguientes intervenciones quirúrgicas.
Para el entropión y el ectropión, la intervención quirúrgica es el tratamiento principal1).
Para el ectropión, se seleccionan las siguientes técnicas quirúrgicas según la gravedad.
Para la triquiasis asociada con entropión, se realiza tratamiento sintomático mediante depilación, pero si hay recurrencia frecuente, se considera la electrólisis o la reubicación de las pestañas (procedimiento de Machek, procedimiento de Spencer-Watson).
Para la simbléfaron, considere la plastia en Z del tejido adhesivo o la reconstrucción del fondo de saco conjuntival mediante trasplante de conjuntiva o membrana amniótica. Sin embargo, si la secreción lagrimal está gravemente alterada, el trasplante de mucosa suele ser ineficaz.
El tratamiento sintomático es el pilar del manejo de la enfermedad; la base es evitar traumatismos, realizar un cuidado adecuado de las heridas y la desinfección.
Los siguientes fármacos sistémicos han mostrado cierta eficacia en estudios a pequeña escala.
El frotis palpebral (limpieza/lavado de los párpados) no debe utilizarse en pacientes con epidermólisis ampollosa porque puede provocar ampollas en los párpados. La higiene palpebral debe mantenerse con métodos más suaves.
Es posible usar gafas, pero pueden aparecer ampollas en los puntos de contacto de la montura. Es necesario elegir monturas ligeras, con una superficie de contacto amplia y poca presión, y utilizar materiales acolchados en las almohadillas nasales.
La zona de la membrana basal cutánea es una estructura que adhiere firmemente la epidermis y la dermis, y está compuesta por las siguientes capas.
En la EB simple, los filamentos de queratina dentro de las células basales epidérmicas son frágiles, lo que provoca la formación de ampollas en la capa más superficial. En la EB de unión, la deficiencia o reducción de laminina 332 o colágeno tipo XVII causa separación tisular en la lámina lúcida. En la EB distrófica, las anomalías en el colágeno tipo VII conducen a una deficiencia o reducción de las fibrillas de anclaje, formándose hendiduras por debajo de la lámina densa. El síndrome de Kindler presenta lesiones que abarcan múltiples capas.
El área periorbitaria y la superficie ocular están sujetas a las mismas fuerzas de cizallamiento y formación de ampollas que la piel. Debido a que el epitelio conjuntival y corneal también tienen una estructura de membrana basal, se producen desprendimiento epitelial, erosión y ampollas a través del mismo mecanismo que las lesiones cutáneas.
El daño repetido al epitelio corneal conduce a una mala adhesión crónica de la membrana basal del epitelio corneal, formando la patología de la erosión corneal epitelial recurrente. En los párpados, la formación repetida de ampollas y la contractura cicatricial progresan a ectropión, entropión y triquiasis. Los defectos epiteliales conjuntivales persistentes conducen a simbléfaron, lo que resulta en acortamiento del fondo de saco conjuntival y alteración del movimiento ocular.
La terapia génica dirigida a modificar fundamentalmente la actividad de la enfermedad de la epidermólisis ampollosa es el área de investigación más prometedora. El objetivo es restaurar la producción normal de proteínas estructurales mediante la corrección o suplementación del gen anormal.
Se ha informado que losartán (ARA-II) podría ser un fármaco de primera línea para retrasar los cambios fibróticos en la epidermólisis ampollosa distrófica recesiva. Se espera que tenga un efecto antifibrótico mediante la inhibición de la señalización de TGF-β.
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.