सरल EB (EBS)
उपप्रकारों की संख्या : 14
आनुवंशिकता : ऑटोसोमल प्रभावी
घाव का स्थान : एपिडर्मिस के अंदर (बेसल कोशिका परत)

एपिडर्मोलिसिस बुलोसा (EB) त्वचीय-एपिडर्मल जंक्शन की शिथिलता द्वारा विशेषता वंशानुगत त्वचा रोगों का एक समूह है। त्वचीय बेसमेंट झिल्ली क्षेत्र के संरचनात्मक प्रोटीन में असामान्यता के कारण, मामूली यांत्रिक आघात पर भी फफोले बन जाते हैं।
34 उपप्रकार हैं, जो 4 मुख्य समूहों में वर्गीकृत हैं।
सरल EB (EBS)
उपप्रकारों की संख्या : 14
आनुवंशिकता : ऑटोसोमल प्रभावी
घाव का स्थान : एपिडर्मिस के अंदर (बेसल कोशिका परत)
जंक्शनल EB (JEB)
उपप्रकारों की संख्या : 9
आनुवंशिकता : ऑटोसोमल अप्रभावी
घाव का स्थान : लैमिना लूसिडा
डिस्ट्रोफिक EB (DEB)
उपप्रकारों की संख्या : 11
आनुवंशिकता : ऑटोसोमल प्रभावी और अप्रभावी दोनों
घाव का स्थान : लैमिना डेंसा के नीचे (एंकरिंग फाइबर की कमी या अनुपस्थिति)
किंडलर EB
रिपोर्ट किए गए मामले : दुनिया भर में लगभग 250
आनुवंशिकता : ऑटोसोमल अप्रभावी
घाव का स्थान : कई परतों को शामिल करता है
एक्वायर्ड एपिडर्मोलिसिस बुलोसा (EBA) एक ऑटोइम्यून बीमारी है जो 30-40 वर्ष की आयु में शुरू होती है, जो ऊपर वर्णित से भिन्न है। यह टाइप VII कोलेजन के खिलाफ ऑटोएंटीबॉडी के कारण होता है।
16 से अधिक कारण जीन की पहचान की गई है, और उत्परिवर्तन एपिडर्मिस, बेसमेंट झिल्ली और ऊपरी डर्मिस के संरचनात्मक प्रोटीन में असामान्यताएं पैदा करते हैं। गंभीरता आनुवंशिक उत्परिवर्तन के प्रकार और स्थान पर निर्भर करती है।
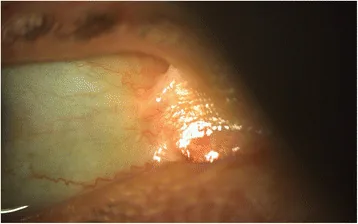
नेत्र संबंधी घाव सभी उपप्रकारों में हो सकते हैं, लेकिन रिसेसिव डिस्ट्रोफिक, जंक्शनल, किंडलर और गंभीर सिंपल प्रकारों में अधिक बार और गंभीर होते हैं। शुरुआत जन्म के एक महीने बाद भी देखी जा सकती है।
कॉर्निया, पलकों, कंजंक्टिवा और लैक्रिमल प्रणाली में विविध घाव होते हैं।
| स्थल | मुख्य निष्कर्ष |
|---|---|
| कॉर्निया | क्षरण, निशान, नव रक्त वाहिकाएं |
| पलक | बाहर की ओर मुड़ना, अंदर की ओर मुड़ना, फफोले बनना |
| कंजंक्टिवा | सिम्बलिफेरॉन, निशान परिवर्तन |
कॉर्नियल घाव सबसे आम हैं। बार-बार कॉर्नियल क्षरण और कॉर्नियल घर्षण होते हैं, जो कॉर्नियल निशान और नव रक्त वाहिकाओं में बदल जाते हैं। अंततः यह लिंबल स्टेम सेल की कमी या दुर्दम्य उपकला दोष का कारण बन सकता है।
पलक का बाहर की ओर मुड़ना पलकों के आसपास फफोले बनने और निशान संकुचन के कारण होता है। जब यह अंदर की ओर मुड़ने के साथ होता है, तो यह ट्राइकियासिस का कारण बनता है, जो कॉर्नियल उपकला क्षति को बढ़ा देता है।
सिम्बलिफेरॉन तब बनता है जब बल्बर और पैल्पेब्रल कंजंक्टिवा के उपकला दोष बने रहते हैं और सूजन प्रतिक्रिया जुड़ जाती है। बढ़ने पर यह नेत्र गति विकार और पलक पूरी तरह न खुलने का कारण बन सकता है।
डिस्ट्रोफिक प्रकार में निम्नलिखित जटिलताएं भी बताई गई हैं:
नेत्र संबंधी जटिलताएं अपवर्तन दोष, स्ट्रैबिस्मस और एम्ब्लियोपिया का कारण भी बन सकती हैं।
कॉर्निया की असामान्यताएं (बार-बार कॉर्नियल क्षरण, घर्षण, घाव, नव संवहनीकरण) सबसे आम हैं, इसके बाद पलक का बाहर की ओर मुड़ना (एक्ट्रोपियन) और पलकों पर छाले बनना आम है। ये सभी उपप्रकारों में हो सकते हैं, लेकिन रिसेसिव डिस्ट्रोफिक और जंक्शनल प्रकार विशेष रूप से गंभीर होते हैं।
एपिडर्मोलिसिस बुलोसा त्वचीय बेसमेंट झिल्ली क्षेत्र के संरचनात्मक प्रोटीन को एन्कोड करने वाले जीन में उत्परिवर्तन के कारण होता है।
सभी एपिडर्मोलिसिस बुलोसा रोगियों को आधारभूत जांच के लिए नेत्र रोग विशेषज्ञ के पास भेजा जाना चाहिए। इसके बाद रोग की गंभीरता के अनुसार नियमित अनुवर्ती कार्रवाई की जानी चाहिए।
एपिडर्मोलिसिस बुलोसा के प्रबंधन के लिए त्वचाविज्ञान, बाल रोग, नेत्र विज्ञान और प्लास्टिक सर्जरी सहित बहु-विषयक सहयोग आवश्यक है। नेत्र संबंधी जटिलताएं शैशवावस्था से ही प्रकट हो सकती हैं, इसलिए दृष्टि को खतरे में डालने वाले घावों का शीघ्र पता लगाना और उपचार करना महत्वपूर्ण है।
परिरक्षक-मुक्त स्नेहक (कृत्रिम आँसू/नेत्र मलहम) द्वारा नेत्र सतह की नमी बनाए रखना उपचार का मुख्य आधार है। यह कॉर्निया और श्लेष्मा झिल्ली के क्षरण को रोकने के लिए सबसे महत्वपूर्ण हस्तक्षेप है।
आवर्ती कॉर्नियल क्षरण के लिए, संक्रमण की रोकथाम के लिए एंटीबायोटिक आई ड्रॉप और उपकला मरम्मत को बढ़ावा देने के लिए हयालूरोनिक एसिड आई ड्रॉप का उपयोग किया जाता है। चिकित्सीय सॉफ्ट कॉन्टैक्ट लेंस का उपयोग और सोने से पहले नेत्र मलहम लगाना भी प्रभावी है।
यदि कॉर्नियल घाव या सिम्बलफेरॉन बढ़ जाता है, तो निम्नलिखित शल्य हस्तक्षेपों पर विचार किया जाता है।
एंट्रोपियन और एक्ट्रोपियन के लिए, शल्य हस्तक्षेप मुख्य उपचार है1)।
एक्ट्रोपियन के लिए, गंभीरता के अनुसार निम्नलिखित तकनीकों का चयन किया जाता है।
एंट्रोपियन से जुड़े ट्राइकियासिस के लिए, बाल हटाकर रोगसूचक उपचार किया जाता है, लेकिन यदि पुनरावृत्ति होती है, तो बाल इलेक्ट्रोलिसिस या बाल स्थानांतरण (माचेक विधि या स्पेंसर-वॉटसन विधि) पर विचार किया जाता है।
सिम्बलिफेरॉन के लिए, आसंजन ऊतक की Z-प्लास्टी या कंजंक्टिवा ग्राफ्ट या एमनियोटिक झिल्ली ग्राफ्ट द्वारा कंजंक्टिवल थैली पुनर्निर्माण पर विचार करें। हालांकि, यदि अश्रु स्राव गंभीर रूप से बाधित है, तो म्यूकोसल ग्राफ्ट अक्सर अप्रभावी होता है।
रोग प्रबंधन का मुख्य आधार रोगसूचक उपचार है, जिसमें आघात से बचाव, उचित घाव की देखभाल और कीटाणुशोधन शामिल है।
प्रणालीगत दवा चिकित्सा के रूप में, निम्नलिखित ने छोटे पैमाने के अध्ययनों में कुछ प्रभावकारिता दिखाई है।
पलक स्क्रब (पलकों की सफाई और धुलाई) पलकों पर छाले पैदा कर सकता है, इसलिए एपिडर्मोलिसिस बुलोसा के रोगियों में इसका उपयोग नहीं किया जाना चाहिए। पलकों की स्वच्छता बनाए रखने के लिए अधिक कोमल तरीकों का उपयोग करना आवश्यक है।
चश्मा पहनना संभव है, लेकिन फ्रेम के संपर्क स्थानों पर छाले हो सकते हैं। हल्के, चौड़े संपर्क सतह वाले और कम दबाव वाले फ्रेम का चयन करना और नाक पैड के हिस्से पर कुशनिंग सामग्री का उपयोग करना जैसी सावधानियाँ आवश्यक हैं।
त्वचीय बेसमेंट झिल्ली क्षेत्र एपिडर्मिस और डर्मिस को मजबूती से जोड़ने वाली संरचना है, जो निम्नलिखित परतों से बनी होती है।
सरल EB में, एपिडर्मिस की बेसल कोशिकाओं में केराटिन फिलामेंट कमजोर होते हैं, और सबसे ऊपरी परत में छाले बनते हैं। जंक्शनल EB में, लैमिनिन 332 या टाइप XVII कोलेजन की कमी या कमी के कारण लैमिना लूसिडा में ऊतक पृथक्करण होता है। डिस्ट्रोफिक EB में, टाइप VII कोलेजन की असामान्यता के कारण एंकरिंग फाइब्रिल की कमी या कमी होती है, और लैमिना डेन्सा के नीचे दरारें बनती हैं। किंडलर प्रकार कई परतों में फैले घाव प्रस्तुत करता है।
पेरीओकुलर क्षेत्र और नेत्र सतह त्वचा के समान कतरनी बल और छाले गठन से प्रभावित होते हैं। कंजंक्टिवा और कॉर्निया के उपकला में भी बेसमेंट झिल्ली संरचना होती है, इसलिए सामान्यीकृत त्वचा घावों के समान तंत्र द्वारा उपकला पृथक्करण, क्षरण और छाले होते हैं।
कॉर्नियल उपकला को बार-बार होने वाली क्षति कॉर्नियल उपकला बेसमेंट झिल्ली के खराब आसंजन को पुराना बना देती है, जिससे आवर्तक कॉर्नियल उपकला क्षरण की स्थिति बनती है। पलकों में, छाले गठन और निशान संकुचन की पुनरावृत्ति से पलक बाहर की ओर मुड़ना (एक्ट्रोपियन), अंदर की ओर मुड़ना (एंट्रोपियन) और बरौनी अंदर की ओर बढ़ना (ट्राइकियासिस) बढ़ता है। कंजंक्टिवल उपकला दोष बने रहने पर सिम्बलफेरॉन होता है, जिससे कंजंक्टिवल थैली छोटी हो जाती है और नेत्र गति में बाधा आती है।
एपिडर्मोलिसिस बुलोसा की रोग गतिविधि को मौलिक रूप से संशोधित करने के उद्देश्य से जीन थेरेपी सबसे आशाजनक अनुसंधान क्षेत्र है। असामान्य जीन को सुधारने या पूरक करने के दृष्टिकोण से संरचनात्मक प्रोटीन के सामान्य उत्पादन को बहाल करना लक्ष्य है।
लोसार्टन (ARB) रिसेसिव डिस्ट्रोफिक एपिडर्मोलिसिस बुलोसा में फाइब्रोसिस परिवर्तनों को धीमा करने के लिए पहली पंक्ति की दवा हो सकता है, ऐसा रिपोर्ट किया गया है। TGF-β सिग्नलिंग के अवरोध के माध्यम से एंटी-फाइब्रोटिक प्रभाव की उम्मीद है।
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.