กลุ่มอาการ ICE เป็นโรคตาเดียวที่เกิดจากการเพิ่มจำนวนและการเคลื่อนย้ายที่ผิดปกติของเซลล์เยื่อบุผิวดวงตา ส่งผลให้เกิดกระจกตา บวม ม่านตา ฝ่อ และต้อหินมุมปิด ทุติยภูมิแบ่งเป็น 3 ชนิดทางคลินิก: กลุ่มอาการแชนด์เลอร์, ม่านตา ฝ่อแบบลุกลาม, และกลุ่มอาการโคแกน-รีส
พบบ่อยในผู้หญิงอายุ 20-50 ปี พบเป็นครอบครัวได้น้อย2)
ต้อหิน เกิดขึ้นในประมาณ 50% ของผู้ป่วยกลุ่มอาการ ICE และรุนแรงกว่าในชนิดม่านตา ฝ่อแบบลุกลามและกลุ่มอาการโคแกน-รีสการวินิจฉัยมีลักษณะเฉพาะคือพบเซลล์ ICE ที่แสดง “การกลับกันของสว่าง-มืด” ในการตรวจด้วยกล้องจุลทรรศน์สเปคิวลาร์2)
การรักษาด้วยยามักดื้อยา และการผ่าตัดชันต์ท่อให้ผลระยะยาวดีกว่าการตัดทrabeculum5) 6)
กลุ่มอาการเยื่อบุผิวดวงตา-ม่านตา (กลุ่มอาการ ICE ) เป็นโรคที่เซลล์เยื่อบุผิวดวงตาที่ผิดปกติเจริญเติบโตพร้อมกับเนื้อเยื่อเยื่อบางและขยายไปยังมุมตาและม่านตา ทำให้เกิดการอุดตันของ trabeculum และความดันลูกตา สูงขึ้น มีลักษณะเฉพาะคือกระจกตา บวมจากความผิดปกติของเยื่อบุผิว, การผิดรูปของม่านตา และการยึดติดของม่านตา ส่วนหน้าส่วนปลาย (PAS ) จากการหดตัวของเนื้อเยื่อเยื่อบาง
กลุ่มอาการ ICE แบ่งเป็น 3 ชนิดทางคลินิก:
กลุ่มอาการแชนด์เลอร์ : พบบ่อยที่สุด (ประมาณ 50%) อาการบวมน้ำที่กระจกตา เป็นหลัก ร่วมกับการเปลี่ยนแปลงของม่านตา เพียงเล็กน้อยม่านตา ฝ่อแบบลุกลามม่านตา รูม่านตา เบี่ยงเบน และเยื่อยูเวียพลิกออกเด่นชัด ภาวะต้อหิน เป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดกลุ่มอาการโคแกน-รีส : มีปุ่มสีที่ผิวหน้าของม่านตา เป็นลักษณะเฉพาะ ชนิดย่อยที่พบได้น้อยที่สุด4)
โดยทั่วไปเกิดในผู้หญิงอายุ 20–50 ปี ข้างเดียว2) เป็นแบบประปราย ไม่มีความสัมพันธ์ที่สม่ำเสมอกับโรคตาอื่นหรือโรคทางระบบ กลุ่มอาการ ICE เป็นข้างเดียวและประปราย ซึ่งเป็นจุดแยกที่ง่ายที่สุดจากโรคจอประสาทตา เสื่อมชนิดพอลิมอร์ฟัสหลัง (PPM D) ซึ่งเป็นสองข้างและถ่ายทอดทางพันธุกรรม
Q
จะแยกความแตกต่างของกลุ่มอาการ ICE ทั้งสามชนิดได้อย่างไร?
A
การแยกความแตกต่างของทั้งสามชนิดขึ้นอยู่กับลักษณะทางคลินิกของม่านตา และกระจกตา เป็นหลัก กลุ่มอาการแชนด์เลอร์: อาการบวมน้ำที่กระจกตา เป็นหลัก การเปลี่ยนแปลงของม่านตา เพียงเล็กน้อย และอาการบวมน้ำที่กระจกตา สามารถเกิดขึ้นได้แม้ความดันลูกตา ปกติ ม่านตา ฝ่อแบบลุกลาม: มีลักษณะเด่นคือรูม่านตา หลายรู รูม่านตา เบี่ยงเบน รูที่ม่านตา และเยื่อยูเวียพลิกออก โดยมีอัตราการเกิดต้อหิน สูงที่สุด กลุ่มอาการโคแกน-รีส: มีลักษณะเด่นคือปุ่มสีน้ำตาลมีก้านหรือรอยโรคสีกระจายบนผิวหน้าของม่านตา และมักไม่พบม่านตา ฝ่อ อย่างไรก็ตาม พยาธิสรีรวิทยาพื้นฐานของทุกชนิดเหมือนกัน และแผนการรักษาก็คล้ายคลึงกัน
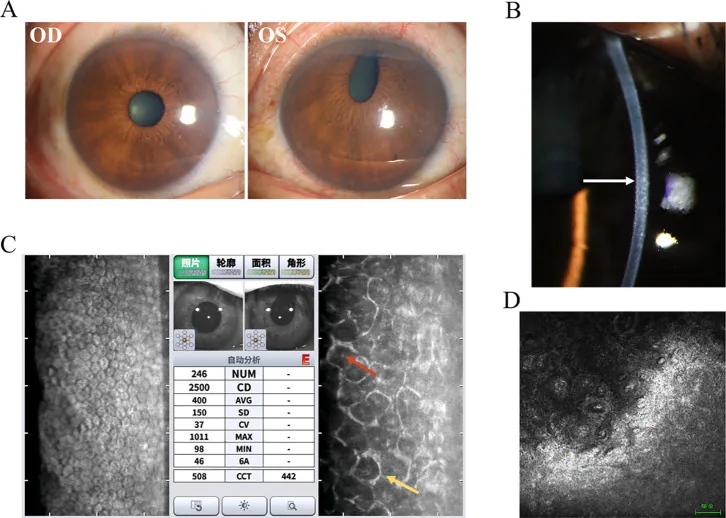
ลักษณะทางคลินิกของกลุ่มอาการเยื่อบุผิวม่านตา-กระจกตา (กลุ่มอาการแชนด์เลอร์) Ma H, et al. Iridocorneal endothelial syndrome. Front Ophthalmol (Lausanne). 2025. Figure 1. PM
CI D: PMC12537377. License: CC BY.
ภาพทางคลินิกและผลการตรวจเสริมของกลุ่มอาการแชนด์เลอร์: (A) การสูญเสีย
ม่านตา และการบิดเบี้ยวของ
รูม่านตา (B) ลักษณะเยื่อบุผิวดอ
กระจกตา เหมือนเงินตี (C) เซลล์ ICE ภายใต้กล้องจุลทรรศน์สเปกคูลาร์ (D) เซลล์เยื่อบุผิวคล้ายเยื่อบุผิวภายใต้
กล้องจุลทรรศน์คอนโฟคอล สอดคล้องกับความผิดปกติของเยื่อบุผิวดอ
กระจกตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและลักษณะทางคลินิก”
อาการเริ่มแรกคือปวดข้างเดียว ตาพร่า มัว หรือการเปลี่ยนแปลงของลักษณะม่านตา อาการปวดจากอาการบวมน้ำที่กระจกตา ปนกับอาการปวดจากความดันลูกตา สูงเนื่องจากการปิดของมุมตา ผู้ป่วยอาจสังเกตเห็นม่านตา สองสีหรือรูม่านตา ผิดรูป
ลักษณะของกระจกตา : เยื่อบุผิวดอกระจกตา มีลักษณะเหมือน “เงินตี” หรือ “ทองแดงตี” คล้ายกับกูทาตาในโรคจอประสาทตา เสื่อมชนิดฟุคส์ อาการบวมน้ำที่กระจกตา อาจเป็นแบบไมโครซิสติกแม้ความดันลูกตา ปกติ
ลักษณะของม่านตา : ม่านตา สองสี เยื่อยูเวียพลิกออก รูม่านตา เบี่ยงเบน รูที่ม่านตา และม่านตา ฝ่อ ปรากฏตามชนิด2) ในกลุ่มอาการโคแกน-รีส มีปุ่มสีที่ผิวหน้าของม่านตา ซึ่งทางจุลกายวิภาคเป็นรอยโรคไม่ร้ายแรงประกอบด้วยเซลล์ปานรูปกระสวยที่มีเมลานิน4)
ลักษณะของมุมตา : การตรวจกอนิโอสโคปเผยให้เห็นพังผืดยึดม่านตา ส่วนปลายด้านหน้าที่สูงเกินเส้นชวาลเบ ซึ่งเป็นลักษณะเฉพาะของกลุ่มอาการ ICE 5) พังผืดยึดม่านตา ส่วนปลายด้านหน้ามีลักษณะเป็นหย่อมๆ และอยู่ด้านหน้ามาก และ trabecular meshwork ระหว่างพังผืดเหล่านี้ดูปกติ5)
ชนิดทางคลินิก กระจกตาบวมน้ำ ลักษณะม่านตา ความถี่ของต้อหิน แชนด์เลอร์ ชัดเจน เล็กน้อย ปานกลาง ม่านตา ฝ่อแบบลุกลามปานกลาง ชัดเจน บ่อยที่สุด โคแกน-รีส ปานกลาง ก้อน ปานกลาง
สาเหตุที่แท้จริงของกลุ่มอาการ ICE ยังไม่เป็นที่ทราบแน่ชัด แต่มีสมมติฐานว่าการติดเชื้อแฝงของไวรัสเริม (HS V) หรือไวรัสเอปสไตน์-บาร์ (EB V) ทำให้เกิดการอักเสบระดับต่ำที่ชั้น内皮ของกระจกตา นำไปสู่การกระตุ้นคล้ายเซลล์เยื่อบุผิว ในการตรวจ PCR พบ DNA ของ HS V ในอัตราสูงในชั้น内皮กระจกตา และอารมณ์ขันในน้ำของ patients กลุ่มอาการ ICE และรายงานหลายฉบับพบ DNA ของ HS V ในมากกว่า 60% ของตัวอย่างกระจกตา และอารมณ์ขันในน้ำของผู้ป่วย 2) .
ทางพยาธิวิทยา เซลล์内皮ปกติจะถูกแทนที่ด้วยเซลล์คล้ายเยื่อบุผิวที่มีคุณสมบัติในการเคลื่อนที่ กล้องจุลทรรศน์อิเล็กตรอนแสดงลักษณะของเยื่อบุผิว เช่น เดสโมโซม โทโนฟิลาเมนต์ และไมโครวิลลี นอกจากนี้ยังมีรายงานความเสียหายที่เป็นพิษ (การเปลี่ยนแปลงแบบเนื้อตาย) ต่อเซลล์内皮ปกติที่อยู่ติดกัน
ยังไม่มีวิธีการป้องกันที่พิสูจน์แล้วสำหรับกลุ่มอาการ ICE แต่ในผู้ป่วยอายุน้อยถึงวัยกลางคนที่มีอาการต้อหิน ข้างเดียว กระจกตา เสียสมดุล และม่านตา ฝ่อ ควรนำกลุ่มอาการนี้มาในการวินิจฉัยแยกโรค การติดตามความดันลูกตา อย่างสม่ำเสมอและการตรวจเซลล์内皮กระจกตา เป็นสิ่งสำคัญ
กล้องจุลทรรศน์สเปคูลาร์ (Specular microscopy) : เครื่องมือวินิจฉัยที่สำคัญที่สุด 2) รูปทรงหกเหลี่ยมปกติของชั้น内皮กระจกตา หายไป แสดงความหลากหลายของรูปร่าง (pleomorphism) โดยมีการ “กลับกันของสว่าง-มืด” (light-dark reversal) เซลล์内皮ที่ใหญ่และมืดกว่าปกติโดยมีจุดสว่างตรงกลาง (เซลล์ ICE) เป็นลักษณะเฉพาะ ความหนาแน่นของเซลล์内皮กระจกตา ลดลงอย่างมีนัยสำคัญ และในกรณีหนึ่งของกลุ่มอาการโคแกน-รีส มีรายงานลดลงเหลือ 763 เซลล์/ตร.มม. 3) .
กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM)กระจกตา บวมคล้ายหินกรวด การหายไปของโครงสร้างหกเหลี่ยม เซลล์ความสว่างสูงที่มีรูปร่างหลากหลาย และเซลล์内皮ยักษ์ที่มีนิวเคลียสเดียวและสองนิวเคลียส 2) .
OCT ส่วนหน้า (AS-OCT )ม่านตา กับกระจกตา การหนาตัวของชั้น内皮กระจกตา ที่มีความสว่างสูง และเนื้อเยื่อคล้ายเยื่อบนม่านตา 2) .
การตรวจ Gonioscopy : จำเป็นสำหรับการประเมินการยึดติดของม่านตาส่วนปลายด้านหน้า และใช้ในการวินิจฉัยและติดตามต้อหินมุมปิด ทุติยภูมิ
การประเมินต้อหิน : การวัดความดันลูกตา การถ่ายภาพหัวประสาทตา การตรวจลานสายตา (Humphrey หรือ Goldmann) และการประเมินชั้นเส้นใยประสาทจอประสาทตา ด้วย OCT จะดำเนินการในการตรวจครั้งแรกและการติดตามผล 2) .
Q
ทำไมกลุ่มอาการ ICE บางครั้งจึงถูกวินิจฉัยผิดว่าเป็นต้อหินมุมเปิด?
A
เยื่อของเซลล์内皮กระจกตา ที่เคลื่อนไปข้างหน้าอาจปิด trabecular meshwork ตามหน้าที่โดยไม่มีการหดตัว ในกรณีนี้ จะไม่เห็นการยึดติดของม่านตาส่วนปลายด้านหน้า ที่ชัดเจนในการตรวจ Gonioscopy ทำให้วินิจฉัยผิดว่าเป็นต้อหินมุมเปิด แม้ว่าจะมีการปิดมุม “ตามหน้าที่” ก็ตาม เมื่อพบต้อหิน ข้างเดียว ควรนำกลุ่มอาการ ICE มาในการวินิจฉัยแยกโรคและประเมินชั้น内皮กระจกตา อย่างระมัดระวังด้วยกล้องจุลทรรศน์สเปคูลาร์
การรักษาทางยา
ยาที่ยับยั้งการผลิตอารมณ์ขันในน้ำ : ยาปิดกั้นเบต้าเฉพาะที่, ยากระตุ้นอัลฟา, และยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส เป็นตัวเลือกแรก 6) . แนะนำให้ใช้ยาที่ยับยั้งการผลิตอารมณ์ขันในน้ำมากกว่ายาหดม่านตา ที่กำหนดเป้าหมายบริเวณระบายอารมณ์ขันในน้ำ
ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน : เนื่องจากบทบาททางทฤษฎีของ HS V จึงมีความกังวลเกี่ยวกับการกระตุ้น HS V ที่เกิดจากลาทาโนพรอสต์ และควรพิจารณาอย่างระมัดระวัง 2)
การจัดการอาการบวมน้ำที่กระจกตา : ทำให้กระจกตา แห้งโดยใช้ยาหยอดตาหรือเจลน้ำเกลือไฮเปอร์โทนิก
การพยากรณ์โรคระยะยาว : การรักษาด้วยยามักจะดื้อยาเนื่องจากการลุกลามของเยื่อที่ขยายการยึดติดของม่านตา ส่วนหน้าแบบรอบนอก 6)
การรักษาโดยการผ่าตัด
การตัดเนื้อเยื่อ trabecular : ดำเนินการร่วมกับยาต้านการเกิดพังผืด (MMC หรือ 5-FU) 6) . อัตราการรอดชีวิตที่รายงานคือ 73% ที่ 1 ปี, 44% ที่ 3 ปี, และ 29% ที่ 5 ปี มีความเสี่ยงต่อการอุดตันของช่องเปิดโดยเซลล์บุผนังที่ผิดปกติ
การผ่าตัดท่อระบาย : อัตราการรอดชีวิตคือ 71% ที่ 1 ปี, 71% ที่ 3 ปี, และ 53% ที่ 5 ปี ซึ่งดีกว่าการตัดเนื้อเยื่อ trabecular ในระยะยาว 5) 6) . มักเลือกใช้ท่อระบายที่มีแผ่นรอง
การปลูกถ่ายเซลล์บุผนังกระจกตา : DSAEK /DSEK ช่วยปรับปรุงการทำงานของกระจกตา 1) . อัตราการรอดชีวิตของชิ้นปลูกถ่ายเทียบเท่ากับการปลูกถ่ายกระจกตา แบบทะลุ (PKP ) แต่การฟื้นฟูการมองเห็น เร็วกว่าและสายตาเอียง น้อยกว่า 1)
การทำลายเลนส์ปรับตา : การจี้เลนส์ปรับตาด้วยเลเซอร์ไดโอดทำเป็นทางเลือกสุดท้ายสำหรับกรณีที่ดื้อต่อการรักษา 6)
มีรายงานแนวทางการผ่าตัดสองขั้นตอน: การสลายต้อกระจก ด้วยคลื่นเสียง + การใส่ม่านตาเทียม ก่อน ตามด้วย DSAEK หลังจาก 6 เดือน 1) . ในกรณีของผู้หญิงอายุ 54 ปี การมองเห็นที่แก้ไขแล้ว ดีขึ้นจาก 20/100 เป็น 20/32 และความหนาแน่นของเซลล์บุผนังกระจกตา 1,640 เซลล์/ตร.มม. ยังคงอยู่ 1)
มีรายงานภาวะแทรกซ้อนที่พบได้ยากของจอประสาทตา บวมน้ำชนิดซิสตอยด์ (CME ) ในกลุ่มอาการโคแกน-รีส 3) . การหายเป็นปกติได้ด้วยการใช้ NSAID เฉพาะที่ (flurbiprofen 3 ครั้งต่อวัน) แต่กลับมาเป็นซ้ำหลังจากหยุดยา 3) . เซลล์บุผนังที่ผิดปกติถูกสงสัยว่าทำลายอุปสรรคเลือด-จอประสาทตา ชั้นใน และการผลิตพรอสตาแกลนดินที่อาศัยไซโตไคน์ที่เกี่ยวข้องกับ HS V มีส่วนเกี่ยวข้องในการเกิดโรค 3)
การควบคุมความดันลูกตา ในกลุ่มอาการ ICE เป็นเรื่องยาก และมักต้องผ่าตัดหลายครั้งเพื่อรักษาความคงที่
การควบคุมความดันลูกตา เป็นสิ่งจำเป็นเพื่อรักษาความใสของชิ้นปลูกถ่ายกระจกตา
ก้อนที่ม่านตา ในกลุ่มอาการโคแกน-รีสอาจต้องแยกจากมะเร็งผิวหนังชนิดเมลาโนมา
ความผิดปกติพื้นฐานในกลุ่มอาการ ICE คือการเปลี่ยนแปลงของเซลล์เยื่อบุผิวดวงตาไปเป็นเซลล์คล้ายเยื่อบุผิว (epithelial metaplasia) เซลล์เยื่อบุผิวดวงตาปกติจะถูกแทนที่ด้วยเซลล์คล้ายเยื่อบุผิวที่มีความสามารถในการเพิ่มจำนวนและเคลื่อนที่ กระบวนการนี้พบร่วมใน PPM D เช่นกัน แต่ ICE เป็นข้างเดียวและเกิดแบบประปราย ส่วน PPM D เป็นสองข้างและถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์
เซลล์เยื่อบุผิวดวงตาที่เปลี่ยนสภาพเป็นเยื่อบุผิวจะเคลื่อนจากผิวด้านหลังของกระจกตา ผ่านเส้นชวาลเบ (Schwalbe line) ไปยัง trabecular meshwork และต่อไปยังผิวหน้าของม่านตา 5) การหดตัวของเนื้อเยื่อเยื่อนี้ทำให้เกิดภาวะทางพยาธิวิทยาดังต่อไปนี้
ต้อหินมุมปิด ทุติยภูมิม่านตา กับกระจกตา ส่วนปลาย (peripheral anterior synechiae) สูงเป็นกลไกหลัก 5) การอุดตันการทำงานของ trabecular meshwork โดยเยื่อเองก็อาจเกิดขึ้นได้ ดังนั้นต้อหิน อาจเกิดขึ้นได้แม้ไม่มีพังผืดยึดม่านตา ส่วนปลายที่ชัดเจน
กระจกตาบวมน้ำ ความดันลูกตา สูงจากต้อหิน พบเด่นชัดที่สุดในกลุ่มอาการแชนด์เลอร์ (Chandler syndrome)
ความผิดรูปของม่านตา : การหดตัวของเนื้อเยื่อเยื่อดึงรั้งม่านตา ทำให้เกิดการเบี่ยงเบนของรูม่านตา การเกิดรูในม่านตา และการพลิกกลับของยูเวีย (uveal eversion) พบเด่นชัดที่สุดในม่านตา ฝ่อแบบลุกลาม (progressive iris atrophy) และการเบี่ยงเบนของรูม่านตา ไปทางด้านที่มีพังผืดยึดม่านตา ส่วนปลายมากกว่า
ก้อนที่ม่านตา ในกลุ่มอาการโคแกน-รีส (Cogan-Reese syndrome) ทางจุลกายวิภาคประกอบด้วยเซลล์คล้ายปานเมลาโนไซต์รูปกระสวย (spindle melanocytic nevus -like cells) โดยมีดัชนี Ki-67 น้อยกว่า 1% และย้อม melan-A บวก เป็นรอยโรคที่ไม่ร้ายแรง 4) พบน้อยที่ร่วมกับความอ่อนแอของเอ็นยึดเลนส์ (zonular fragility) ซึ่งอาจทำให้เกิดการหลุดของเอ็นยึดเลนส์แบบกระจายระหว่างการผ่าตัดต้อกระจก 4)
Q
จะแยกกลุ่มอาการ ICE และโรคกระจกตาเสื่อมแบบพอลิมอร์ฟัสส่วนหลัง (PPMD) อย่างไร?
A
จุดแยกที่ง่ายที่สุดคือ กลุ่มอาการ ICE เกิดแบบประปรายและเป็นข้างเดียว ในขณะที่ PPM D ถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์และเป็นสองข้าง การตรวจด้วยกล้องจุลทรรศน์สเปกคูลาร์ (specular microscopy) ก็แตกต่างกัน: ICE แสดงบริเวณมืดที่มีจุดสว่างตรงกลาง (ICE cells) ส่วน PPM D แสดงถุงน้ำหรือโครงสร้างคล้ายแถบโดยทั่วไป PPM D อาจมีม่านตา เบี่ยงเบนหรือกระจกตาบวมน้ำ ร่วมด้วย แต่เป็นมาแต่กำเนิดและไม่มีความแตกต่างทางเพศ ดังนั้นจึงมีแนวทางทางคลินิกต่างกัน
Pinheiro-Costa J, Maia J, Branco A, et al. Two-step iridocorneal endothelial syndrome management: endocapsular intraocular lens implantation and Descemet’s stripping automated endothelial keratoplasty. Case Rep Ophthalmol. 2023;14(1):478-486.
Guler Canozer D, Unlu M, Gultekin Irez B, Ozkurt Y. In vivo confocal microscopy and anterior segment optical coherence tomography findings in iridocorneal endothelial syndrome. Turk J Ophthalmol. 2024;54(5):325-330.
Bouvarel T, Lachaux G, Gallice M, Jeanjean L, Trone MC. Macular edema in Cogan-Reese syndrome. Am J Ophthalmol Case Rep. 2022;25:101389.
Chhadva P, Rowsey DG, Yoo SH. Iris nevus (Cogan-Reese) syndrome presenting with zonular dehiscence during cataract extraction. Case Rep Ophthalmol. 2022;13(2):459-464.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต