內科治療

虹膜角膜內皮症候群與續發性青光眼
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是虹膜角膜內皮症候群?
Section titled “1. 什麼是虹膜角膜內皮症候群?”虹膜角膜內皮症候群(ICE症候群)是一種由於異常角膜內皮細胞伴隨膜樣組織向隅角和虹膜伸展和收縮,導致小樑網阻塞和眼壓升高的疾病。其特徵是角膜內皮異常引起的角膜水腫,以及膜樣組織收縮導致的虹膜變形和周邊虹膜前粘連(PAS)。
ICE症候群分為以下三種臨床類型。
- Chandler症候群:最常見(約50%)。以角膜水腫為主,虹膜表現輕微。
- 進行性虹膜萎縮:虹膜孔形成、瞳孔偏位、葡萄膜外翻顯著。合併青光眼最多見。
- Cogan-Reese症候群:特徵為虹膜表面有色素結節。最罕見的亞型4)。
通常發生於20~50歲女性,單眼發病2)。為散發性,與其他眼病或全身疾病無一致關聯。ICE症候群為單眼、散發性,是與雙眼、遺傳性的後部多形性角膜營養不良(PPMD)最簡單的鑑別點。
三種類型的區分主要基於虹膜與角膜的臨床所見。Chandler症候群以角膜水腫為主,虹膜變化輕微,即使眼壓正常也可發生角膜水腫。進行性虹膜萎縮表現為多瞳症、瞳孔偏位、虹膜孔形成、葡萄膜外翻,合併青光眼最多見。Cogan-Reese症候群的特徵是虹膜表面有蒂的棕色結節或瀰漫性色素病變,通常無虹膜萎縮。但所有類型的基本病理生理學相同,治療方案也類似。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”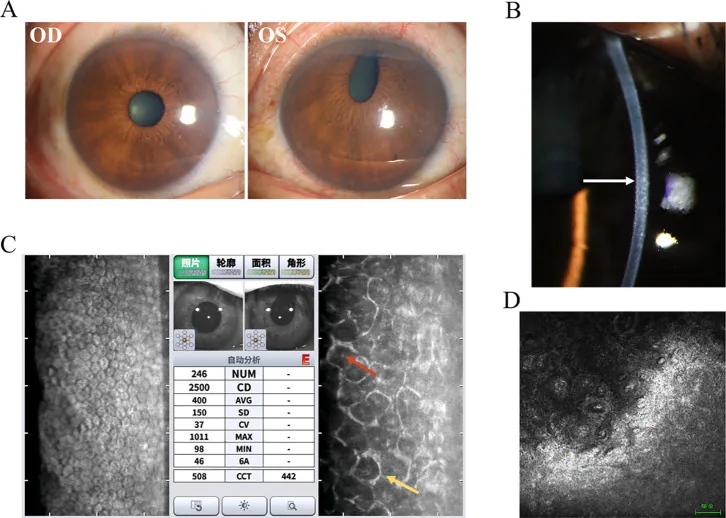
初期症狀為單眼疼痛、視野模糊或虹膜外觀變化。角膜水腫引起的疼痛與隅角閉鎖導致眼壓升高引起的疼痛並存。也有因發現虹膜異色、瞳孔變形而就診的情況。
角膜所見:角膜內皮呈「錘擊銀」或「打製銅」樣外觀,類似Fuchs角膜內皮營養不良的角膜滴狀贅疣。即使眼壓正常,角膜水腫也可呈微囊狀。
虹膜所見:根據類型不同,出現虹膜異色、葡萄膜外翻、瞳孔偏位、虹膜孔形成、虹膜萎縮2)。Cogan-Reese症候群可見虹膜表面有色素結節,組織學上為由含黑色素的梭形痣細胞構成的良性病變4)。
隅角所見:隅角鏡檢查可見周邊虹膜前粘連越過Schwalbe線向前延伸,這是ICE症候群的特徵性(pathognomonic)所見5)。周邊虹膜前粘連呈斑塊狀且位置非常靠前,粘連之間的濾簾看起來正常5)。
| 臨床類型 | 角膜水腫 | 虹膜表現 | 青光眼頻率 |
|---|---|---|---|
| Chandler | 顯著 | 輕度 | 中度 |
| 進行性虹膜萎縮 | 中度 | 顯著 | 最多 |
| Cogan-Reese | 中度 | 結節 | 中度 |
3. 原因與風險因素
Section titled “3. 原因與風險因素”ICE症候群的真實病因尚未明瞭,但有一假說認為單純疱疹病毒(HSV)或EB病毒的潛伏感染在角膜內皮層引起低度發炎,導致上皮樣活化。PCR檢測在ICE症候群患者的角膜內皮和房水中HSV DNA檢出率很高,多篇報告指出超過60%的患者角膜和房水樣本中檢出HSV DNA 2)。
病理學上,正常內皮細胞被具有遷移特性的上皮樣細胞取代。電子顯微鏡下可見橋粒、張力絲和微絨毛等上皮特徵。鄰近正常內皮細胞的毒性損傷(壞死性變化)也有報告。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”鏡面顯微鏡:最重要的診斷工具2)。典型的六邊形角膜內皮形狀消失,出現多形性和「明暗反轉」。特徵性表現為中央有亮點的較大且暗的內皮細胞(ICE細胞)。角膜內皮細胞密度顯著減少,有報告一例Cogan-Reese症候群患者降至763 cells/mm² 3)。
活體共軛焦顯微鏡(IVCM):顯示角膜內皮的鵝卵石樣腫脹細胞、六邊形結構消失、多形性高反射細胞以及單核和雙核巨大內皮細胞2)。
前段OCT(AS-OCT):可顯示虹膜角膜角粘連、角膜內皮層高反射增厚以及虹膜上的膜樣組織2)。
隅角鏡檢查:評估周邊虹膜前粘連必不可少,用於續發性閉角型青光眼的診斷和追蹤。
青光眼評估:眼壓測量、視神經盤照相、視野檢查(Humphrey或Goldmann)以及OCT視網膜神經纖維層評估應納入初始檢查和追蹤2)。
5. 標準治療方法
Section titled “5. 標準治療方法”外科治療
有報告採用兩階段手術:先行白內障超聲乳化合併人工虹膜植入,6個月後再行DSAEK1)。一例54歲女性患者,術後矯正視力從20/100改善至20/32,角膜內皮細胞密度維持在1,640 cells/mm²1)。
有報告Cogan-Reese症候群罕見併發黃斑囊樣水腫(CME)3)。局部使用NSAIDs(氟比洛芬每日3次)治療後消退,但停藥後復發3)。推測異常內皮細胞破壞內層血-視網膜屏障,HSV相關細胞因子導致前列腺素產生參與發病3)。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”ICE症候群的根本異常在於角膜內皮的上皮樣化生。正常內皮細胞被具有增生和遷移能力的上皮樣細胞取代。此過程也與PPMD相同,但ICE為單眼、散發性,而PPMD為雙眼、體染色體顯性遺傳。
上皮樣化生的內皮細胞從角膜後表面越過Schwalbe線,前進到小樑網上,並進一步到達虹膜前表面5)。這種膜樣組織的收縮導致以下病理狀態。
續發性閉角型青光眼:主要機轉是廣泛的周邊虹膜前粘連形成導致房水流出通道阻塞5)。膜本身也可能導致小樑網的功能性關閉,因此即使沒有明顯的周邊虹膜前粘連,也可能發生青光眼。
角膜水腫:由變性內皮細胞的幫浦功能不全和青光眼引起的眼壓升高共同導致。在Chandler症候群中最為顯著。
虹膜變形:膜樣組織收縮牽拉虹膜,導致瞳孔偏位、虹膜孔形成和葡萄膜外翻。在進行性虹膜萎縮中最為顯著,瞳孔偏位朝向周邊虹膜前粘連較多的方向。
Cogan-Reese症候群的虹膜結節組織學上由梭形黑色素細胞痣樣細胞組成,Ki-67陽性率低於1%,melan-A陽性,為良性病變4)。罕見情況下伴有水晶體懸韌帶脆弱,白內障手術時可能出現瀰漫性懸韌帶斷裂4)。
7. 參考文獻
Section titled “7. 參考文獻”- Pinheiro-Costa J, Maia J, Branco A, et al. Two-step iridocorneal endothelial syndrome management: endocapsular intraocular lens implantation and Descemet’s stripping automated endothelial keratoplasty. Case Rep Ophthalmol. 2023;14(1):478-486.
- Guler Canozer D, Unlu M, Gultekin Irez B, Ozkurt Y. In vivo confocal microscopy and anterior segment optical coherence tomography findings in iridocorneal endothelial syndrome. Turk J Ophthalmol. 2024;54(5):325-330.
- Bouvarel T, Lachaux G, Gallice M, Jeanjean L, Trone MC. Macular edema in Cogan-Reese syndrome. Am J Ophthalmol Case Rep. 2022;25:101389.
- Chhadva P, Rowsey DG, Yoo SH. Iris nevus (Cogan-Reese) syndrome presenting with zonular dehiscence during cataract extraction. Case Rep Ophthalmol. 2022;13(2):459-464.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022.
