
Tách lớp mống mắt (Iridoschisis)
1. Tách lớp mống mắt là gì
Phần tiêu đề “1. Tách lớp mống mắt là gì”Bong tách mống mắt (iridoschisis) là một bệnh thoái hóa hiếm gặp, trong đó nhu mô mống mắt tách thành hai lớp trước và sau, các sợi nhu mô trước bị phá vỡ và trở nên mảnh như sợi, đầu tự do của chúng trôi nổi trong thủy dịch. Tên gọi bắt nguồn từ tiếng Hy Lạp iris (mống mắt) và schisis (tách rời).
Năm 1922, Schmitt báo cáo trường hợp đầu tiên 1), và năm 1945, Loewenstein và Foster đặt tên là “iridoschisis”. Các nghiên cứu mô học về bong tách mống mắt hai bên cho thấy một khe nứt sâu giữa nhu mô lớp trước và lớp sau 1). Kể từ đó, các báo cáo ca bệnh và chuỗi ca nhỏ đã được tích lũy.
Bệnh có diễn tiến mạn tính và tiến triển, nhưng trong nhiều trường hợp, bệnh không có triệu chứng và được phát hiện trong quá trình khám sức khỏe hoặc điều tra các bệnh khác. Thường xảy ra ở cả hai mắt, nhưng có thể có sự khác biệt về mức độ tiến triển giữa hai mắt.
2. Dịch tễ học
Phần tiêu đề “2. Dịch tễ học”- Tỷ lệ mắc: Hơn 100 trường hợp đã được báo cáo trong y văn, nhưng bệnh rất hiếm và tỷ lệ mắc chính xác chưa được biết.
- Tuổi khởi phát: Thường gặp ở người cao tuổi từ 50 đến 80 tuổi. Trong một tổng quan hệ thống, tuổi trung bình là 66,95 ± 17,39 tuổi 4).
- Khác biệt giới tính: Trong tổng quan hệ thống, nữ giới bị ảnh hưởng nhiều hơn một chút 4). Sự khác biệt về phân bố tuổi là một trong những điểm quan trọng để phân biệt với teo mống mắt tiến triển (hội chứng ICE).
- Đặc điểm mắt: Thường gặp ở mắt có tiền phòng nông, trục nhãn cầu ngắn và viễn thị 1).
- Kết hợp với glôcôm: Thường được báo cáo kết hợp với glôcôm góc đóng 2). Tần suất thay đổi theo y văn.
- Kết hợp với đục thủy tinh thể: Xảy ra với tỷ lệ cao hơn so với nhóm cùng tuổi 4).
- Hai mắt: Thường xảy ra ở cả hai mắt, nhưng có thể có sự không đối xứng về mức độ tiến triển.
- Vị trí ưa thích: Thường xảy ra ở phần dưới của mống mắt (góc phần tư dưới mũi đến dưới thái dương) 6).
Về cơ bản, tính di truyền chưa được xác nhận. Thoái hóa mô mống mắt do tuổi tác được cho là nguyên nhân chính. Có rất ít báo cáo về gia đình có di truyền trội nhiễm sắc thể thường, nhưng trong thực hành lâm sàng hàng ngày, đại đa số các trường hợp là lẻ tẻ, và hiện tại không có đủ bằng chứng để giải thích cho bệnh nhân như một bệnh di truyền.
3. Bệnh sinh (Tách nhu mô mống mắt và xơ hóa bó sợi)
Phần tiêu đề “3. Bệnh sinh (Tách nhu mô mống mắt và xơ hóa bó sợi)”Giải phẫu mống mắt và những thay đổi liên quan đến tuổi tác
Phần tiêu đề “Giải phẫu mống mắt và những thay đổi liên quan đến tuổi tác”Về mặt giải phẫu, nhu mô mống mắt bao gồm lá trước (lớp ranh giới trước + mô đệm mống mắt trước: tế bào hắc tố, nguyên bào sợi, collagen, mạch máu) và lá sau (mô đệm mống mắt sau + cơ giãn đồng tử + hai lớp biểu mô sắc tố mống mắt). Khi lão hóa, các vi mạch trong nhu mô mống mắt trải qua những thay đổi thoái hóa, dẫn đến thiếu máu cục bộ và teo tiến triển.
Kính hiển vi điện tử cho thấy sự giảm đáng kể các sợi collagen ở vùng bị ảnh hưởng và mỏng đi của nhu mô, nhưng các mạch máu và dây thần kinh vẫn giữ được vẻ ngoài bình thường 1). Những thay đổi này dẫn đến sự suy yếu của sự kết dính giữa lá trước và lá sau. Chụp mạch huỳnh quang mống mắt cho thấy tưới máu mạch máu ở vùng tách rời vẫn được bảo tồn, do đó thiếu máu cục bộ đơn thuần khó có thể là nguyên nhân. Điểm này là điểm khác biệt quan trọng với teo mống mắt nguyên phát (một dạng của hội chứng ICE).
Tiến triển từ tách rời đến xơ hóa dạng bó
Phần tiêu đề “Tiến triển từ tách rời đến xơ hóa dạng bó”- Sự kết dính giữa lá trước và lá sau yếu đi, và sự tách rời tiến triển do đối lưu thủy dịch (lực làm dao động bề mặt mống mắt ra trước và sau).
- Giả thuyết phổ biến là sự xơ cứng mạch máu mống mắt liên quan đến tuổi tác gây ra lực cắt trong quá trình giãn và co đồng tử, dẫn đến tách rời nhu mô.
- Các sợi collagen từ lá trước bị tách rời sẽ bung ra và giải phóng vào thủy dịch, tạo ra hình ảnh đặc trưng giống như “shredded wheat” (lúa mì vụn) 1).
- Lớp biểu mô sắc tố sau thường còn nguyên vẹn 6).
Giả thuyết căn nguyên
Phần tiêu đề “Giả thuyết căn nguyên”Căn nguyên của bệnh tách nhu mô mống mắt (iridoschisis) chưa thể được giải thích bằng một lý thuyết duy nhất 1).
- Thay đổi liên quan đến tuổi tác: Giả thuyết xơ cứng mạch máu mống mắt và lực cắt là phổ biến.
- Chấn thương và kích thích cơ học: Đã có báo cáo về các trường hợp tách nhu mô mống mắt hai bên và lệch thủy tinh thể một phần ở những bệnh nhân liên tục sử dụng máy massage cổ lên mắt 1). Ma sát cơ học lặp đi lặp lại có thể gây ra tách rời nhu mô mống mắt.
- Viêm da cơ địa: Chấn thương cơ học mãn tính do dụi mắt được cho là nguyên nhân tiềm ẩn của tách nhu mô mống mắt 3).
- Hình thái mống mắt dạng cao nguyên: Đã có báo cáo về các trường hợp tách nhu mô mống mắt kết hợp với mống mắt dạng cao nguyên, gợi ý căn nguyên liên quan đến bất thường giải phẫu bẩm sinh, không phải do tuổi tác.
- Khác: Đã có báo cáo về các trường hợp liên quan đến viêm giác mạc kẽ do giang mai, sử dụng thuốc co đồng tử kéo dài và các trường hợp gia đình (rất hiếm).
4. Bệnh liên quan
Phần tiêu đề “4. Bệnh liên quan”Glôcôm góc đóng
Phần tiêu đề “Glôcôm góc đóng”Các đặc điểm giải phẫu như tiền phòng nông, trục nhãn cầu ngắn, mắt viễn thị là các yếu tố nguy cơ chung cho bệnh tách mống mắt và glôcôm góc đóng. Có cấu trúc mắt cơ bản nơi diện tích tiếp xúc giữa mống mắt và thể thủy tinh rộng, dễ xảy ra block đồng tử (tăng sức cản dòng thủy dịch ở bờ đồng tử). Ngoài ra, các sợi tự do từ lớp trước mống mắt tích tụ ở góc, làm tăng tốc tắc nghẽn, và cả hai phối hợp làm tăng áp lực nội nhãn 2).
Hội chứng bong tróc (PEX)
Phần tiêu đề “Hội chứng bong tróc (PEX)”Đây là bệnh cần phân biệt trong glôcôm thứ phát ở người cao tuổi có lắng đọng trắng trên bao trước thể thủy tinh và bờ đồng tử. Nó được phân biệt với tách mống mắt ở chỗ không có sợi mống mắt tự do.
Chấn thương và kích thích cơ học
Phần tiêu đề “Chấn thương và kích thích cơ học”Việc sử dụng lặp đi lặp lại máy massage cổ lên mắt, và dụi mắt mãn tính do viêm da dị ứng có thể liên quan đến sự khởi phát của tách mống mắt 1)3). Trong các trường hợp kèm viêm da dị ứng, tiên lượng ghép giác mạc rất xấu 3).
Rối loạn nội mô giác mạc và bệnh chỉ định ghép giác mạc
Phần tiêu đề “Rối loạn nội mô giác mạc và bệnh chỉ định ghép giác mạc”Các sợi mống mắt trôi nổi gây tổn thương cơ học cho nội mô giác mạc, và nếu tiến triển sẽ dẫn đến mất bù nội mô giác mạc (bệnh giác mạc bọng nước). Đây là chỉ định cho DSAEK và DMEK 5).
5. Hình ảnh lâm sàng
Phần tiêu đề “5. Hình ảnh lâm sàng”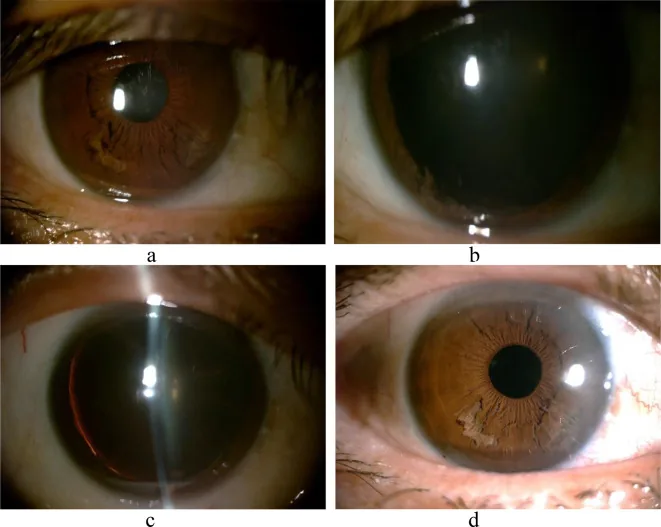
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Các triệu chứng chủ quan do bản thân tách mống mắt thường nghèo nàn. Các triệu chứng phụ thuộc vào mức độ tiến triển của các biến chứng (glôcôm, bệnh lý nội mô giác mạc).
- Thường không có triệu chứng: Thường được phát hiện tình cờ khi khám bằng đèn khe.
- Đau đầu, đau mắt: Khi có glôcôm kèm theo, bệnh nhân có thể kêu đau đầu và đau mắt từng cơn.
- Giảm thị lực: Xảy ra do tổn thương thị trường do glôcôm kèm theo hoặc do đục thủy tinh thể tiến triển.
- Nhìn mờ: Xuất hiện khi bệnh lý nội mô giác mạc tiến triển và gây phù giác mạc.
- Trong cơn glôcôm góc đóng cấp tính: Đau mắt dữ dội, đau đầu, buồn nôn, giảm thị lực đột ngột. Cần xử trí cấp cứu.
- Ruồi bay: Đôi khi được cảm nhận khi các sợi mống mắt tự do trôi nổi trong tiền phòng (hiếm).
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”- Chủ yếu gặp ở mống mắt dưới (góc phần tư dưới mũi đến dưới thái dương), và trong trường hợp tiến triển có thể liên quan toàn bộ chu vi 1)6).
- Khám bằng đèn khe cho thấy các sợi trắng giống như “sợi chỉ bung” hoặc “diềm” trôi nổi trong tiền phòng, một dấu hiệu đặc trưng.
- Lớp mống mắt sau được xác nhận mỏng đi khi soi xuyên thấu, nhưng cơ thắt đồng tử thường được bảo tồn 1).
- Lớp biểu mô sắc tố sau thường không bị tổn thương 6).
- Các sợi tự do tiếp xúc với nội mô giác mạc, gây kích thích cơ học dẫn đến bệnh lý nội mô giác mạc 3).
- Lắng đọng sợi ở góc tiền phòng → nguy cơ tắc nghẽn cơ học của bè củng mạc 2).
- Thường đi kèm với các dấu hiệu tiền phòng nông và trục nhãn cầu ngắn (viễn thị).
- Các sợi tự do trong tiền phòng có thể di chuyển khi thay đổi tư thế (đứng hoặc nằm) và có thể được quan sát thấy khi khám bằng đèn khe.
Bản thân bong tách mống mắt hiếm khi gây đau hoặc giảm thị lực. Tuy nhiên, vì khoảng 2/3 trường hợp có kèm glôcôm, nên có thể xuất hiện các triệu chứng như đau đầu, đau mắt và giảm thị lực. Ngoài ra, nếu các sợi mống mắt trôi nổi làm tổn thương nội mô giác mạc, có thể gây mờ mắt do phù giác mạc. Khám mắt định kỳ rất quan trọng.
6. Xét nghiệm
Phần tiêu đề “6. Xét nghiệm”Chẩn đoán bong tách mống mắt chủ yếu dựa trên khám lâm sàng bằng kính hiển vi đèn khe. Chưa có tiêu chuẩn chẩn đoán độc lập được thiết lập, và việc xác nhận các dấu hiệu đặc trưng trên đèn khe là cần thiết để chẩn đoán xác định.
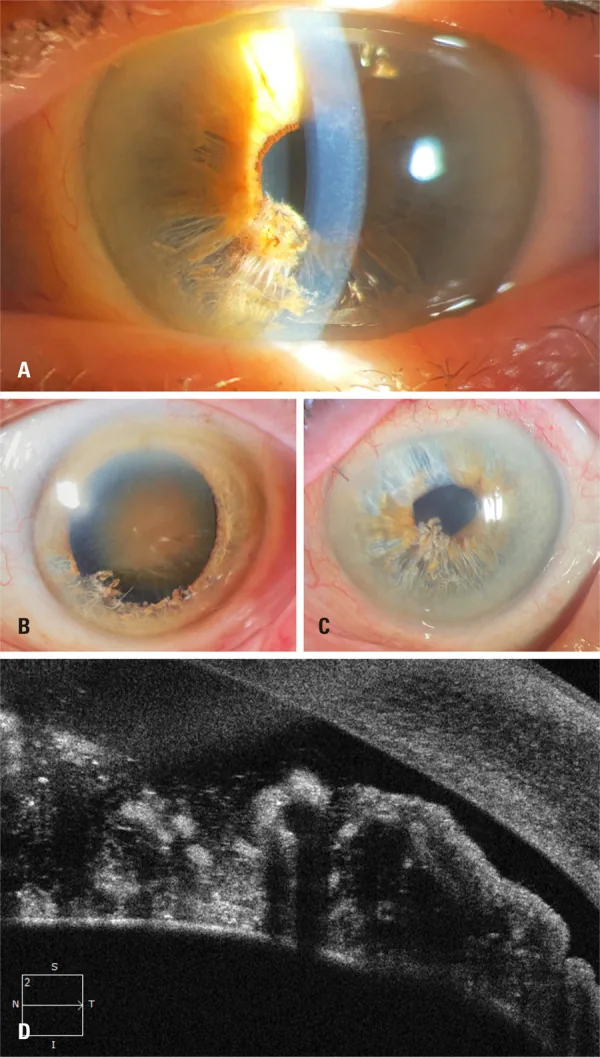
Khám bằng đèn khe
Phần tiêu đề “Khám bằng đèn khe”Xác nhận các sợi teo dạng “shredded wheat” ở mống mắt dưới và các sợi trôi nổi trong tiền phòng 1)6). Đây là bước đầu tiên trong chẩn đoán. Đánh giá mức độ tách (số góc phần tư) và lượng sợi trong tiền phòng. Các sợi dạng sợi trắng trôi nổi trong tiền phòng là dấu hiệu chính để chẩn đoán xác định.
Soi góc tiền phòng (Gonioscopy)
Phần tiêu đề “Soi góc tiền phòng (Gonioscopy)”Đánh giá chi tiết sự hiện diện của góc đóng, mức độ dính mống mắt trước ngoại vi (PAS), lắng đọng sợi ở góc và tình trạng của bè củng mạc. Nên thực hiện ở tất cả các trường hợp.
OCT đoạn trước (AS-OCT)
Phần tiêu đề “OCT đoạn trước (AS-OCT)”Mô tả chi tiết sự tách hai lớp của nhu mô mống mắt, các sợi trôi nổi và tình trạng biểu mô sắc tố sau 1)5)6). Quan sát thấy sự đứt gãy lớp ranh giới trước, sự tách nhu mô dạng “mọt ăn” và bóng của các sợi tự do trong tiền phòng. Có thể đánh giá góc ngay cả trong các trường hợp phù giác mạc gây khó khăn cho soi góc 5).
Chỉ số ITC (chỉ số tiếp xúc mống mắt-bè) là thước đo định lượng mức độ tiếp xúc giữa mống mắt ngoại vi và lưới bè. Trong trường hợp bong mống mắt hai bên ở một phụ nữ 76 tuổi, chỉ số ITC cải thiện từ 23,6% xuống 4,7% sau phẫu thuật đục thủy tinh thể và trở thành 0% sau DSAEK 5).
Kính hiển vi siêu âm sinh học (UBM)
Phần tiêu đề “Kính hiển vi siêu âm sinh học (UBM)”Cho thấy sự tách biệt độ hồi âm bên trong mống mắt, dịch chuyển thể mi ra trước và phân ly dây chằng treo 1). Hữu ích để đánh giá các cơ chế đóng góc như mống mắt phẳng và xoay thể mi ra trước.
Các xét nghiệm khác
Phần tiêu đề “Các xét nghiệm khác”- Đo nhãn áp: Thực hiện ở tất cả các trường hợp. Tầm soát bệnh tăng nhãn áp đi kèm. Do có thể có biến thiên trong ngày lớn, nên đo ở nhiều thời điểm.
- Kính hiển vi nội mô giác mạc dạng gương: Đánh giá định lượng mật độ tế bào nội mô giác mạc (ECD). Xác định mức độ và thay đổi theo thời gian của tổn thương nội mô do tiếp xúc sợi tự do.
- Khám thị trường (Humphrey 30-2, v.v.): Trong các trường hợp có tăng nhãn áp, đánh giá thị trường định kỳ là bắt buộc. Ngay cả ở các trường hợp không có tăng nhãn áp, khuyến cáo đo lần đầu làm giá trị tham chiếu.
- Đo chiều dài trục (A-scan/IOL Master): Xác nhận mắt trục ngắn và viễn thị. Hữu ích trong đánh giá định lượng yếu tố nguy cơ đóng góc.
7. Chẩn đoán và Chẩn đoán phân biệt
Phần tiêu đề “7. Chẩn đoán và Chẩn đoán phân biệt”Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”| Bệnh | Tuổi/Giới | Một/Hai mắt | Dấu hiệu chính | Điểm phân biệt |
|---|---|---|---|---|
| Bong tách mống mắt | 50-80 tuổi, hơi phổ biến hơn ở nữ | Cả hai mắt | Tách và giải phóng các sợi lớp trước mống mắt | Dấu hiệu góc tiền phòng, biểu mô sắc tố sau còn nguyên |
| Hội chứng ICE (Teo mống mắt tiến triển) | 30-40 tuổi, phổ biến hơn ở nữ | Một mắt | Bất thường nội mô giác mạc, teo mống mắt, lệch đồng tử | Tế bào không điển hình trên kính hiển vi đáy mắt |
| Hội chứng Axenfeld-Rieger | Khi sinh | Cả hai mắt | Teo mống mắt, vòng phôi sau | Bẩm sinh, bất thường góc tiền phòng |
| Hội chứng bong tróc (PEX) | Người cao tuổi | Một mắt/cả hai mắt | Lắng đọng trắng trên bao trước thể thủy tinh và bờ đồng tử | Không có sợi mống mắt tự do |
| Tổn thương mống mắt do chấn thương | Mọi lứa tuổi | Một mắt | Rách mống mắt khu trú và biến dạng đồng tử | Tiền sử chấn thương, không đối xứng |
Trong chẩn đoán phân biệt với hội chứng ICE, điều quan trọng là bong tách mống mắt thường gặp ở người cao tuổi, thường hai mắt, và có thể phân biệt qua dấu hiệu góc tiền phòng. Trong hội chứng ICE, tế bào nội mô giác mạc không điển hình là đặc trưng, và kính hiển vi đặc biệt giúp ích cho chẩn đoán phân biệt.
Chẩn đoán lâm sàng bằng đèn khe để xác nhận các sợi teo ở mống mắt dưới và các sợi lơ lửng trong tiền phòng. OCT đoạn trước có thể hiển thị chi tiết sự tách hai lớp của nhu mô mống mắt, và UBM có thể đánh giá thể mi và dây chằng Zinn. Cần phân biệt với hội chứng ICE và hội chứng Axenfeld-Rieger, dựa trên tuổi khởi phát, tính bên và kiểu thay đổi mống mắt.
8. Điều trị
Phần tiêu đề “8. Điều trị”Không có phương pháp điều trị căn nguyên cho bệnh. Quản lý biến chứng (glôcôm và rối loạn nội mô giác mạc) là chủ yếu. Phác đồ điều trị được quyết định dựa trên sự hiện diện của glôcôm, mức nhãn áp, mức độ tổn thương thị trường và mức độ rối loạn nội mô giác mạc.
Điều trị bằng thuốc cho các trường hợp có kèm glôcôm
Phần tiêu đề “Điều trị bằng thuốc cho các trường hợp có kèm glôcôm”Vì khoảng 2/3 trường hợp có kèm glôcôm, nên khuyến cáo khám glôcôm cơ bản (đo thị trường, OCT, soi góc tiền phòng, đo nhãn áp) cho tất cả bệnh nhân. Hầu hết các trường hợp tăng nhãn áp đều đáp ứng với điều trị bằng thuốc.
| Phân loại thuốc | Thuốc đại diện | Cách dùng |
|---|---|---|
| Thuốc tương tự prostaglandin (lựa chọn đầu tiên) | Thuốc nhỏ mắt latanoprost 0,005% | 1 lần/ngày trước khi ngủ |
| Thuốc nhỏ mắt travoprost 0,004% | 1 lần/ngày trước khi ngủ | |
| Thuốc chẹn beta (lựa chọn thứ hai) | Thuốc nhỏ mắt timolol 0,5% | 2 lần/ngày |
| Thuốc nhỏ mắt carteolol 2% tác dụng kéo dài | 1 lần/ngày | |
| Thuốc ức chế men carbonic anhydrase | Thuốc nhỏ mắt dorzolamide 1% | 3 lần/ngày |
| Thuốc nhỏ mắt brinzolamide 1% | 2 lần/ngày | |
| Thuốc chủ vận alpha-2 | Thuốc nhỏ mắt brimonidine 0,1% | 2 lần/ngày |
| Thuốc phối hợp | Thuốc nhỏ mắt phối hợp latanoprost/timolol | 1 lần/ngày |
| Khi cơn cấp tính | Truyền tĩnh mạch D-mannitol 250 mL (1,0-1,5 g/kg) + tiêm tĩnh mạch acetazolamide 250-500 mg + nhỏ mắt pilocarpine 2% nhiều lần | — |
Trong cơn glôcôm góc đóng cấp tính, ưu tiên hàng đầu là hạ nhãn áp nhanh chóng, và điều trị khẩn cấp được thực hiện dưới chế độ quản lý nội trú. Sau khi hạ nhãn áp, tiến hành mở mống mắt bằng laser trên mắt bị ảnh hưởng.
Điều trị bằng Laser
Phần tiêu đề “Điều trị bằng Laser”- Mở mống mắt bằng laser (LPI): Được thực hiện để mở góc tiền phòng bị đóng. Cần chú ý đến phản ứng khi chiếu xạ vì mô mống mắt dễ vỡ 2). Sau LPI, vẫn có nguy cơ tắc nghẽn trở lại do tích tụ các sợi tự do, và cần đánh giá góc định kỳ sau phẫu thuật.
- Nếu LPI khó về mặt kỹ thuật hoặc không đủ hiệu quả, hãy xem xét điều trị phẫu thuật (tái tạo thủy tinh thể).
Phẫu thuật Đục thủy tinh thể
Phần tiêu đề “Phẫu thuật Đục thủy tinh thể”Phẫu thuật đục thủy tinh thể ở mắt có bong mống mắt khó khăn ở các điểm sau 4).
- Giãn đồng tử kém: Do teo mống mắt và tổn thương cơ thắt đồng tử, giãn đồng tử thường không đủ. Khuyến cáo sử dụng các thiết bị đồng tử (ví dụ: dụng cụ kéo mống mắt) 1)4).
- Nguy cơ hút các sợi tự do: Đầu dò tán nhuyễn thủy tinh thể có nguy cơ hút các sợi tự do. Các kỹ thuật như tạo hàng rào bằng chất nhầy đàn hồi (OVD) hoặc cắt bỏ sợi trước bằng máy cắt dịch kính đã được báo cáo 4).
- Nguy cơ rách mống mắt khi sử dụng dụng cụ kéo mống mắt cao.
- Sử dụng cài đặt tưới và hút thấp để giảm thiểu biến động áp lực nội nhãn.
- Bảo vệ mống mắt bằng chất nhầy đàn hồi trong khi thao tác.
Trong một tổng quan hệ thống (21 trường hợp, 35 mắt), tán nhuyễn thủy tinh thể là phẫu thuật được thực hiện nhiều nhất, và thị lực cải thiện đáng kể sau phẫu thuật. Các biến chứng được báo cáo bao gồm viêm tiền phòng, phù giác mạc, và nếp gấp màng Descemet 4).
Hiệu quả mở góc
Phần tiêu đề “Hiệu quả mở góc”Phẫu thuật đục thủy tinh thể cải thiện đáng kể tình trạng tắc góc. Ở một phụ nữ 76 tuổi, chỉ số ITC giảm từ 23,6% xuống 4,7% sau phẫu thuật đục thủy tinh thể 5). Phẫu thuật đục thủy tinh thể sớm nên được xem xét để ngăn ngừa tiến triển tổn thương nội mô giác mạc 5). Ngay cả khi không có đục thủy tinh thể, có thể xem xét lấy thủy tinh thể trong suốt để kiểm soát tắc góc.
Phẫu thuật lọc và giải dính góc
Phần tiêu đề “Phẫu thuật lọc và giải dính góc”- Cắt bè củng mạc (trabeculectomy + mitomycin C): Được chỉ định khi áp lực nội nhãn không kiểm soát được bằng thuốc hoặc laser.
- Phẫu thuật giải dính góc (goniosynechialysis): Được xem xét trong các trường hợp có hình thành PAS.
- MIGS (Phẫu thuật glôcôm xâm lấn tối thiểu): Có thể là lựa chọn điều trị cho các trường hợp kèm glôcôm, hy vọng sẽ có thêm nhiều ca tích lũy trong tương lai.
Quản lý rối loạn nội mô giác mạc và ghép giác mạc
Phần tiêu đề “Quản lý rối loạn nội mô giác mạc và ghép giác mạc”Trong trường hợp mất bù nội mô giác mạc, thực hiện DSAEK (Ghép nội mô giác mạc tự động bóc màng Descemet) hoặc DMEK5). Có báo cáo rằng chỉ số ITC cải thiện về 0% sau DSAEK5).
Theo dõi (Trường hợp nhẹ không kèm glôcôm)
Phần tiêu đề “Theo dõi (Trường hợp nhẹ không kèm glôcôm)”Ngay cả trường hợp nhẹ không kèm glôcôm cũng cần theo dõi định kỳ vì nguy cơ phát triển glôcôm trong tương lai.
- Đo nhãn áp: mỗi 3-6 tháng
- Khám góc tiền phòng (gonioscopy): mỗi 6-12 tháng
- Khám thị trường: mỗi 6-12 tháng (thường xuyên hơn ở trường hợp kèm glôcôm)
- Đo mật độ tế bào nội mô giác mạc: khoảng 1 lần/năm
- Hướng dẫn tư thế: khuyến cáo nâng cao đầu khi ngủ để giảm tiếp xúc của các sợi tự do với nội mô giác mạc, theo một số báo cáo
Không có phẫu thuật nào chữa khỏi bản thân tách mống mắt. Quản lý glôcôm kèm theo là trọng tâm điều trị. Phẫu thuật đục thủy tinh thể đôi khi được thực hiện để giải quyết tiền phòng nông, nhưng do mống mắt yếu, cần thao tác phẫu thuật cẩn thận hơn bình thường. Nếu tổn thương nội mô giác mạc tiến triển nặng, ghép nội mô giác mạc có thể được lựa chọn. Điều quan trọng là xác định kế hoạch điều trị sau khi tham vấn đầy đủ với bác sĩ chuyên khoa.
9. Diễn tiến và Tiên lượng
Phần tiêu đề “9. Diễn tiến và Tiên lượng”Cơ chế tiến triển bệnh
Phần tiêu đề “Cơ chế tiến triển bệnh”- Sự kết dính giữa lớp trước và lớp sau suy yếu, và sự tách rời tiến triển do đối lưu thủy dịch.
- Các sợi collagen từ lớp trước bị tách rời được giải phóng vào thủy dịch.
- Các sợi tự do đến và lắng đọng ở góc tiền phòng, gây tắc nghẽn cơ học bè củng mạc → tăng nhãn áp thứ phát góc mở.
- Sự phồng lên của chân mống mắt và tích tụ sợi dẫn đến hình thành dính trước ngoại vi mống mắt (PAS), tiến triển thành glôcôm góc đóng thứ phát 2).
- Giả thuyết phổ biến là các sợi nhu mô lớp trước lơ lửng uốn cong về phía trước và tiếp xúc với bè củng mạc, cản trở dòng chảy thủy dịch 6).
- Cũng đã được đề xuất cơ chế trong đó biểu mô sắc tố sau rủ xuống bao trước thể thủy tinh, gây block đồng tử.
Cơ chế tổn thương nội mô giác mạc
Phần tiêu đề “Cơ chế tổn thương nội mô giác mạc”Các sợi mống mắt lơ lửng tiếp xúc trực tiếp với nội mô giác mạc, gây kích ứng cơ học dẫn đến phù giác mạc khu trú và giảm số lượng tế bào nội mô 1)3). Khi tiến triển, xảy ra suy nội mô giác mạc (bệnh giác mạc bọng nước).
Ở 3 bệnh nhân viêm da cơ địa, tổng protein trong thủy dịch tăng đáng kể lần lượt là 0,80; 0,95; và 1,40 mg/mL (giá trị bình thường 0,25–0,40 mg/mL), cho thấy sự rò rỉ protein từ vị trí tách mống mắt góp phần vào thất bại sớm của mảnh ghép giác mạc 3).
Tiên lượng và Triển vọng
Phần tiêu đề “Tiên lượng và Triển vọng”- Do bệnh hiếm gặp, hầu như không có thử nghiệm lâm sàng ngẫu nhiên lớn hoặc nghiên cứu thuần tập; chủ yếu dựa trên báo cáo ca bệnh và loạt ca nhỏ.
- Trong các trường hợp có glôcôm, tiên lượng thị trường được quyết định bởi tình trạng kiểm soát nhãn áp. Phát hiện và điều trị sớm là chìa khóa để duy trì chức năng thị giác.
- Trong các trường hợp tổn thương nội mô giác mạc tiến triển, cần ghép nội mô giác mạc, và tiên lượng cực kỳ xấu ở bệnh nhân viêm da cơ địa 3).
- Chỉ số ITC trên OCT đoạn trước là một chỉ số mới định lượng mức độ tiếp xúc giữa mống mắt và lưới bè, có thể theo dõi khách quan những thay đổi trước và sau phẫu thuật đục thủy tinh thể hoặc DSAEK 5). Trong tương lai, nó được kỳ vọng sẽ hữu ích như một chỉ số xác định thời điểm phẫu thuật.
- Một tổng quan hệ thống đã hệ thống hóa các nguy cơ và biện pháp trong phẫu thuật đục thủy tinh thể 4). Việc lựa chọn kỹ thuật phù hợp với từng trường hợp, như xử lý sợi nổi bằng microcautery, phương pháp rào cản OVD và sử dụng thiết bị đồng tử, là rất quan trọng.
- Vai trò của tái tạo thủy tinh thể trong glôcôm góc đóng đang được đánh giá lại, và hy vọng sẽ tích lũy được bằng chứng về hiệu quả của can thiệp phẫu thuật sớm nhằm giải phóng tiền phòng nông, ngay cả trong các trường hợp có kèm bong mống mắt.
10. Tài liệu tham khảo
Phần tiêu đề “10. Tài liệu tham khảo”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
