
Iridoschisis
1. Was ist Iridoschisis?
Abschnitt betitelt „1. Was ist Iridoschisis?“Das Iridoschisis ist eine seltene degenerative Erkrankung, bei der sich das Irisstroma in ein vorderes und ein hinteres Blatt spaltet, die Stromafasern des vorderen Blattes zerfallen und zu dünnen Fibrillen werden, deren freie Enden im Kammerwasser flottieren. Der Name leitet sich vom Griechischen iris (Regenbogenhaut) und schisis (Spaltung) ab.
Schmitt berichtete 1922 über den ersten Fall1), und Loewenstein und Foster prägten 1945 den Begriff „Iridoschisis“. Histologische Untersuchungen des bilateralen Iridoschisis zeigten einen tiefen Spalt zwischen dem vorderen und hinteren Stroma1). Seitdem wurden hauptsächlich Fallberichte und kleine Fallserien veröffentlicht.
Die Erkrankung verläuft chronisch-progressiv, bleibt aber in vielen Fällen asymptomatisch und wird bei Vorsorgeuntersuchungen oder Abklärungen anderer Erkrankungen entdeckt. Sie tritt häufig bilateral auf, kann aber eine asymmetrische Progression aufweisen.
2. Epidemiologie
Abschnitt betitelt „2. Epidemiologie“- Prävalenz: In der Literatur wurden über 100 Fälle berichtet, aber es handelt sich um eine sehr seltene Erkrankung, die genaue Prävalenz ist unbekannt.
- Erkrankungsalter: Bevorzugt bei älteren Menschen zwischen 50 und 80 Jahren. Eine systematische Übersicht ergab ein Durchschnittsalter von 66,95 ± 17,39 Jahren4).
- Geschlecht: In systematischen Übersichten leicht weiblich betont4). Der Altersunterschied ist ein wichtiges Unterscheidungsmerkmal zur progressiven Irisatrophie (ICE-Syndrom).
- Augenmerkmale: Häufiger bei Augen mit flacher Vorderkammer, kurzer Achsenlänge und Hyperopie1).
- Glaukomassoziation: Häufig mit Winkelblockglaukom assoziiert2). Die Häufigkeit variiert in der Literatur.
- Kataraktassoziation: Im Vergleich zur gleichaltrigen Kohorte häufiger assoziiert4).
- Bilateralität: Tritt häufig bilateral auf, kann aber asymmetrisch fortschreiten.
- Prädilektionsstelle: Bevorzugt im unteren Irisbereich (nasal-unterer bis temporal-unterer Quadrant)6).
Eine Vererbung ist grundsätzlich nicht bestätigt. Die altersbedingte Degeneration des Irisgewebes wird als Hauptursache angesehen. Es gibt sehr wenige Familienberichte mit autosomal-dominantem Erbgang, aber in der täglichen Praxis sind die meisten Fälle sporadisch, und es gibt derzeit keine ausreichende Grundlage, um Patienten zu erklären, dass es sich um eine Erbkrankheit handelt.
3. Pathologie (Spaltung des Irisstromas und Faserbündelbildung)
Abschnitt betitelt „3. Pathologie (Spaltung des Irisstromas und Faserbündelbildung)“Anatomie der Iris und altersbedingte Veränderungen
Abschnitt betitelt „Anatomie der Iris und altersbedingte Veränderungen“Das Irisstroma besteht anatomisch aus einem vorderen Blatt (vordere Grenzschicht + vorderes Irisstroma: Melanozyten, Fibroblasten, Kollagen, Blutgefäße) und einem hinteren Blatt (hinteres Irisstroma + Dilatator pupillae + zwei Schichten Irispigmentepithel). Mit zunehmendem Alter unterliegen die Mikrogefäße im Stroma degenerativen Veränderungen, die zu Ischämie und Atrophie führen.
Elektronenmikroskopisch zeigt sich eine deutliche Abnahme der Kollagenfasern und eine Ausdünnung des Stromas in den betroffenen Bereichen, während Blutgefäße und Nerven ein normales Aussehen behalten 1). Diese Veränderungen führen zu einer Schwächung der Haftung zwischen vorderem und hinterem Blatt. Die Iris-Fluoreszenzangiographie zeigt eine erhaltene Gefäßperfusion in den Spaltungsbereichen, sodass eine alleinige Ischämie als Ursache unwahrscheinlich ist. Dies ist ein wichtiger Unterscheidungspunkt zur essenziellen Irisatrophie (einer Form des ICE-Syndroms).
Fortschreiten von der Spaltung zur Faserbündelung
Abschnitt betitelt „Fortschreiten von der Spaltung zur Faserbündelung“- Die Haftung zwischen vorderem und hinterem Blatt wird geschwächt, und die Konvektion des Kammerwassers (eine Kraft, die die Irisoberfläche hin- und herbewegt) fördert die Spaltung.
- Eine führende Theorie besagt, dass die altersbedingte Verhärtung der Irisgefäße bei Pupillenerweiterung und -verengung Scherkräfte induziert, die zur Spaltung des Stromas führen.
- Die Kollagenfasern des abgelösten vorderen Blattes lösen sich und werden im Kammerwasser freigesetzt, was ein charakteristisches „Shredded-Wheat“-Aussehen ergibt 1).
- Die hintere Pigmentepithelschicht ist in der Regel intakt 6).
Ätiologische Hypothesen
Abschnitt betitelt „Ätiologische Hypothesen“Die Ätiologie des Iridoschisis kann nicht durch eine einzige Theorie erklärt werden 1).
- Altersbedingte Veränderungen: Die Theorie der Irisgefäßverhärtung und Scherkräfte ist führend.
- Trauma/mechanische Reizung: Bei Patienten, die wiederholt einen Nackenmassagegerät am Auge verwendeten, wurden bilaterales Iridoschisis und Linsensubluxation berichtet 1). Wiederholte mechanische Reibung kann zur Spaltung des Irisstromas führen.
- Atopische Dermatitis: Chronisches mechanisches Trauma durch Augenreiben könnte eine Ursache für Iridoschisis sein 3).
- Plateau-Iris-Morphologie: Es gibt Berichte über das gleichzeitige Auftreten von Iridoschisis und Plateau-Iris, was auf eine angeborene anatomische Anomalie als Ursache hindeutet, nicht auf Alterung.
- Sonstiges: Es gibt Berichte über Assoziation mit syphilitischer interstitieller Keratitis, Langzeitanwendung von Miotika und familiäre Fälle (extrem selten).
4. Assoziierte Erkrankungen
Abschnitt betitelt „4. Assoziierte Erkrankungen“Winkelblockglaukom
Abschnitt betitelt „Winkelblockglaukom“Anatomische Merkmale wie flache Vorderkammer, kurze Achsenlänge und Hyperopie sind gemeinsame Risikofaktoren für Iridoschisis und Winkelblockglaukom. Die große Kontaktfläche zwischen Iris und Linse begünstigt einen Pupillarblock (erhöhter Widerstand gegen den Kammerwasserfluss am Pupillenrand). Darüber hinaus beschleunigt die Ansammlung freier Fasern des Irisvorderblattes im Kammerwinkel die Obstruktion, und beide Faktoren wirken synergistisch, um den Augeninnendruck zu erhöhen2).
Pseudoexfoliationssyndrom (PEX)
Abschnitt betitelt „Pseudoexfoliationssyndrom (PEX)“Dies ist eine Differentialdiagnose bei älteren Patienten mit sekundärem Glaukom, die weiße Ablagerungen auf der Linsenvorderkapsel und am Pupillenrand aufweisen. Es unterscheidet sich von der Iridoschisis dadurch, dass keine freien Irisfasern vorhanden sind.
Trauma und mechanische Reizung
Abschnitt betitelt „Trauma und mechanische Reizung“Die wiederholte Anwendung von Nackenmassagegeräten am Auge oder chronisches Augenreiben aufgrund von atopischer Dermatitis können mit der Entwicklung einer Iridoschisis in Verbindung stehen1)3). Bei Patienten mit atopischer Dermatitis ist die Prognose einer Hornhauttransplantation äußerst ungünstig3).
Hornhautendothelstörungen und Erkrankungen, die eine Hornhauttransplantation erfordern
Abschnitt betitelt „Hornhautendothelstörungen und Erkrankungen, die eine Hornhauttransplantation erfordern“Frei flottierende Irisfasern können das Hornhautendothel mechanisch schädigen und im fortgeschrittenen Stadium zu einer Hornhautendothel-Dekompensation (bullöse Keratopathie) führen. Dies ist eine Indikation für DSAEK oder DMEK5).
5. Klinisches Bild
Abschnitt betitelt „5. Klinisches Bild“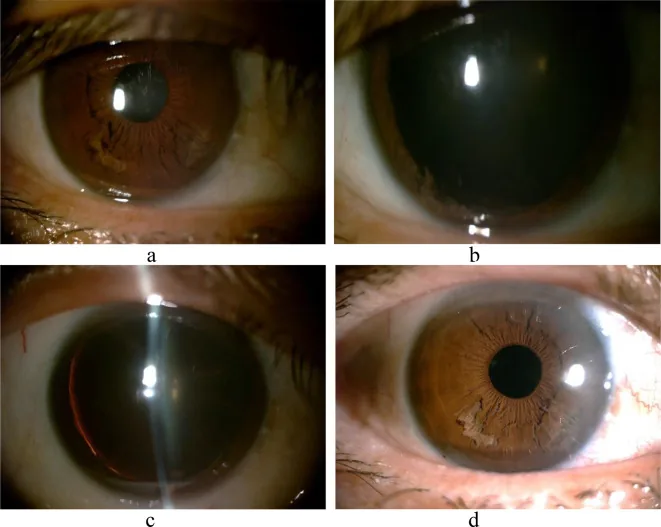
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“Die subjektiven Symptome durch die Iridoschisis selbst sind oft gering. Die Symptome hängen vom Fortschreiten der Komplikationen (Glaukom, Hornhautendothelschädigung) ab.
- Häufig asymptomatisch: Wird oft zufällig bei der Spaltlampenuntersuchung entdeckt.
- Kopfschmerzen und Augenschmerzen: Bei begleitendem Glaukom können intermittierende Kopf- und Augenschmerzen auftreten.
- Sehverschlechterung: Verursacht durch Gesichtsfeldausfälle aufgrund eines begleitenden Glaukoms oder Fortschreiten einer Katarakt.
- Verschwommenes Sehen: Tritt auf, wenn die Hornhautendothelschädigung fortschreitet und ein Hornhautödem verursacht.
- Bei akutem Winkelblockanfall: Starke Augen- und Kopfschmerzen, Übelkeit, plötzliche Sehverschlechterung. Erfordert sofortige Behandlung.
- Mouches volantes: Manchmal wahrgenommen, wenn freigesetzte Irismembranen in der Vorderkammer schweben (selten).
Klinische Befunde
Abschnitt betitelt „Klinische Befunde“- Tritt hauptsächlich in der unteren Iris (nasal-unterer bis temporal-unterer Quadrant) auf, in fortgeschrittenen Fällen kann es zirkulär sein 1)6).
- Im Spaltlampenmikroskop charakteristischer Anblick von „weißen ausgefransten Fäden“ oder „fransenartigen“ Fasern, die in der Vorderkammer schweben.
- Die hintere Irisschicht erscheint im Durchlicht verdünnt, aber der Pupillensphinkter ist oft erhalten 1).
- Das hintere Pigmentepithel ist in der Regel intakt 6).
- Freigesetzte Fasern kommen mit dem Hornhautendothel in Kontakt und verursachen durch mechanische Reizung eine Hornhautendothelschädigung 3).
- Faserablagerungen im Kammerwinkel → Risiko einer mechanischen Blockade des Trabekelwerks 2).
- Geht häufig mit Befunden eines hyperopen Auges mit flacher Vorderkammer und kurzer Achsenlänge einher.
- Freie Fasern in der Vorderkammer können sich bei Positionswechsel (Aufstehen/Hinlegen) bewegen und bei der Spaltlampenuntersuchung beobachtet werden.
Die Iridoschisis selbst verursacht kaum Schmerzen oder Sehverschlechterung. Da jedoch etwa zwei Drittel der Fälle mit einem Glaukom einhergehen, können Symptome wie Kopfschmerzen, Augenschmerzen und Sehverschlechterung auftreten. Wenn zudem schwebende Irisfasern das Hornhautendothel verletzen, kann ein Hornhautödem mit verschwommenem Sehen auftreten. Regelmäßige augenärztliche Kontrollen sind wichtig.
6. Untersuchungen
Abschnitt betitelt „6. Untersuchungen“Die Diagnose der Iridoschisis basiert hauptsächlich auf der klinischen Untersuchung mit der Spaltlampe. Es gibt keine etablierten unabhängigen diagnostischen Standardkriterien, und die Bestätigung der charakteristischen Spaltlampenbefunde ist für die endgültige Diagnose unerlässlich.
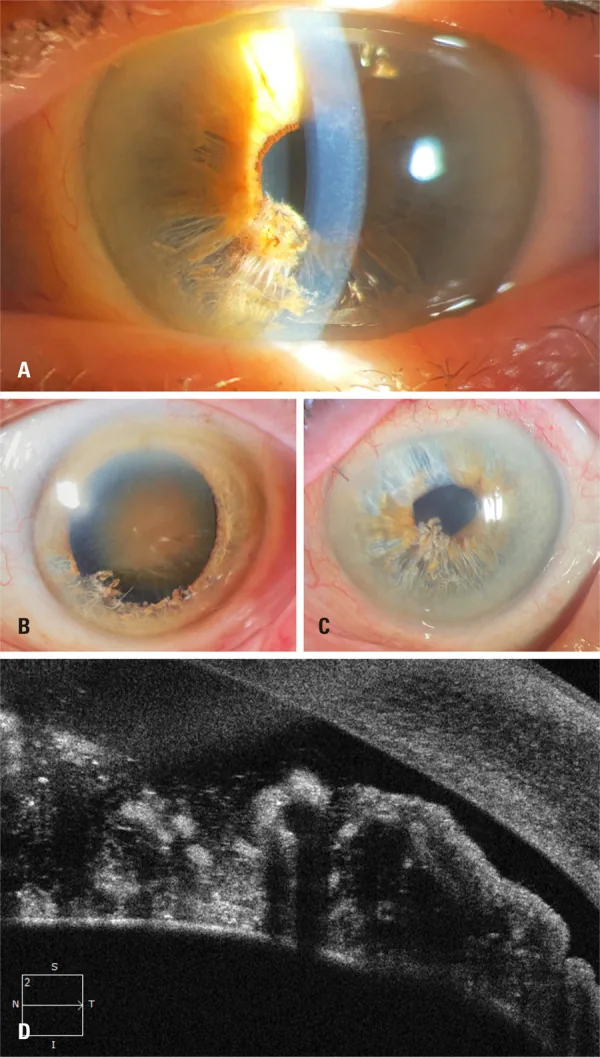
Spaltlampenmikroskopie
Abschnitt betitelt „Spaltlampenmikroskopie“Im unteren Irisbereich werden atrophische Fasern ähnlich wie „Shredded Wheat“ und freie Fasern in der Vorderkammer festgestellt 1)6). Dies ist der erste Schritt der Diagnose. Das Ausmaß der Ablösung (Anzahl der Quadranten) und die Menge der Fasern in der Vorderkammer werden beurteilt. Weiße, fadenförmige Fasern, die in der Vorderkammer schweben, sind der Hauptbefund für die endgültige Diagnose.
Gonioskopie
Abschnitt betitelt „Gonioskopie“Detaillierte Beurteilung des Vorliegens eines Winkelblocks, des Ausmaßes peripherer vorderer Synechien (PAS), von Faserablagerungen im Kammerwinkel und des Zustands des Trabekelwerks. Sie sollte bei allen Patienten durchgeführt werden.
Vorderabschnitts-OCT (AS-OCT)
Abschnitt betitelt „Vorderabschnitts-OCT (AS-OCT)“Stellt die zweischichtige Ablösung des Irisstromas, schwebende Fasern und den Zustand des hinteren Pigmentepithels detailliert dar 1)5)6). Es werden ein Riss der vorderen Grenzschicht, eine mottenfraßähnliche Stromaablösung und Schatten freier Fasern in der Vorderkammer beobachtet. Auch bei Hornhautödem, das die Gonioskopie erschwert, ist eine Winkelbeurteilung möglich 5).
Der ITC (Iridotrabekularkontakt)-Index ist ein quantitativer Indikator für den Kontaktbereich zwischen der peripheren Iris und dem Trabekelwerk. Bei einer 76-jährigen Frau mit bilateralem Iridoschisis verbesserte sich der ITC-Index nach Kataraktoperation von 23,6 % auf 4,7 % und nach DSAEK auf 0 %5).
Ultraschallbiomikroskopie (UBM)
Abschnitt betitelt „Ultraschallbiomikroskopie (UBM)“Sie stellt die Trennung der internen Echogenität der Iris, die Vorwärtsverlagerung des Ziliarkörpers und die Auflösung der Zonulafasern dar1). Nützlich zur Beurteilung von Winkelblockmechanismen wie Plateau-Iris und Ziliarkörper-Rotation nach vorne.
Weitere Untersuchungen
Abschnitt betitelt „Weitere Untersuchungen“- Tonometrie: Wird bei allen Patienten durchgeführt. Screening auf Glaukom. Da der Augeninnendruck im Tagesverlauf stark schwanken kann, sind Messungen zu mehreren Tageszeiten wünschenswert.
- Spekularmikroskopie des Hornhautendothels: Quantitative Bewertung der Endothelzelldichte (ECD). Bestimmung des Ausmaßes und der zeitlichen Veränderung der Endothelschädigung durch Kontakt mit freien Fasern.
- Gesichtsfelduntersuchung (Humphrey 30-2 usw.): Bei Glaukom ist eine regelmäßige Gesichtsfeldbeurteilung obligatorisch. Auch ohne Glaukom wird eine erste Messung als Basiswert empfohlen.
- Messung der Achsenlänge (A-Scan/IOL Master): Bestätigung eines kurzen Auges und einer Hyperopie. Hilfreich für die quantitative Bewertung der Winkelblock-Prädisposition.
7. Diagnose und Differenzialdiagnose
Abschnitt betitelt „7. Diagnose und Differenzialdiagnose“Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“| Erkrankung | Alter und Geschlecht | Ein-/beidseitig | Hauptbefunde | Abgrenzungskriterien |
|---|---|---|---|---|
| Iridoschisis | 50-80 Jahre, etwas häufiger bei Frauen | Beidseitig | Trennung und Freisetzung der Fasern des vorderen Irisblattes | Kammerwinkelbefund, hinteres Pigmentepithel erhalten |
| ICE-Syndrom (progressive Irisatrophie) | 30-40 Jahre, häufiger bei Frauen | Einseitig | Hornhautendothelanomalie, Irisatrophie, Pupillenverlagerung | Atypische Zellen im Spiegelmikroskop |
| Axenfeld-Rieger-Syndrom | Bei Geburt | Beidseitig | Irisatrophie, hinterer Embryotoxon | Angeboren, Kammerwinkelanomalie |
| Exfoliationssyndrom (PEX) | Ältere Menschen | Ein-/beidseitig | Weiße Ablagerungen auf der vorderen Linsenkapsel und dem Pupillenrand | Keine freien Irisfasern |
| Traumatische Irisschädigung | Alle Altersgruppen | Einseitig | Lokalisierter Irisriss, Pupillendeformität | Trauma-Anamnese, Asymmetrie |
Bei der Differenzialdiagnose zum ICE-Syndrom ist wichtig, dass das Iridoschisis häufiger bei älteren Menschen auftritt, meist beidseitig ist und sich durch gonioskopische Befunde unterscheiden lässt. Das ICE-Syndrom ist durch atypische Hornhautendothelzellen gekennzeichnet, und die Spiegelmikroskopie hilft bei der Differenzierung.
Die klinische Diagnose erfolgt durch Spaltlampenmikroskopie, bei der atrophische Fasern im unteren Irisbereich und frei flottierende Fasern in der Vorderkammer nachgewiesen werden. Die Vorderabschnitts-OCT kann die zweischichtige Trennung des Irisstromas detailliert darstellen, und die UBM ermöglicht die Beurteilung des Ziliarkörpers und der Zonulafasern. Die Abgrenzung zum ICE-Syndrom und zum Axenfeld-Rieger-Syndrom ist wichtig; sie unterscheiden sich durch Erkrankungsalter, Lateralität und Muster der Irisveränderungen.
8. Behandlung
Abschnitt betitelt „8. Behandlung“Es gibt keine kausale Therapie der Erkrankung selbst. Die Behandlung der Komplikationen (Glaukom, Hornhautendothelschädigung) steht im Vordergrund. Die Therapiestrategie wird basierend auf dem Vorliegen eines Glaukoms, dem Augeninnendruckniveau, dem Ausmaß der Gesichtsfeldausfälle und dem Grad der Hornhautendothelschädigung festgelegt.
Medikamentöse Therapie bei Glaukomkomplikation
Abschnitt betitelt „Medikamentöse Therapie bei Glaukomkomplikation“Da etwa zwei Drittel der Fälle ein Glaukom aufweisen, wird bei allen Patienten eine Basis-Glaukomuntersuchung (Gesichtsfeldtest, OCT, Gonioskopie, Augeninnendruckmessung) empfohlen. Die meisten Fälle mit erhöhtem Augeninnendruck sprechen auf eine medikamentöse Therapie an.
| Medikamentenklasse | Repräsentatives Medikament | Anwendung |
|---|---|---|
| Prostaglandin-Analoga (erste Wahl) | Latanoprost 0,005% Augentropfen | 1-mal täglich vor dem Schlafengehen |
| Travoprost 0,004% Augentropfen | 1-mal täglich vor dem Schlafengehen | |
| Betablocker (zweite Wahl) | Timolol 0,5% Augentropfen | 2-mal täglich |
| Carteolol 2% Retard-Augentropfen | 1-mal täglich | |
| Carboanhydrasehemmer | Dorzolamid 1% Augentropfen | 3-mal täglich |
| Brinzolamid 1% Augentropfen | 2-mal täglich | |
| α2-Agonisten | Brimonidin 0,1% Augentropfen | 2-mal täglich |
| Fixkombination | Latanoprost/Timolol Kombinations-Augentropfen | 1-mal täglich |
| Bei akutem Anfall | D-Mannitol 250 mL (1,0–1,5 g/kg) intravenöse Infusion + Acetazolamid 250–500 mg i.v. + Pilocarpin 2% Augentropfen häufige Einträufelung | — |
Bei einem akuten Winkelblockanfall hat die schnelle Senkung des Augeninnendrucks höchste Priorität, und eine Notfallbehandlung wird unter stationären Bedingungen durchgeführt. Nach der Drucksenkung wird am betroffenen Auge eine Laser-Iridotomie durchgeführt.
Laserbehandlung
Abschnitt betitelt „Laserbehandlung“- Laser-Iridotomie (LPI): Wird zur Beseitigung des Kammerwinkelverschlusses durchgeführt. Aufgrund der Fragilität des Irisgewebes ist bei der Bestrahlung Vorsicht geboten 2). Auch nach LPI besteht das Risiko eines erneuten Verschlusses durch Ansammlung freier Fasern, daher ist eine regelmäßige postoperative Beurteilung des Kammerwinkels erforderlich.
- Wenn die LPI technisch schwierig oder unzureichend wirksam ist, sollte eine operative Therapie (Linsenrekonstruktion) in Betracht gezogen werden.
Kataraktchirurgie
Abschnitt betitelt „Kataraktchirurgie“Die Kataraktchirurgie bei Augen mit Iridoschisis ist aus folgenden Gründen schwierig 4):
- Unzureichende Pupillenerweiterung: Aufgrund von Irisatrophie und Schädigung des Pupillensphinkters ist die Mydriasis oft unzureichend. Die Verwendung von Pupillenvorrichtungen (z. B. Irisretraktoren) wird empfohlen 1)4).
- Risiko der Aspiration freier Fasern: Die Phakoemulsifikationssonde kann freie Fasern aspirieren. Es wurden Techniken wie die Bildung einer Barriere mit Viskoelastikum (OVD) oder die vorherige Resektion der Fasern mit einem Vitrektom berichtet 4).
- Hohes Risiko von Irisrissen bei Verwendung von Irisretraktoren.
- Verwenden Sie niedrige Perfusions- und Aspirationseinstellungen, um intraokulare Druckschwankungen zu minimieren.
- Schützen Sie die Iris während der Manipulation mit Viskoelastikum.
Eine systematische Übersicht (21 Fälle, 35 Augen) ergab, dass die Phakoemulsifikation der am häufigsten durchgeführte Eingriff war, mit einer signifikanten Verbesserung der postoperativen Sehschärfe. Zu den berichteten Komplikationen gehörten Vorderkammerentzündung, Hornhautödem und Falten der Descemet-Membran 4).
Kammerwinkelöffnungseffekt
Abschnitt betitelt „Kammerwinkelöffnungseffekt“Die Kataraktchirurgie verbessert den Kammerwinkelverschluss signifikant. Bei einer 76-jährigen Frau sank der ITC-Index nach Kataraktchirurgie von 23,6 % auf 4,7 % 5). Eine frühzeitige Kataraktchirurgie sollte in Betracht gezogen werden, um das Fortschreiten der Hornhautendothelschädigung zu verhindern 5). Auch ohne Katarakt kann eine klare Linsenextraktion zur Kontrolle des Kammerwinkelverschlusses in Betracht gezogen werden.
Fistulierende Operation und Goniosynechiolyse
Abschnitt betitelt „Fistulierende Operation und Goniosynechiolyse“- Trabekulektomie (mit Mitomycin C): Indiziert bei unzureichender medikamentöser und lasergestützter Augeninnendruckkontrolle.
- Goniosynechiolyse (Goniosynechialysis) : Wird bei PAS-Bildung in Betracht gezogen.
- MIGS (minimalinvasive Glaukomchirurgie) : Könnte eine Behandlungsoption bei Glaukomfällen sein; weitere Fallstudien werden erwartet.
Management von Hornhautendothelstörungen und Hornhauttransplantation
Abschnitt betitelt „Management von Hornhautendothelstörungen und Hornhauttransplantation“Bei Hornhautendotheldekompensation wird eine DSAEK (Descemet-Membran-Stripping-automatisierte-Endothel-Keratoplastik) oder DMEK durchgeführt5). Nach DSAEK wurde eine Verbesserung des ITC-Index auf 0 % berichtet5).
Nachbeobachtung (leichte Fälle ohne Glaukom)
Abschnitt betitelt „Nachbeobachtung (leichte Fälle ohne Glaukom)“Auch leichte Fälle ohne Glaukom benötigen regelmäßige Nachuntersuchungen aufgrund des zukünftigen Risikos, ein Glaukom zu entwickeln.
- Augeninnendruckmessung: alle 3–6 Monate
- Gonioskopie: alle 6–12 Monate
- Gesichtsfelduntersuchung: alle 6–12 Monate (bei Glaukom häufiger)
- Messung der Hornhautendothelzelldichte: etwa einmal jährlich
- Lagerungshinweise: Um den Kontakt freier Fasern mit dem Hornhautendothel zu reduzieren, wird empfohlen, den Kopf im Schlaf hochzulagern
Es gibt keine Operation, die Iridoschisis selbst heilt. Die Behandlung des begleitenden Glaukoms steht im Vordergrund. Eine Kataraktoperation kann zur Beseitigung einer flachen Vorderkammer durchgeführt werden, erfordert jedoch aufgrund der fragilen Iris eine besonders vorsichtige Operation. Bei fortgeschrittener Hornhautendothelschädigung kann eine Hornhautendotheltransplantation in Betracht gezogen werden. In jedem Fall ist es wichtig, die Behandlungsstrategie nach ausführlicher Beratung mit einem Spezialisten festzulegen.
9. Verlauf und Prognose
Abschnitt betitelt „9. Verlauf und Prognose“Mechanismus der Krankheitsprogression
Abschnitt betitelt „Mechanismus der Krankheitsprogression“- Die Adhäsion zwischen den vorderen und hinteren Blättern der Iris wird geschwächt, und die Trennung schreitet durch Konvektion des Kammerwassers fort.
- Die Kollagenfasern des getrennten vorderen Blattes werden im Kammerwasser freigesetzt.
- Die freigesetzten Fasern erreichen den Kammerwinkel und lagern sich ab, wodurch das Trabekelwerk mechanisch blockiert wird → sekundäres Offenwinkelglaukom mit erhöhtem Augeninnendruck.
- Die Vorwölbung der Iriswurzel und die Ansammlung von Fasern führen zur Bildung von peripheren anterioren Synechien (PAS) → Fortschreiten zu einem sekundären Winkelblockglaukom 2).
- Die vorherrschende Theorie besagt, dass die schwebenden vorderen Stromafasern nach vorne abknicken, mit dem Trabekelwerk in Kontakt kommen und den Kammerwasserabfluss behindern 6).
- Es wurde auch ein Mechanismus vorgeschlagen, bei dem das hintere Pigmentepithel an der vorderen Linsenkapsel herabhängt und einen Pupillarblock induziert.
Mechanismus der Hornhautendothelschädigung
Abschnitt betitelt „Mechanismus der Hornhautendothelschädigung“Schwebende Irisfasern kommen in direkten Kontakt mit dem Hornhautendothel und verursachen durch mechanische Reizung ein lokales Hornhautödem und einen Endothelzellverlust 1)3). Im fortgeschrittenen Stadium führt dies zu einer Hornhautendothel-Dekompensation (bullöse Keratopathie).
Bei 3 Patienten mit atopischer Dermatitis war das Gesamtprotein im Kammerwasser mit 0,80, 0,95 bzw. 1,40 mg/mL (Normalwert 0,25–0,40 mg/mL) deutlich erhöht, was darauf hindeutet, dass ein Proteinverlust aus der Irisablösungsstelle zum frühen Versagen des Hornhauttransplantats beiträgt 3).
Prognose und Ausblick
Abschnitt betitelt „Prognose und Ausblick“- Aufgrund der Seltenheit der Erkrankung gibt es kaum große randomisierte kontrollierte Studien oder Kohortenstudien; Fallberichte und kleine Fallserien dominieren.
- Bei Glaukomkomplikationen hängt die Gesichtsfeldprognose von der Kontrolle des Augeninnendrucks ab. Früherkennung und Behandlung sind der Schlüssel zur Erhaltung der Sehfunktion.
- Bei fortgeschrittener Hornhautendothelschädigung ist eine Hornhautendotheltransplantation erforderlich, und die Prognose ist bei Patienten mit atopischer Dermatitis äußerst ungünstig 3).
- Der ITC-Index mittels Vorderabschnitts-OCT ist ein neuer Indikator zur Quantifizierung des Kontaktbereichs zwischen Iris und Trabekelwerk und ermöglicht eine objektive Verfolgung von Veränderungen vor und nach Kataraktoperation oder DSAEK 5). Zukünftig wird sein Nutzen als Entscheidungsindikator für den Operationszeitpunkt erwartet.
- Eine systematische Übersicht hat die Risiken und Maßnahmen bei der Kataraktoperation zusammengestellt 4). Die Behandlung von schwebenden Fasern mit Mikrokauter, die OVD-Barriere-Methode, die Verwendung von Pupillengeräten usw., die Auswahl der Technik je nach Fall ist wichtig.
- Die Rolle der Linsenrekonstruktion bei Engwinkelglaukom wird neu bewertet, und auch bei Fällen mit Iridoschisis wird die Evidenz für die Wirksamkeit eines frühen chirurgischen Eingriffs zur Beseitigung der flachen Vorderkammer gewünscht.
10. Literaturverzeichnis
Abschnitt betitelt „10. Literaturverzeichnis“-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
