
Iridoschisi (Iridoschisis)
1. Cos’è l’iridoschisi?
Sezione intitolata “1. Cos’è l’iridoschisi?”L’iridoschisi è una rara malattia degenerativa in cui lo stroma dell’iride si separa in un foglietto anteriore e uno posteriore, le fibre stromali del foglietto anteriore si disintegrano in sottili fibrille le cui estremità libere fluttuano nell’umor acqueo. Il nome deriva dal greco iris (iride) e schisis (separazione).
Schmitt riportò il primo caso nel 19221), e Loewenstein e Foster coniarono il termine «iridoschisi» nel 1945. Studi istologici dell’iridoschisi bilaterale hanno rivelato una profonda fessura tra lo stroma anteriore e posteriore1). Da allora, sono stati accumulati principalmente case report e piccole serie di casi.
La malattia ha un decorso cronico e progressivo, ma in molti casi è asintomatica e viene scoperta durante controlli di routine o indagini per altre patologie. Spesso è bilaterale, ma il grado di progressione può essere asimmetrico.
2. Epidemiologia
Sezione intitolata “2. Epidemiologia”- Prevalenza: In letteratura sono stati riportati oltre 100 casi, ma si tratta di una malattia molto rara e la prevalenza esatta è sconosciuta.
- Età di insorgenza: Colpisce prevalentemente anziani tra i 50 e gli 80 anni. Una revisione sistematica riporta un’età media di 66,95 ± 17,39 anni4).
- Sesso: Leggermente più frequente nelle donne secondo una revisione sistematica4). La differenza nella distribuzione per età è importante per la diagnosi differenziale con l’atrofia progressiva dell’iride (sindrome ICE).
- Caratteristiche oculari: Più frequente in occhi con camera anteriore poco profonda, asse corto e ipermetropia1).
- Associazione con glaucoma: Spesso associato a glaucoma ad angolo chiuso2). La frequenza varia in letteratura.
- Associazione con cataratta: Più frequente rispetto alla coorte della stessa età4).
- Bilateralità: Spesso bilaterale, ma può presentare asimmetria nella progressione.
- Sede preferenziale: Più frequente nel quadrante inferiore dell’iride (dal quadrante nasale-inferiore a quello temporale-inferiore)6).
L’ereditarietà non è generalmente confermata. La degenerazione del tessuto irideo legata all’età è considerata la causa principale. Esistono pochissime segnalazioni familiari con trasmissione autosomica dominante, ma nella pratica clinica la maggior parte dei casi è sporadica e attualmente non ci sono prove sufficienti per spiegare ai pazienti che si tratta di una malattia ereditaria.
3. Patologia (separazione dello stroma irideo e formazione di fasci fibrillari)
Sezione intitolata “3. Patologia (separazione dello stroma irideo e formazione di fasci fibrillari)”Anatomia dell’iride e cambiamenti legati all’età
Sezione intitolata “Anatomia dell’iride e cambiamenti legati all’età”Lo stroma dell’iride è anatomicamente composto da un foglietto anteriore (strato limite anteriore + stroma irideo anteriore: melanociti, fibroblasti, collagene, vasi) e un foglietto posteriore (stroma irideo posteriore + muscolo dilatatore + due strati di epitelio pigmentato dell’iride). Con l’invecchiamento, i microvasi nello stroma subiscono alterazioni degenerative, con progressione di ischemia e atrofia.
Al microscopio elettronico si osserva una marcata riduzione delle fibre di collagene e un assottigliamento dello stroma nelle aree colpite, mentre vasi e nervi mantengono un aspetto normale 1). Questi cambiamenti portano a un indebolimento dell’adesione tra i foglietti anteriore e posteriore. L’angiografia con fluoresceina dell’iride mostra una perfusione vascolare conservata nei siti di separazione, rendendo improbabile che la sola ischemia sia la causa. Questo punto è un importante elemento di differenziazione dall’atrofia essenziale dell’iride (un tipo di sindrome ICE).
Progressione dalla separazione alla fascicolazione fibrosa
Sezione intitolata “Progressione dalla separazione alla fascicolazione fibrosa”- L’adesione tra i foglietti anteriore e posteriore si indebolisce e la convezione dell’umore acqueo (forza che fa oscillare la superficie dell’iride avanti e indietro) favorisce la separazione.
- Una teoria dominante suggerisce che l’indurimento dei vasi dell’iride legato all’età induca forze di taglio durante la dilatazione e la contrazione pupillare, portando alla separazione dello stroma.
- Le fibre di collagene del foglietto anteriore separato si allentano e vengono rilasciate nell’umore acqueo, presentando un aspetto caratteristico a ‘cereali tritati’ 1).
- Lo strato epiteliale pigmentato posteriore è solitamente intatto 6).
Ipotesi eziologiche
Sezione intitolata “Ipotesi eziologiche”L’eziologia dell’iridoschisi non può essere spiegata da una singola teoria 1).
- Cambiamenti legati all’età: La teoria dell’indurimento dei vasi dell’iride e delle forze di taglio è dominante.
- Trauma/stimolazione meccanica: Sono stati riportati casi di iridoschisi bilaterale e sublussazione del cristallino in pazienti che hanno utilizzato ripetutamente un massaggiatore per il collo sull’occhio 1). L’attrito meccanico ripetuto può causare la separazione dello stroma dell’iride.
- Dermatite atopica: Il trauma meccanico cronico dovuto allo sfregamento degli occhi potrebbe essere una causa di iridoschisi 3).
- Morfologia dell’iride a plateau: Sono stati riportati casi di associazione tra iridoschisi e iride a plateau, suggerendo un’eziologia legata a un’anomalia anatomica congenita piuttosto che all’invecchiamento.
- Altro: Sono stati riportati casi associati a cheratite interstiziale sifilitica, uso a lungo termine di miotici e casi familiari (estremamente rari).
4. Malattie correlate
Sezione intitolata “4. Malattie correlate”Glaucoma ad angolo chiuso
Sezione intitolata “Glaucoma ad angolo chiuso”Caratteristiche anatomiche come camera anteriore poco profonda, asse oculare corto e ipermetropia sono fattori di rischio comuni per l’iridoschisi e il glaucoma ad angolo chiuso. L’ampia area di contatto tra iride e cristallino predispone al blocco pupillare (aumento della resistenza al flusso dell’umore acqueo a livello del margine pupillare). Inoltre, l’accumulo di fibre libere dello strato anteriore dell’iride nell’angolo accelera l’ostruzione, e entrambi i meccanismi agiscono sinergicamente per aumentare la pressione intraoculare2).
Sindrome da esfoliazione (PEX)
Sezione intitolata “Sindrome da esfoliazione (PEX)”Questa è una diagnosi differenziale da considerare negli anziani con glaucoma secondario che presentano depositi bianchi sulla capsula anteriore del cristallino e sul margine pupillare. Si distingue dall’iridoschisi per l’assenza di fibre iridee libere.
Traumi e stimoli meccanici
Sezione intitolata “Traumi e stimoli meccanici”L’uso ripetuto di massaggiatori per il collo sull’occhio o lo sfregamento cronico degli occhi dovuto a dermatite atopica possono essere associati allo sviluppo di iridoschisi1)3). Nei casi complicati da dermatite atopica, la prognosi del trapianto di cornea è estremamente sfavorevole3).
Disturbi dell’endotelio corneale e malattie che richiedono trapianto di cornea
Sezione intitolata “Disturbi dell’endotelio corneale e malattie che richiedono trapianto di cornea”Le fibre iridee fluttuanti possono danneggiare meccanicamente l’endotelio corneale, portando in fase avanzata a scompenso endoteliale (cheratopatia bollosa). Ciò costituisce indicazione per DSAEK o DMEK5).
5. Quadro clinico
Sezione intitolata “5. Quadro clinico”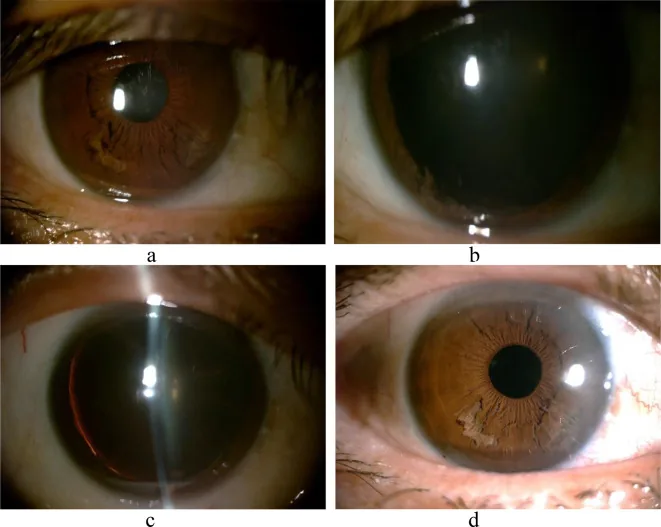
Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”I sintomi soggettivi dovuti all’iridoschisi stessa sono spesso scarsi. I sintomi dipendono dalla progressione delle complicanze (glaucoma, danno endoteliale corneale).
- Spesso asintomatico: Scoperto casualmente durante l’esame con lampada a fessura.
- Cefalea e dolore oculare: In caso di glaucoma associato, possono verificarsi cefalea e dolore oculare intermittenti.
- Riduzione dell’acuità visiva: Dovuta a difetti del campo visivo da glaucoma associato o progressione della cataratta.
- Visione offuscata: Compare quando il danno endoteliale corneale progredisce e causa edema corneale.
- Durante un attacco acuto di chiusura d’angolo: Forte dolore oculare e cefalea, nausea, improvvisa riduzione della vista. Richiede trattamento urgente.
- Miodesopsie: Talvolta percepite quando fibre iridee libere fluttuano nella camera anteriore (raro).
Reperti clinici
Sezione intitolata “Reperti clinici”- Si verifica principalmente nell’iride inferiore (quadranti infero-nasale e infero-temporale), e nei casi avanzati può essere circonferenziale 1)6).
- Al microscopio a lampada a fessura, aspetto caratteristico di “fili bianchi sfilacciati” o fibre “a frangia” che fluttuano nella camera anteriore.
- Lo strato posteriore dell’iride appare assottigliato in transilluminazione, ma lo sfintere pupillare è spesso preservato 1).
- L’epitelio pigmentato posteriore è solitamente intatto 6).
- Le fibre libere entrano in contatto con l’endotelio corneale, causando danno endoteliale per irritazione meccanica 3).
- Depositi di fibre nell’angolo → rischio di ostruzione meccanica del trabecolato 2).
- Si accompagna frequentemente a segni di occhio ipermetrope con camera anteriore poco profonda e asse corto.
- Le fibre libere nella camera anteriore possono muoversi con i cambi di posizione (in piedi/sdraiato) e possono essere osservate durante l’esame con lampada a fessura.
L’iridoschisi di per sé non causa quasi mai dolore o riduzione della vista. Tuttavia, circa due terzi dei casi sono associati a glaucoma, che può causare sintomi come mal di testa, dolore oculare e riduzione della vista. Inoltre, se le fibre fluttuanti dell’iride danneggiano l’endotelio corneale, può verificarsi edema corneale con visione offuscata. Sono importanti controlli oculistici regolari.
6. Esami
Sezione intitolata “6. Esami”La diagnosi di iridoschisi si basa principalmente sull’esame clinico con lampada a fessura. Non esistono criteri diagnostici standard indipendenti e la conferma dei reperti caratteristici alla lampada a fessura è essenziale per la diagnosi definitiva.
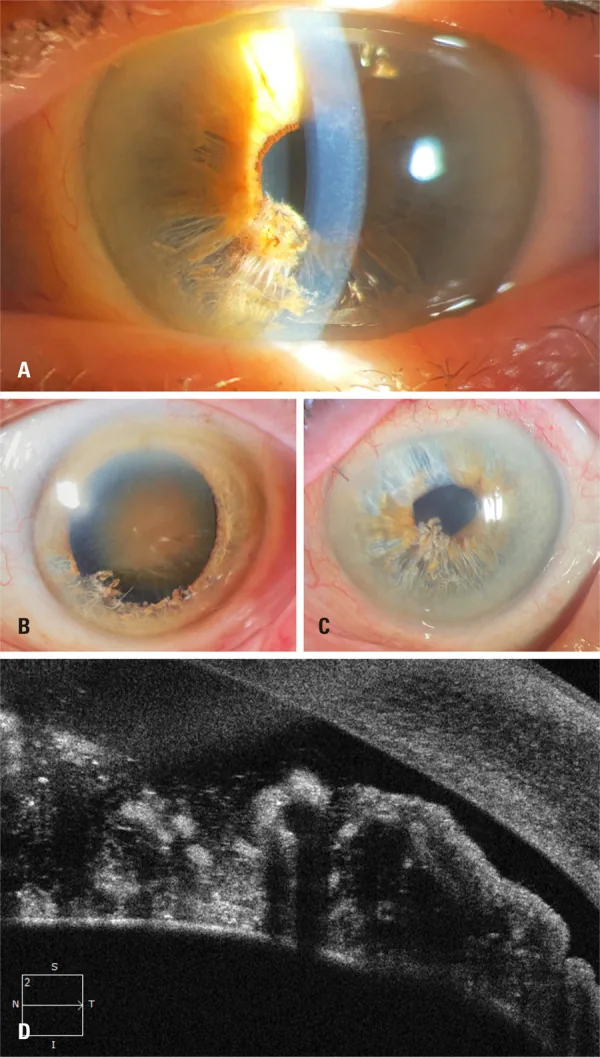
Esame con lampada a fessura
Sezione intitolata “Esame con lampada a fessura”Nell’iride inferiore si osservano fibre atrofiche simili a ‘cereali sminuzzati’ e fibre fluttuanti nella camera anteriore 1)6). Questo è il primo passo diagnostico. Si valutano l’estensione della separazione (numero di quadranti) e la quantità di fibre nella camera anteriore. La presenza di fibre bianche filamentose fluttuanti nella camera anteriore è il reperto principale per la diagnosi definitiva.
Gonioscopia
Sezione intitolata “Gonioscopia”Valutare in dettaglio la presenza di chiusura d’angolo, l’estensione delle sinechie anteriori periferiche (PAS), i depositi di fibre nell’angolo e lo stato del trabecolato. È consigliabile eseguirla in tutti i pazienti.
OCT del segmento anteriore (AS-OCT)
Sezione intitolata “OCT del segmento anteriore (AS-OCT)”Visualizza in dettaglio la separazione a due strati dello stroma irideo, le fibre fluttuanti e lo stato dell’epitelio pigmentato posteriore 1)5)6). Si osservano rottura dello strato limitante anteriore, separazione stromale a ‘tarlatura’ e ombre di fibre libere nella camera anteriore. Anche in caso di edema corneale che rende difficile la gonioscopia, è possibile la valutazione dell’angolo 5).
L’indice ITC (contatto irido-trabecolare) è un indicatore quantitativo dell’area di contatto tra l’iride periferica e il trabecolato. In una donna di 76 anni con iridoschisi bilaterale, l’indice ITC è migliorato dal 23,6% al 4,7% dopo l’intervento di cataratta e allo 0% dopo DSAEK5).
Microscopia ultrasonica biomicroscopica (UBM)
Sezione intitolata “Microscopia ultrasonica biomicroscopica (UBM)”Visualizza la separazione dell’ecogenicità interna dell’iride, l’anteposizione del corpo ciliare e la dissociazione dei legamenti sospensori1). Utile per valutare i meccanismi di chiusura dell’angolo come l’iride a plateau e la rotazione anteriore del corpo ciliare.
Altri esami
Sezione intitolata “Altri esami”- Tonometria: eseguita in tutti i casi. Screening per il glaucoma. Poiché possono esserci ampie variazioni diurne, è desiderabile misurare in più momenti della giornata.
- Microscopia speculare endoteliale corneale: valutazione quantitativa della densità delle cellule endoteliali (ECD). Determina il grado e l’evoluzione del danno endoteliale da contatto con fibre libere.
- Esame del campo visivo (Humphrey 30-2, ecc.): in caso di glaucoma associato, la valutazione regolare del campo visivo è obbligatoria. Anche in assenza di glaucoma, si raccomanda una prima misurazione come valore di base.
- Misurazione della lunghezza assiale (A-scan/IOL Master): conferma di occhio corto e ipermetropia. Utile per la valutazione quantitativa della predisposizione alla chiusura d’angolo.
7. Diagnosi e diagnosi differenziale
Sezione intitolata “7. Diagnosi e diagnosi differenziale”Diagnosi differenziale
Sezione intitolata “Diagnosi differenziale”| Malattia | Età e sesso | Monoculare/bilaterale | Reperti principali | Punti di differenziazione |
|---|---|---|---|---|
| Iridoschisi | 50-80 anni, leggermente più frequente nelle donne | Bilaterale | Separazione e liberazione delle fibre del foglietto anteriore dell’iride | Angolo aperto, epitelio pigmentato posteriore conservato |
| Sindrome ICE (atrofia progressiva dell’iride) | 30-40 anni, più frequente nelle donne | Unilaterale | Anomalia dell’endotelio corneale, atrofia dell’iride, deviazione pupillare | Cellule atipiche alla microscopia speculare |
| Sindrome di Axenfeld-Rieger | Alla nascita | Bilaterale | Atrofia dell’iride, embriotossone posteriore | Congenita, anomalia dell’angolo |
| Sindrome da esfoliazione (PEX) | Anziani | Monoculare/bilaterale | Depositi bianchi sulla capsula anteriore del cristallino e sul bordo pupillare | Assenza di fibre iridee libere |
| Danno traumatico dell’iride | Tutte le età | Monoculare | Lacerazione iridea localizzata, deformazione pupillare | Anamnesi di trauma, asimmetria |
Nella diagnosi differenziale con la sindrome ICE, l’iridoschisi è più frequente negli anziani, spesso bilaterale e può essere differenziata mediante i reperti gonioscopici. La sindrome ICE è caratterizzata da cellule endoteliali corneali atipiche e la microscopia speculare è utile per la diagnosi differenziale.
La diagnosi clinica viene effettuata mediante lampada a fessura, confermando fibre atrofiche nella parte inferiore dell’iride e fibre fluttuanti nella camera anteriore. L’OCT del segmento anteriore può visualizzare in dettaglio la separazione a due strati dello stroma irideo e l’UBM consente di valutare il corpo ciliare e la zonula. È importante la diagnosi differenziale con la sindrome ICE e la sindrome di Axenfeld-Rieger; si distinguono per età di insorgenza, lateralità e pattern delle alterazioni iridee.
8. Trattamento
Sezione intitolata “8. Trattamento”Non esiste una terapia curativa per la malattia stessa. La gestione delle complicanze (glaucoma, danno endoteliale corneale) costituisce il cardine del trattamento. La strategia terapeutica viene determinata in base alla presenza di glaucoma, al livello di pressione intraoculare, al grado di danno del campo visivo e alla gravità del danno endoteliale corneale.
Terapia farmacologica nei casi con glaucoma associato
Sezione intitolata “Terapia farmacologica nei casi con glaucoma associato”Circa due terzi dei casi presentano glaucoma associato, pertanto si raccomanda un esame di base per il glaucoma (esame del campo visivo, OCT, gonioscopia, misurazione della pressione intraoculare) in tutti i pazienti. La maggior parte dei casi con aumento della pressione intraoculare risponde alla terapia farmacologica.
| Classe di farmaco | Farmaco rappresentativo | Posologia |
|---|---|---|
| Analoghi delle prostaglandine (prima scelta) | Latanoprost collirio 0,005% | 1 volta al giorno prima di coricarsi |
| Travoprost collirio 0,004% | 1 volta al giorno prima di coricarsi | |
| Beta-bloccanti (seconda scelta) | Timololo collirio 0,5% | 2 volte al giorno |
| Carteololo collirio a rilascio prolungato 2% | 1 volta al giorno | |
| Inibitori dell’anidrasi carbonica | Dorzolamide 1% collirio | 3 volte al giorno |
| Brinzolamide 1% collirio | 2 volte al giorno | |
| Agonisti α2 | Brimonidina 0,1% collirio | 2 volte al giorno |
| Associazione fissa | Collirio combinato latanoprost/timololo | 1 volta al giorno |
| In caso di attacco acuto | D-mannitolo 250 mL (1,0-1,5 g/kg) infusione endovenosa + acetazolamide 250-500 mg ev + pilocarpina 2% collirio instillazioni frequenti | — |
In caso di attacco acuto di glaucoma ad angolo chiuso, la priorità è abbassare rapidamente la pressione intraoculare, e si effettua un trattamento d’urgenza in regime di ricovero. Dopo la riduzione della pressione, si esegue un’iridotomia laser sull’occhio colpito.
Trattamento laser
Sezione intitolata “Trattamento laser”- Iridotomia periferica laser (LPI): Eseguita per risolvere il blocco angolare. A causa della fragilità del tessuto irideo, è necessaria cautela durante l’irradiazione 2). Dopo LPI, persiste il rischio di ri-occlusione dovuta all’accumulo di fibre fluttuanti, richiedendo una valutazione regolare dell’angolo post-operatorio.
- Se la LPI è tecnicamente difficile o insufficientemente efficace, considerare il trattamento chirurgico (ricostruzione del cristallino).
Chirurgia della cataratta
Sezione intitolata “Chirurgia della cataratta”La chirurgia della cataratta in occhi con iridoschisi è difficile per i seguenti motivi 4):
- Scarsa dilatazione pupillare: A causa dell’atrofia dell’iride e del danno allo sfintere pupillare, la midriasi è spesso insufficiente. Si raccomanda l’uso di dispositivi pupillari (ad es. retrattori dell’iride) 1)4).
- Rischio di aspirazione delle fibre fluttuanti: La sonda di facoemulsificazione può aspirare le fibre fluttuanti. Sono state riportate tecniche come la formazione di una barriera con sostanza viscoelastica (OVD) o la resezione preventiva delle fibre con un vitrectomo 4).
- Alto rischio di lacerazione dell’iride durante l’uso di retrattori dell’iride.
- Utilizzare impostazioni di bassa perfusione e bassa aspirazione per minimizzare le fluttuazioni della pressione intraoculare.
- Proteggere l’iride con sostanza viscoelastica durante la manipolazione.
Una revisione sistematica (21 casi, 35 occhi) ha mostrato che la facoemulsificazione era l’intervento più frequentemente eseguito, con un significativo miglioramento dell’acuità visiva post-operatoria. Le complicanze riportate includevano infiammazione della camera anteriore, edema corneale e pieghe della membrana di Descemet 4).
Effetto di apertura angolare
Sezione intitolata “Effetto di apertura angolare”La chirurgia della cataratta migliora significativamente il blocco angolare. In una donna di 76 anni, l’indice ITC è diminuito dal 23,6% al 4,7% dopo chirurgia della cataratta 5). Un intervento precoce di cataratta dovrebbe essere considerato per prevenire la progressione del danno endoteliale corneale 5). Anche in assenza di cataratta, l’estrazione del cristallino trasparente può essere considerata per controllare il blocco angolare.
Chirurgia filtrante e goniosinechiolisi
Sezione intitolata “Chirurgia filtrante e goniosinechiolisi”- Trabeculectomia (con mitomicina C): Indicata in caso di controllo insufficiente della pressione intraoculare con farmaci e laser.
- Goniosinechiolisi (goniosynechialysis) : Presa in considerazione in caso di formazione di PAS.
- MIGS (chirurgia del glaucoma mini-invasiva) : Potrebbe essere un’opzione terapeutica nei casi di glaucoma associato; sono attesi ulteriori dati.
Gestione dei disturbi endoteliali corneali e trapianto di cornea
Sezione intitolata “Gestione dei disturbi endoteliali corneali e trapianto di cornea”In caso di scompenso endoteliale corneale, si esegue DSAEK (cheratoplastica endoteliale automatizzata con stripping della membrana di Descemet) o DMEK5). Dopo DSAEK è stato riportato un miglioramento dell’indice ITC allo 0%5).
Follow-up (casi lievi senza glaucoma)
Sezione intitolata “Follow-up (casi lievi senza glaucoma)”Anche i casi lievi senza glaucoma necessitano di un follow-up regolare a causa del rischio futuro di sviluppare glaucoma.
- Misurazione della pressione intraoculare: ogni 3-6 mesi
- Gonioscopia: ogni 6-12 mesi
- Esame del campo visivo: ogni 6-12 mesi (più frequente in caso di glaucoma associato)
- Misurazione della densità delle cellule endoteliali corneali: circa una volta all’anno
- Consigli posturali: per ridurre il contatto delle fibre libere con l’endotelio corneale, è stato riportato di consigliare di tenere la testa sollevata durante il sonno
Non esiste un intervento chirurgico che curi l’iridoschisi in sé. La gestione del glaucoma associato costituisce il cardine del trattamento. La chirurgia della cataratta può essere eseguita per risolvere una camera anteriore poco profonda, ma a causa della fragilità dell’iride sono necessarie manovre chirurgiche più prudenti del solito. In caso di danno endoteliale corneale avanzato, si può prendere in considerazione il trapianto endoteliale corneale. In ogni caso, è importante decidere la strategia terapeutica dopo un’adeguata consultazione con uno specialista.
9. Decorso e prognosi
Sezione intitolata “9. Decorso e prognosi”Meccanismo di progressione patologica
Sezione intitolata “Meccanismo di progressione patologica”- L’adesione tra i foglietti anteriore e posteriore dell’iride si indebolisce e la separazione progredisce per convezione dell’umore acqueo.
- Le fibre di collagene del foglietto anteriore separato vengono rilasciate nell’umore acqueo.
- Le fibre rilasciate raggiungono l’angolo iridocorneale e si depositano, ostruendo meccanicamente il trabecolato → aumento della pressione intraoculare da glaucoma secondario ad angolo aperto.
- Il rigonfiamento della radice dell’iride e l’accumulo di fibre portano alla formazione di sinechie anteriori periferiche (PAS) → progressione verso un glaucoma secondario ad angolo chiuso 2).
- La teoria prevalente è che le fibre stromali anteriori fluttuanti si pieghino in avanti, entrino in contatto con il trabecolato e ostacolino il deflusso dell’umore acqueo 6).
- È stato anche proposto un meccanismo in cui l’epitelio pigmentato posteriore pende sulla capsula anteriore del cristallino, inducendo un blocco pupillare.
Meccanismo del danno endoteliale corneale
Sezione intitolata “Meccanismo del danno endoteliale corneale”Le fibre fluttuanti dell’iride entrano in contatto diretto con l’endotelio corneale, causando edema corneale localizzato e perdita di cellule endoteliali per stimolazione meccanica 1)3). Con il progredire, porta a scompenso endoteliale corneale (cheratopatia bollosa).
In 3 pazienti con dermatite atopica, le proteine totali nell’umore acqueo erano significativamente aumentate rispettivamente a 0,80, 0,95 e 1,40 mg/mL (valore normale 0,25-0,40 mg/mL), suggerendo che la perdita di proteine dal sito di separazione dell’iride contribuisce al fallimento precoce dell’innesto corneale 3).
Prognosi e prospettive
Sezione intitolata “Prognosi e prospettive”- A causa della rarità della malattia, non esistono quasi studi randomizzati controllati su larga scala o studi di coorte; predominano case report e piccole serie di casi.
- Nei casi complicati da glaucoma, la prognosi del campo visivo dipende dal controllo della pressione intraoculare. La diagnosi e il trattamento precoci sono fondamentali per preservare la funzione visiva.
- Nei casi avanzati di danno endoteliale corneale, è necessario il trapianto di endotelio corneale e la prognosi è estremamente sfavorevole nei pazienti con dermatite atopica 3).
- L’indice ITC misurato con OCT del segmento anteriore è un nuovo indicatore che quantifica l’area di contatto tra iride e trabecolato, consentendo un monitoraggio oggettivo dei cambiamenti prima e dopo l’intervento di cataratta o DSAEK 5). In futuro, ci si aspetta la sua utilità come indicatore per la tempistica chirurgica.
- Una revisione sistematica ha organizzato i rischi e le misure durante l’intervento di cataratta 4). Il trattamento delle fibre fluttuanti con microcauterio, il metodo della barriera OVD, l’uso di dispositivi pupillari, ecc., la scelta della tecnica in base al caso è importante.
- Il ruolo della ricostruzione del cristallino nel glaucoma ad angolo chiuso viene rivalutato, e anche nei casi complicati da iridoschisi, si auspica l’accumulo di evidenze sull’efficacia di un intervento chirurgico precoce per risolvere la camera anteriore poco profonda.
10. Riferimenti
Sezione intitolata “10. Riferimenti”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
