
Iridosquisis
1. ¿Qué es la iridosquisis?
Sección titulada «1. ¿Qué es la iridosquisis?»La iridosquisis es una enfermedad degenerativa rara en la que el estroma del iris se separa en capas anterior y posterior, y las fibras del estroma anterior se desintegran en finas fibrillas cuyos extremos libres flotan en el humor acuoso. El nombre proviene de las palabras griegas iris (iris) y schisis (separación).
Schmitt reportó el primer caso en 19221), y Loewenstein y Foster lo nombraron “iridoschisis” en 1945. Los estudios histológicos de la iridosquisis bilateral revelaron hendiduras profundas entre el estroma anterior y posterior1). Desde entonces, se han acumulado reportes de casos y series de casos pequeñas.
La enfermedad sigue un curso crónico progresivo, pero en muchos casos es asintomática y se descubre durante chequeos médicos o exámenes por otras enfermedades. A menudo ocurre bilateralmente, pero el grado de progresión puede diferir entre los ojos.
2. Epidemiología
Sección titulada «2. Epidemiología»- Prevalencia: Se han reportado más de 100 casos en la literatura, pero es una enfermedad muy rara y se desconoce la prevalencia exacta.
- Edad de inicio: Ocurre comúnmente en ancianos de 50 a 80 años. Una revisión sistemática reportó una edad media de 66.95 ± 17.39 años4).
- Diferencia de sexo: Una revisión sistemática mostró un ligero predominio femenino4). La diferencia en la distribución por edades es importante para distinguirla de la atrofia progresiva del iris (síndrome ICE).
- Características oculares: Es más común en ojos con cámara anterior poco profunda, longitud axial corta e hipermetropía1).
- Asociación con glaucoma: Se asocia frecuentemente con glaucoma de ángulo cerrado2). La frecuencia varía en la literatura.
- Asociación con catarata: Se asocia con una mayor tasa de cataratas en comparación con cohortes de la misma edad4).
- Bilateralidad: A menudo ocurre bilateralmente, pero el grado de progresión puede ser asimétrico.
- Sitio de predilección: Ocurre comúnmente en la parte inferior del iris (cuadrante inferonasal a inferotemporal)6).
Generalmente no se ha confirmado la herencia. La degeneración del tejido del iris relacionada con la edad se considera la causa principal. Se han reportado muy pocas familias con herencia autosómica dominante, pero la gran mayoría de los casos son esporádicos en la práctica clínica, y actualmente no hay evidencia suficiente para explicarlo a los pacientes como una enfermedad hereditaria.
3. Fisiopatología (Separación y fibrilación del estroma del iris)
Sección titulada «3. Fisiopatología (Separación y fibrilación del estroma del iris)»Anatomía y cambios relacionados con la edad del iris
Sección titulada «Anatomía y cambios relacionados con la edad del iris»El estroma del iris se compone anatómicamente de la hoja anterior (capa limítrofe anterior + estroma anterior del iris: melanocitos, fibroblastos, colágeno, vasos sanguíneos) y la hoja posterior (estroma posterior del iris + músculo dilatador + dos capas de epitelio pigmentario del iris). Con el envejecimiento, los microvasos en el estroma del iris sufren cambios degenerativos, lo que lleva a isquemia y atrofia progresivas.
La microscopía electrónica revela una marcada disminución de las fibras de colágeno y adelgazamiento del estroma en las áreas afectadas, mientras que los vasos sanguíneos y los nervios mantienen una apariencia normal 1). Estos cambios conducen al debilitamiento de la adhesión entre las hojas anterior y posterior. La angiografía fluoresceínica del iris muestra una perfusión vascular preservada en las áreas separadas, lo que hace que la isquemia por sí sola sea una causa poco probable. Este es un punto de diferenciación importante de la atrofia esencial del iris (un tipo de síndrome ICE).
Progresión de la separación a la degeneración fibrilar
Sección titulada «Progresión de la separación a la degeneración fibrilar»- La adhesión entre las hojas anterior y posterior se debilita, y la separación progresa debido a la convección del humor acuoso (fuerzas que balancean el plano del iris hacia adelante y hacia atrás).
- Una teoría principal es que el endurecimiento de los vasos del iris relacionado con la edad induce esfuerzo cortante durante la dilatación y constricción, lo que lleva a la separación del estroma.
- Las fibras de colágeno separadas de la hoja anterior se desenredan y quedan libres en el humor acuoso, presentando una apariencia característica de “cereal triturado” 1).
- La capa de epitelio pigmentario posterior generalmente está intacta 6).
Hipótesis etiológicas
Sección titulada «Hipótesis etiológicas»La etiología de la esquisis del iris no puede explicarse con una sola teoría 1).
- Cambios relacionados con la edad: La teoría del endurecimiento de los vasos del iris y el esfuerzo cortante es prominente.
- Traumatismo/irritación mecánica: Se ha informado de esquisis bilateral del iris y luxación parcial del cristalino en un paciente que usó continuamente un masajeador de cuello en el ojo 1). La fricción mecánica repetida puede causar separación del estroma del iris.
- Dermatitis atópica: El frotamiento ocular crónico puede causar traumatismo mecánico que conduce a esquisis del iris 3).
- Configuración de iris en meseta: Se ha informado de coexistencia de esquisis del iris e iris en meseta, lo que sugiere una etiología relacionada con anomalías anatómicas congénitas más que con el envejecimiento.
- Otros: Informes incluyen queratitis intersticial sifilítica, uso prolongado de mióticos y casos familiares (extremadamente raros).
4. Enfermedades relacionadas
Sección titulada «4. Enfermedades relacionadas»Glaucoma de ángulo cerrado
Sección titulada «Glaucoma de ángulo cerrado»Las características anatómicas como cámara anterior poco profunda, longitud axial corta e hipermetropía son factores de riesgo comunes tanto para la iridosquisis como para el glaucoma de ángulo cerrado. La estructura ocular subyacente implica un área amplia de contacto entre el iris y el cristalino, lo que predispone al bloqueo pupilar (aumento de la resistencia al flujo de humor acuoso en el borde pupilar). Además, la acumulación de fibras libres de la hoja anterior del iris en el ángulo acelera la obstrucción, y ambos factores elevan sinérgicamente la presión intraocular2).
Síndrome de exfoliación (PEX)
Sección titulada «Síndrome de exfoliación (PEX)»Esta afección debe diferenciarse como causa de glaucoma secundario en pacientes de edad avanzada que presentan depósitos blancos en la cápsula anterior del cristalino y el borde pupilar. Se distingue de la iridosquisis por la ausencia de fibras de iris libres.
Traumatismos e irritación mecánica
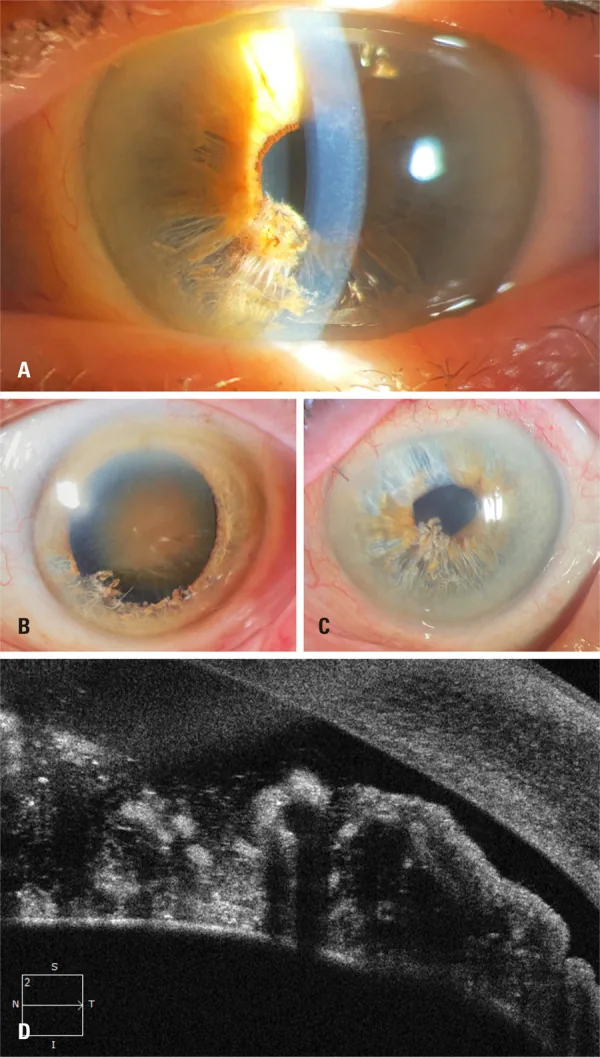
Sección titulada «Traumatismos e irritación mecánica»El uso repetido de masajeadores de cuello sobre el ojo o el frotamiento ocular crónico debido a dermatitis atópica pueden estar asociados con el desarrollo de iridosquisis1)3). En casos complicados con dermatitis atópica, el pronóstico del trasplante de córnea es extremadamente malo3).
Trastornos del endotelio corneal y enfermedades que requieren trasplante de córnea
Sección titulada «Trastornos del endotelio corneal y enfermedades que requieren trasplante de córnea»Las fibras de iris flotantes dañan mecánicamente el endotelio corneal y, si progresan, pueden provocar descompensación endotelial corneal (queratopatía ampollosa). Esto puede ser una indicación para DSAEK o DMEK5).
5. Características clínicas
Sección titulada «5. Características clínicas»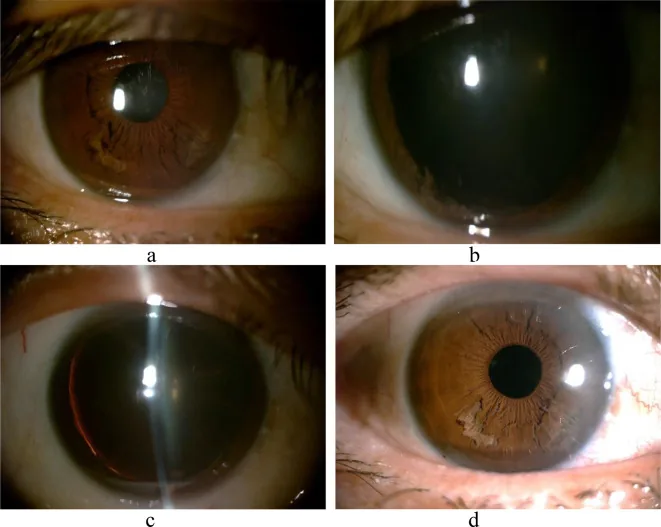
Síntomas subjetivos
Sección titulada «Síntomas subjetivos»Los síntomas subjetivos debidos a la iridodiálisis en sí mismos suelen ser escasos. Los síntomas dependen de la progresión de las complicaciones (glaucoma, daño endotelial corneal).
- A menudo asintomático: Se descubre con frecuencia de manera incidental durante el examen con lámpara de hendidura.
- Cefalea/dolor ocular: Puede haber cefalea o dolor ocular intermitente cuando se asocia glaucoma.
- Pérdida de visión: Causada por defectos del campo visual debidos al glaucoma asociado o por progresión de la catarata.
- Visión borrosa: Aparece cuando el daño endotelial corneal progresa y se produce edema corneal.
- Durante un ataque agudo de cierre angular: Dolor ocular intenso, cefalea, náuseas y pérdida súbita de la visión. Requiere manejo de emergencia.
- Moscas volantes: Ocasionalmente se notan cuando fibras iridianas desprendidas flotan en la cámara anterior (raro).
Hallazgos Clínicos
Sección titulada «Hallazgos Clínicos»- Ocurre predominantemente en el iris inferior (cuadrantes inferonasal a inferotemporal), y en casos avanzados puede involucrar toda la circunferencia 1)6).
- En la microscopía con lámpara de hendidura, presenta una apariencia única de “hilos blancos deshilachados” o fibras en forma de fleco flotando en la cámara anterior.
- La hoja posterior del iris aparece adelgazada en la transiluminación, pero el esfínter pupilar suele estar preservado 1).
- El epitelio pigmentario posterior generalmente está intacto 6).
- Las fibras libres pueden contactar el endotelio corneal, causando irritación mecánica y daño endotelial corneal 3).
- Depósito de fibras en el ángulo → riesgo de obstrucción mecánica de la malla trabecular 2).
- Frecuentemente acompañado de hallazgos de cámara anterior poco profunda, eje axial corto e hipermetropía.
- Las fibras libres en la cámara anterior pueden moverse con los cambios de posición corporal (de pie o acostado) y pueden observarse durante el examen con lámpara de hendidura.
La iridosquisis en sí misma rara vez causa dolor o pérdida de visión. Sin embargo, aproximadamente dos tercios de los casos se complican con glaucoma, lo que puede provocar síntomas como dolor de cabeza, dolor ocular y pérdida de visión. Además, las fibras del iris flotantes pueden dañar el endotelio corneal, causando visión borrosa debido al edema corneal. Los exámenes oculares regulares son importantes.
6. Examen
Sección titulada «6. Examen»El diagnóstico de iridosquisis se basa principalmente en el examen clínico con microscopía de lámpara de hendidura. No se han establecido criterios diagnósticos estándar independientes, y la confirmación de los hallazgos característicos en la lámpara de hendidura es esencial para el diagnóstico definitivo.
Microscopía con lámpara de hendidura
Sección titulada «Microscopía con lámpara de hendidura»En el iris inferior se observan fibras atróficas similares a ‘cereal triturado’ y fibras flotantes en la cámara anterior 1)6). Este es el primer paso en el diagnóstico. Se evalúa la extensión de la separación (número de cuadrantes) y la cantidad de fibras en la cámara anterior. La presencia de fibras blancas filamentosas flotando en la cámara anterior es el hallazgo principal para el diagnóstico definitivo.
Gonioscopia
Sección titulada «Gonioscopia»Evaluación detallada de la presencia de cierre angular, extensión de las sinequias anteriores periféricas (PAS), depósito de fibras en el ángulo y el estado de la malla trabecular. Se recomienda en todos los casos.
OCT de segmento anterior (AS-OCT)
Sección titulada «OCT de segmento anterior (AS-OCT)»Imagen detallada de la separación en dos capas del estroma del iris, fibras flotantes y el estado del epitelio pigmentario posterior 1)5)6). Se observan rupturas de la capa límite anterior, separación estromal en forma de ‘carcomido’ y sombras de fibras libres en la cámara anterior. La evaluación angular es posible incluso en casos donde la gonioscopia es difícil debido al edema corneal 5).
El índice ITC (contacto iridotrabecular) es una medida cuantitativa del área de contacto entre el iris periférico y la malla trabecular. En una mujer de 76 años con separación de iris bilateral, el índice ITC mejoró del 23.6% al 4.7% después de la cirugía de cataratas y se convirtió en 0% después de DSAEK 5).
Microscopía Ultrasónica Biomicroscópica (UBM)
Sección titulada «Microscopía Ultrasónica Biomicroscópica (UBM)»Visualiza la separación de la ecogenicidad dentro del iris, el desplazamiento anterior del cuerpo ciliar y la disociación de las zónulas 1). Es útil para evaluar mecanismos de cierre angular como el iris en meseta y la rotación anterior del cuerpo ciliar.
Otras Pruebas
Sección titulada «Otras Pruebas»- Medición de la presión intraocular: Realizada en todos los casos. Cribado de glaucoma. Dado que la variación diurna puede ser grande, es deseable medir en múltiples momentos del día.
- Microscopía especular corneal: Evaluación cuantitativa de la densidad de células endoteliales corneales (ECD). Determina el grado y la progresión del daño endotelial por contacto libre del iris.
- Campimetría (Humphrey 30-2, etc.): La evaluación regular del campo visual es esencial en casos con glaucoma. Incluso en casos sin glaucoma, se recomienda una medición inicial como referencia.
- Medición de la longitud axial (A-scan/IOLMaster): Confirma ojos cortos e hipermétropes. Útil para la evaluación cuantitativa de la predisposición al cierre angular.
7. Diagnóstico y Diagnóstico Diferencial
Sección titulada «7. Diagnóstico y Diagnóstico Diferencial»Diagnóstico Diferencial
Sección titulada «Diagnóstico Diferencial»| Enfermedad | Edad/Sexo | Unilateral/Bilateral | Hallazgos Principales | Puntos Diferenciales |
|---|---|---|---|---|
| Iridosquisis | 50–80 años, ligeramente más frecuente en mujeres | Bilateral | Separación y desprendimiento de las fibras de la capa anterior del iris | Hallazgos angulares, epitelio pigmentario posterior preservado |
| Síndrome ICE (atrofia progresiva del iris) | 30–40 años, más frecuente en mujeres | Unilateral | Anomalía del endotelio corneal, atrofia del iris, desviación pupilar | Células atípicas en microscopía especular |
| Síndrome de Axenfeld-Rieger | Al nacer | Bilateral | Atrofia del iris, embriotoxón posterior | Congénito, anomalía angular |
| Síndrome de exfoliación (PEX) | Ancianos | Unilateral/bilateral | Depósitos blancos en la cápsula anterior del cristalino y el borde pupilar | No hay fibras de iris libres |
| Lesión traumática del iris | Todas las edades | Unilateral | Desgarros focales del iris y deformación pupilar | Antecedentes de traumatismo, asimetría |
En el diagnóstico diferencial con el síndrome ICE, es importante que la iridodiálisis sea más frecuente en ancianos, a menudo bilateral, y que pueda diferenciarse mediante gonioscopia. El síndrome ICE se caracteriza por células endoteliales corneales anormales, y la microscopía especular es útil para la diferenciación.
El diagnóstico clínico se realiza mediante microscopía con lámpara de hendidura, confirmando fibras atróficas en el iris inferior y fibras flotantes en la cámara anterior. La OCT de segmento anterior puede detallar la separación en dos capas del estroma del iris, y la UBM puede evaluar el cuerpo ciliar y las zónulas. La diferenciación del síndrome ICE y el síndrome de Axenfeld-Rieger es importante, basándose en la edad de inicio, lateralidad y patrón de cambios del iris.
8. Tratamiento
Sección titulada «8. Tratamiento»No existe un tratamiento curativo para la enfermedad en sí. El manejo de las complicaciones (glaucoma, daño endotelial corneal) es el pilar del tratamiento. El plan de tratamiento se determina según la presencia de glaucoma, el nivel de presión intraocular, el grado de daño del campo visual y la extensión del daño endotelial corneal.
Farmacoterapia para casos con glaucoma
Sección titulada «Farmacoterapia para casos con glaucoma»Aproximadamente dos tercios de los casos presentan glaucoma concomitante, por lo que se recomienda una evaluación basal del glaucoma (campo visual, OCT, gonioscopia, medición de la presión intraocular) en todos los pacientes. Muchos casos con elevación de la presión intraocular responden a la farmacoterapia.
| Clase de fármaco | Fármaco representativo | Posología |
|---|---|---|
| Análogos de prostaglandinas (primera línea) | Solución oftálmica de latanoprost 0.005% | Una vez al día al acostarse |
| Solución oftálmica de travoprost 0.004% | Una vez al día al acostarse | |
| Betabloqueantes (segunda línea) | Solución oftálmica de timolol 0.5% | Dos veces al día |
| Solución oftálmica de liberación sostenida de carteolol 2% | Una vez al día | |
| Inhibidores de la anhidrasa carbónica | Solución oftálmica de dorzolamida al 1% | 3 veces al día |
| Solución oftálmica de brinzolamida al 1% | 2 veces al día | |
| Agonistas alfa-2 | Solución oftálmica de brimonidina al 0.1% | 2 veces al día |
| Combinaciones fijas | Solución oftálmica de combinación fija de latanoprost/timolol | 1 vez al día |
| Durante un ataque agudo | Infusión intravenosa de D-manitol 250 mL (1.0–1.5 g/kg) + inyección intravenosa de acetazolamida 250–500 mg + instilación frecuente de solución oftálmica de pilocarpina al 2% | — |
Durante un ataque agudo de cierre angular, la máxima prioridad es reducir rápidamente la presión intraocular, y se debe realizar un tratamiento de emergencia bajo manejo hospitalario. Después de reducir la presión intraocular en el ojo afectado, se realiza una iridotomía con láser.
Tratamiento con láser
Sección titulada «Tratamiento con láser»- Iridotomía con láser (LPI): Se realiza para aliviar el cierre angular. Dado que el tejido del iris es frágil, se debe tener cuidado con la reacción a la irradiación 2). Después de la LPI, existe riesgo de nuevo cierre por acumulación de fibras libres, por lo que es necesaria una evaluación angular postoperatoria regular.
- Si la LPI es técnicamente difícil o insuficientemente efectiva, se debe considerar la terapia quirúrgica (reconstrucción del cristalino).
Cirugía de cataratas
Sección titulada «Cirugía de cataratas»La cirugía de cataratas en ojos con iridodiálisis es desafiante por las siguientes razones 4).
- Mala dilatación pupilar: Debido a la atrofia del iris y al daño del esfínter pupilar, la midriasis suele ser insuficiente. Se recomienda el uso de dispositivos pupilares (p. ej., retractor de iris) 1)4).
- Riesgo de aspiración de fibras libres: La sonda de facoemulsificación puede aspirar fibras libres. Se han reportado técnicas como formar una barrera con dispositivos viscosquirúrgicos oftálmicos (OVD) o precortar las fibras con un vitrectomo 4).
- Alto riesgo de desgarro del iris al usar retractores de iris.
- Utilice configuraciones de baja perfusión y baja aspiración para minimizar las fluctuaciones de la presión intraocular.
- Manipule protegiendo el iris con dispositivos viscosquirúrgicos oftálmicos.
En una revisión sistemática (21 casos, 35 ojos), la facoemulsificación fue la cirugía más realizada y la agudeza visual mejoró significativamente después de la operación. Las complicaciones incluyeron inflamación de la cámara anterior, edema corneal y pliegues de la membrana de Descemet 4).
Efecto de apertura angular
Sección titulada «Efecto de apertura angular»La cirugía de cataratas mejora significativamente el cierre angular. En un caso de una mujer de 76 años, la cirugía de cataratas redujo el índice ITC del 23,6% al 4,7% 5). Se debe considerar la cirugía temprana de cataratas para prevenir la progresión del daño endotelial corneal 5). Incluso en ausencia de cataratas, a veces se considera la extracción del cristalino claro para controlar el cierre angular.
Cirugía de filtración y goniosinequiolisis
Sección titulada «Cirugía de filtración y goniosinequiolisis»- Trabeculectomía con mitomicina C: Indicada cuando la presión intraocular está mal controlada con medicamentos o láser.
- Goniosinequiálisis (goniosynechialysis): Considerada en casos con formación de PAS.
- MIGS (Cirugía de Glaucoma Mínimamente Invasiva): Si puede ser una opción de tratamiento para casos con glaucoma, se espera la acumulación de casos futuros.
Manejo del Daño Endotelial Corneal y Trasplante de Córnea
Sección titulada «Manejo del Daño Endotelial Corneal y Trasplante de Córnea»Cuando se complica con descompensación endotelial corneal, se realiza DSAEK (Queratoplastia Endotelial Autómata con Desprendimiento de la Membrana de Descemet) o DMEK 5). Hay informes de que el índice ITC mejoró al 0% después de DSAEK 5).
Seguimiento (Casos Leves sin Glaucoma)
Sección titulada «Seguimiento (Casos Leves sin Glaucoma)»Incluso en casos leves sin glaucoma, es necesario un seguimiento regular debido al riesgo futuro de desarrollar glaucoma.
- Medición de la presión intraocular: cada 3–6 meses
- Gonioscopia: cada 6–12 meses
- Examen de campo visual: cada 6–12 meses (más frecuente en casos con glaucoma)
- Medición de la densidad de células endoteliales corneales: aproximadamente una vez al año
- Orientación postural: algunos informes recomiendan elevar la cabeza durante el sueño para reducir el contacto de las fibras libres con el endotelio corneal.
No existe una cirugía para curar la iridosquisis en sí misma. El manejo del glaucoma concomitante es el pilar del tratamiento. La cirugía de cataratas puede realizarse para resolver una cámara anterior poco profunda, pero debido a que el iris es frágil, se requiere una manipulación quirúrgica más cuidadosa de lo habitual. Si el daño endotelial corneal es avanzado, a veces se opta por un trasplante de endotelio corneal. En cualquier caso, es importante decidir el plan de tratamiento después de una consulta exhaustiva con un especialista.
9. Curso y pronóstico
Sección titulada «9. Curso y pronóstico»Mecanismo de progresión de la enfermedad
Sección titulada «Mecanismo de progresión de la enfermedad»- La adhesión entre las capas anterior y posterior se debilita y la separación progresa debido a la convección del humor acuoso.
- Las fibras de colágeno de la capa anterior separada se liberan en el humor acuoso.
- Las fibras libres alcanzan y se depositan en el ángulo, obstruyendo mecánicamente la malla trabecular, lo que provoca un aumento secundario de la presión intraocular de tipo ángulo abierto.
- El abombamiento de la raíz del iris y la acumulación de fibras forman sinequias anteriores periféricas (PAS), que progresan a glaucoma secundario de ángulo cerrado 2).
- Una teoría predominante es que las fibras del estroma de la capa anterior flotantes se doblan hacia adelante y entran en contacto con la malla trabecular, obstaculizando la salida del humor acuoso 6).
- También se ha propuesto un mecanismo en el que el epitelio pigmentario posterior cuelga sobre la cápsula anterior del cristalino, induciendo un bloqueo pupilar.
Mecanismo del daño endotelial corneal
Sección titulada «Mecanismo del daño endotelial corneal»Las fibras del iris flotantes entran en contacto directo con el endotelio corneal, causando irritación mecánica que produce edema corneal localizado y pérdida de células endoteliales 1)3). La progresión conduce a descompensación endotelial corneal (queratopatía ampollosa).
En tres pacientes con dermatitis atópica, la proteína total en el humor acuoso estaba marcadamente elevada: 0,80, 0,95 y 1,40 mg/mL (valor normal 0,25–0,40 mg/mL), lo que sugiere que la fuga de proteínas del sitio de separación del iris contribuye al fracaso temprano del injerto corneal 3).
Pronóstico y perspectivas
Sección titulada «Pronóstico y perspectivas»- Debido a la rareza de la enfermedad, casi no existen ensayos controlados aleatorizados o estudios de cohortes a gran escala; la literatura se compone principalmente de informes de casos y series de casos pequeños.
- En casos con glaucoma, el pronóstico del campo visual depende del control de la presión intraocular. La detección y el tratamiento tempranos son clave para preservar la función visual.
- En casos avanzados de daño endotelial corneal, se requiere trasplante de endotelio corneal, y el pronóstico es extremadamente malo en pacientes con dermatitis atópica 3).
- El índice ITC medido por OCT de segmento anterior es un nuevo indicador que cuantifica el área de contacto entre el iris y la malla trabecular, permitiendo un seguimiento objetivo de los cambios antes y después de la cirugía de cataratas o DSAEK 5). Se espera que sea útil como criterio para determinar el momento de la cirugía en el futuro.
- Una revisión sistemática ha organizado los riesgos y contramedidas durante la cirugía de cataratas 4). Es importante seleccionar técnicas apropiadas según el caso, como el manejo de fibras flotantes con microcauterio, el método de barrera OVD y el uso de dispositivos pupilares.
- El papel de la cirugía de reconstrucción del cristalino para el glaucoma de ángulo cerrado está siendo reevaluado, y se desea la acumulación de evidencia sobre la efectividad de la intervención quirúrgica temprana para aliviar la cámara anterior poco profunda incluso en casos complicados con iridodiálisis.
10. Referencias
Sección titulada «10. Referencias»-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
