
انفصال القزحية (Iridoschisis)
1. ما هو انشقاق القزحية
Section titled “1. ما هو انشقاق القزحية”انشقاق القزحية (iridoschisis) هو مرض تنكسي نادر ينفصل فيه حمة القزحية إلى طبقتين أمامية وخلفية، وتنهار ألياف الحمة الأمامية وتصبح ليفية رقيقة، وتتحرر أطرافها الحرة في الخلط المائي. الاسم مشتق من الكلمتين اليونانيتين iris (قزحية) و schisis (انشقاق).
في عام 1922، أبلغ شميت عن أول حالة 1)، وفي عام 1945، أطلق لوفنشتاين وفوستر اسم “iridoschisis”. أظهرت الدراسات النسيجية لانشقاق القزحية الثنائي شقًا عميقًا بين حمة الطبقة الأمامية وحمة الطبقة الخلفية 1). منذ ذلك الحين، تراكمت التقارير التي تركز على تقارير الحالات ومجموعات الحالات الصغيرة.
يتبع المرض مسارًا مزمنًا تقدميًا، ولكن في العديد من الحالات يظل بدون أعراض ويتم اكتشافه أثناء الفحص الطبي أو أثناء فحص أمراض أخرى. غالبًا ما يصيب كلتا العينين، ولكن قد يكون هناك اختلاف في درجة التقدم بين العينين.
2. علم الأوبئة
Section titled “2. علم الأوبئة”- الانتشار: تم الإبلاغ عن أكثر من 100 حالة في الأدبيات الطبية، ولكن المرض نادر جدًا ولا يُعرف معدل الانتشار الدقيق.
- عمر البداية: يصيب بشكل رئيسي كبار السن في الخمسينيات والثمانينيات من العمر. في مراجعة منهجية، كان متوسط العمر 66.95 ± 17.39 سنة 4).
- الفروق بين الجنسين: في المراجعة المنهجية، كانت النساء أكثر تأثرًا قليلاً 4). يعد الاختلاف في التوزيع العمري أحد النقاط المهمة للتمييز عن ضمور القزحية التقدمي (متلازمة ICE).
- خصائص العين: أكثر شيوعًا في العيون ذات الغرفة الأمامية الضحلة، وطول المحور القصير، وطول النظر 1).
- ارتباط الجلوكوما: غالبًا ما يتم الإبلاغ عن ارتباطه بجلوكوما انسداد الزاوية 2). يختلف التكرار حسب الأدبيات.
- ارتباط إعتام عدسة العين: يحدث بمعدل أعلى مقارنة بمجموعة نفس العمر 4).
- ثنائية العين: غالبًا ما يصيب كلتا العينين، ولكن قد يكون هناك عدم تناسق في درجة التقدم.
- المواقع المفضلة: يحدث بشكل متكرر في الجزء السفلي من القزحية (الربع الأنفي السفلي إلى الصدغي السفلي) 6).
لم يتم تأكيد الوراثة بشكل أساسي. يُعتقد أن التنكس المرتبط بالعمر لأنسجة القزحية هو السبب الرئيسي. هناك تقارير قليلة جدًا عن عائلات ذات وراثة جسمية سائدة، ولكن في الممارسة السريرية اليومية، الغالبية العظمى من الحالات متفرقة، ولا يوجد حاليًا دليل كافٍ لشرحه للمرضى كمرض وراثي.
3. الفيزيولوجيا المرضية (انفصال حمة القزحية وتليف الحزم)
Section titled “3. الفيزيولوجيا المرضية (انفصال حمة القزحية وتليف الحزم)”تشريح القزحية والتغيرات المرتبطة بالعمر
Section titled “تشريح القزحية والتغيرات المرتبطة بالعمر”تتكون سدى القزحية تشريحيًا من الطبقة الأمامية (الطبقة الحدودية الأمامية + الجزء الأمامي من السدى: الخلايا الصباغية، الخلايا الليفية، الكولاجين، الأوعية الدموية) والطبقة الخلفية (الجزء الخلفي من السدى + العضلة الموسعة + طبقتا الظهارة الصباغية للقزحية). مع التقدم في العمر، تحدث تغيرات تنكسية في الأوعية الدموية الدقيقة داخل سدى القزحية، مما يؤدي إلى تقدم نقص التروية والضمور.
يكشف المجهر الإلكتروني عن انخفاض ملحوظ في ألياف الكولاجين في المنطقة المصابة وترقق السدى، لكن الأوعية الدموية والأعصاب تحتفظ بمظهر طبيعي 1). تؤدي هذه التغيرات إلى إضعاف الالتصاق بين الطبقتين الأمامية والخلفية. يُظهر تصوير الأوعية الفلوريسيني للقزحية أن التروية الوعائية في منطقة الانفصال محفوظة، مما يقلل من احتمالية أن يكون نقص التروية وحده هو السبب. هذه النقطة تمثل فارقًا مهمًا عن ضمور القزحية الأساسي (أحد أنواع متلازمة ICE).
التطور من الانفصال إلى التليف الحزمي
Section titled “التطور من الانفصال إلى التليف الحزمي”- يضعف الالتصاق بين الطبقتين الأمامية والخلفية، ويتقدم الانفصال بفعل تيار الخلط المائي (القوة التي تسبب تمايل سطح القزحية للأمام والخلف).
- النظرية السائدة هي أن تصلب الأوعية الدموية للقزحية المرتبط بالعمر يحفز قوة القص أثناء توسع وانقباض الحدقة، مما يؤدي إلى انفصال السدى.
- تتفكك ألياف الكولاجين في الطبقة الأمامية المنفصلة وتتحرر في الخلط المائي، مما ينتج عنه المظهر المميز “شريط القمح المفتت” 1).
- عادةً ما تبقى طبقة الظهارة الصباغية الخلفية سليمة 6).
الفرضيات المسببة
Section titled “الفرضيات المسببة”لم يتمكن أي نظرية واحدة من تفسير سبب انفصال القزحية 1).
- التغيرات المرتبطة بالعمر: نظرية تصلب الأوعية الدموية للقزحية وقوة القص هي السائدة.
- الصدمة والتحفيز الميكانيكي: تم الإبلاغ عن حالات انفصال القزحية وخلع جزئي للعدسة في كلتا العينين لدى مرضى استخدموا أجهزة تدليك الرقبة على العين باستمرار 1). يمكن أن يؤدي الاحتكاك الميكانيكي المتكرر إلى انفصال سدى القزحية.
- التهاب الجلد التأتبي: يُشار إلى أن الصدمة الميكانيكية المزمنة الناتجة عن فرك العين قد تكون سببًا لانفصال القزحية 3).
- شكل القزحية المسطح: تم الإبلاغ عن حالات مصاحبة لانفصال القزحية والقزحية المسطحة، مما يشير إلى سبب مرتبط بتشوه تشريحي خلقي وليس بالعمر.
- أخرى: تم الإبلاغ عن حالات مرتبطة بالتهاب القرنية الخلالي الزهري، والاستخدام طويل الأمد لمضيقات الحدقة، وحالات عائلية (نادرة جدًا).
4. الأمراض المرتبطة
Section titled “4. الأمراض المرتبطة”الجلوكوما ذات الزاوية المغلقة
Section titled “الجلوكوما ذات الزاوية المغلقة”الخصائص التشريحية مثل الغرفة الأمامية الضحلة، وقصر طول المحور، وطول النظر هي عوامل خطر مشتركة بين انفصال القزحية والجلوكوما ذات الزاوية المغلقة. هناك بنية عينية أساسية حيث تكون مساحة التلامس بين القزحية والعدسة واسعة، مما يسهل حدوث انسداد حدقي (زيادة مقاومة مرور الخلط المائي عند حافة الحدقة). بالإضافة إلى ذلك، تتراكم الألياف الحرة من الطبقة الأمامية للقزحية في الزاوية، مما يسرع الانسداد، ويعمل كلاهما بشكل تآزري لرفع ضغط العين 2).
متلازمة التقشر (PEX)
Section titled “متلازمة التقشر (PEX)”هو مرض يجب تمييزه في الجلوكوما الثانوية لدى كبار السن الذين يعانون من رواسب بيضاء على المحفظة الأمامية للعدسة وحافة الحدقة. يتميز عن انفصال القزحية بعدم وجود ألياف قزحية حرة.
الصدمة والتحفيز الميكانيكي
Section titled “الصدمة والتحفيز الميكانيكي”الاستخدام المتكرر لأجهزة تدليك الرقبة على العين، والفرك المزمن للعين بسبب التهاب الجلد التأتبي قد يرتبط بظهور انفصال القزحية 1)3). في الحالات المصحوبة بالتهاب الجلد التأتبي، يكون تشخيص زرع القرنية سيئًا للغاية 3).
اضطراب بطانة القرنية وأمراض زرع القرنية
Section titled “اضطراب بطانة القرنية وأمراض زرع القرنية”الألياف القزحية العائمة تلحق ضررًا ميكانيكيًا ببطانة القرنية، ومع تقدم الحالة تؤدي إلى فشل تعويض بطانة القرنية (اعتلال القرنية الفقاعي). وهي مؤشرات لعمليات DSAEK و DMEK 5).
5. الصورة السريرية
Section titled “5. الصورة السريرية”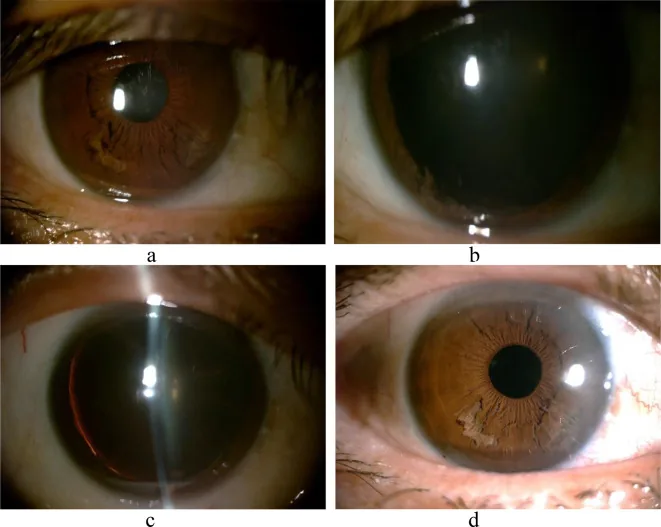
الأعراض الذاتية
Section titled “الأعراض الذاتية”غالبًا ما تكون الأعراض الذاتية الناتجة عن انفصال القزحية نفسه نادرة. تعتمد الأعراض على شدة المضاعفات (الجلوكوما، اعتلال بطانة القرنية).
- غالبًا بدون أعراض: يتم اكتشافه بالصدفة أثناء فحص المصباح الشقي.
- صداع وألم في العين: في حالة وجود الجلوكوما، قد يشكو المريض من صداع وألم متقطع في العين.
- انخفاض الرؤية: يحدث بسبب اعتلال المجال البصري الناتج عن الجلوكوما المصاحب، أو تقدم إعتام عدسة العين.
- تشوش الرؤية: يظهر عند تقدم اعتلال بطانة القرنية وحدوث وذمة القرنية.
- أثناء نوبة انسداد الزاوية الحادة: ألم شديد في العين، صداع، غثيان، انخفاض حاد في الرؤية. يتطلب تدخلاً عاجلاً.
- رؤية الأجسام الطافية: قد يشعر بها المريض عند وجود ألياف قزحية حرة تطفو في الغرفة الأمامية (نادر).
العلامات السريرية
Section titled “العلامات السريرية”- يحدث بشكل رئيسي في القزحية السفلية (الربع السفلي الأنفي إلى الصدغي)، وفي الحالات المتقدمة قد يشمل المحيط بأكمله 1)6).
- يكشف الفحص بالمصباح الشقي عن ألياف بيضاء تشبه “الخيوط المفتتة” أو “الأهداب” تطفو في الغرفة الأمامية، وهي علامة مميزة.
- يتم تأكيد ترقق الطبقة الخلفية للقزحية بالضوء النافذ، ولكن غالبًا ما تبقى العضلة العاصرة للحدقة سليمة 1).
- عادةً ما تكون طبقة الظهارة الصبغية الخلفية سليمة 6).
- تتلامس الألياف الحرة مع بطانة القرنية، مما يسبب تهيجًا ميكانيكيًا يؤدي إلى اعتلال بطانة القرنية 3).
- ترسب الألياف في زاوية الغرفة الأمامية → خطر انسداد ميكانيكي للشبكة التربيقية 2).
- غالبًا ما يصاحبها وجود غرفة أمامية ضحلة ومحور عين قصير (طول النظر).
- قد تتحرك الألياف الحرة في الغرفة الأمامية مع تغيير وضعية الجسم (الوقوف أو الاستلقاء)، ويمكن ملاحظتها أثناء فحص المصباح الشقي.
نادرًا ما يسبب انفصال القزحية بحد ذاته ألمًا أو انخفاضًا في الرؤية. ومع ذلك، نظرًا لأن حوالي ثلثي الحالات يصاحبها الجلوكوما، فقد تظهر أعراض مثل الصداع وألم العين وانخفاض الرؤية. بالإضافة إلى ذلك، إذا تسببت ألياف القزحية العائمة في إصابة بطانة القرنية، فقد يحدث ضبابية الرؤية بسبب وذمة القرنية. الفحص الدوري للعين مهم.
6. الفحوصات
Section titled “6. الفحوصات”يعتمد تشخيص انفصال القزحية بشكل أساسي على الفحص السريري باستخدام المجهر الحيوي (المصباح الشقي). لا توجد معايير تشخيصية قياسية مستقلة، ويعتبر تأكيد النتائج المميزة بفحص المصباح الشقي ضروريًا للتشخيص النهائي.
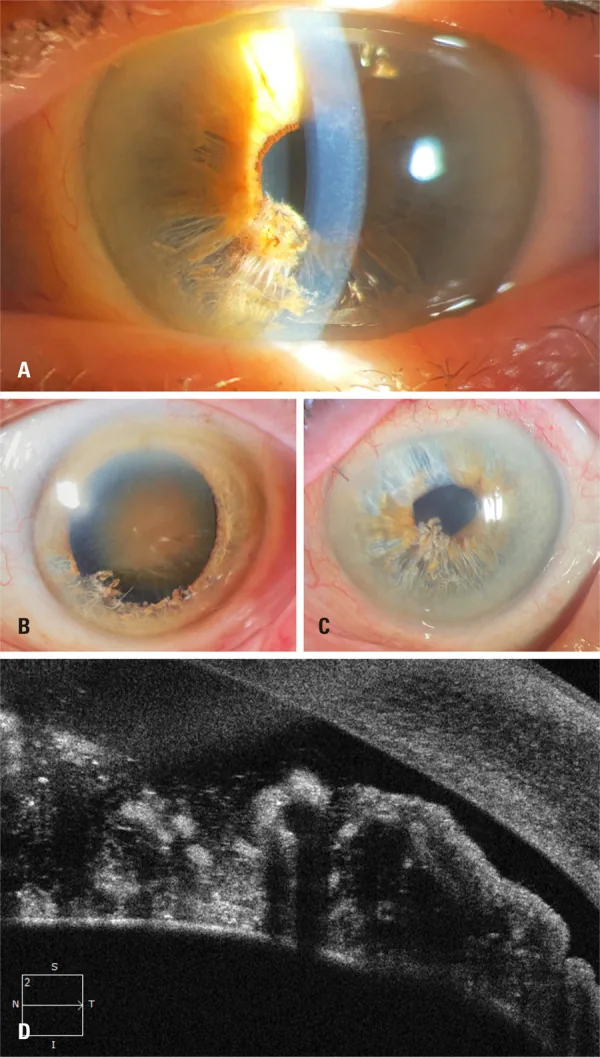
فحص المصباح الشقي
Section titled “فحص المصباح الشقي”يتم تأكيد وجود ألياف ضامرة تشبه “القمح المفتت” في القزحية السفلية وألياف عائمة في الغرفة الأمامية 1)6). هذه هي الخطوة الأولى في التشخيص. يتم تقييم مدى الانفصال (عدد الأرباع) وكمية الألياف في الغرفة الأمامية. الألياف الخيطية البيضاء العائمة في الغرفة الأمامية هي العلامة الرئيسية للتشخيص النهائي.
فحص زاوية الغرفة الأمامية (جونيوسكوبي)
Section titled “فحص زاوية الغرفة الأمامية (جونيوسكوبي)”يتم تقييم وجود زاوية مغلقة، ومدى التصاقات القزحية الأمامية المحيطية (PAS)، وترسب الألياف في الزاوية، وحالة الشبكة التربيقية بالتفصيل. يُوصى بإجراء الفحص في جميع الحالات.
التصوير المقطعي للجزء الأمامي (AS-OCT)
Section titled “التصوير المقطعي للجزء الأمامي (AS-OCT)”يصور انفصال طبقتين من سدى القزحية، والألياف العائمة، وحالة الظهارة الصبغية الخلفية بالتفصيل 1)5)6). يُلاحظ تمزق الطبقة الحدودية الأمامية، وانفصال السدى بشكل يشبه “أكلة العثة”، وظل الألياف الحرة في الغرفة الأمامية. يمكن تقييم الزاوية حتى في الحالات التي يصعب فيها إجراء تنظير الزاوية بسبب وذمة القرنية 5).
مؤشر ITC (مؤشر التلامس القزحي التربيقي) هو مقياس كمي لمدى تلامس القزحية المحيطية مع الشبكة التربيقية. في حالة انفصال القزحية الثنائي لامرأة تبلغ من العمر 76 عامًا، تحسن مؤشر ITC من 23.6% إلى 4.7% بعد جراحة الساد، وأصبح 0% بعد DSAEK 5).
الفحص بالموجات فوق الصوتية المجهرية الحيوية (UBM)
Section titled “الفحص بالموجات فوق الصوتية المجهرية الحيوية (UBM)”يظهر انفصال الصدى داخل القزحية، وإزاحة الجسم الهدبي إلى الأمام، وانفصال الأربطة المعلقة 1). مفيد لتقييم آليات إغلاق الزاوية مثل القزحية المسطحة ودوران الجسم الهدبي الأمامي.
فحوصات أخرى
Section titled “فحوصات أخرى”- قياس ضغط العين: يُجرى لجميع الحالات. فحص لوجود الزرق المصاحب. نظرًا لاحتمال التباين اليومي الكبير، يُفضل القياس في أوقات متعددة.
- الفحص المجهري البطاني للقرنية: تقييم كمي لكثافة الخلايا البطانية للقرنية (ECD). تحديد درجة ومسار تلف البطانة الناتج عن تلامس الألياف الحرة.
- فحص المجال البصري (مثل Humphrey 30-2): في حالات الزرق المصاحب، يكون التقييم الدوري للمجال البصري ضروريًا. حتى في الحالات غير المصابة بالزرق، يُوصى بإجراء قياس أولي كقيمة مرجعية.
- قياس طول المحور (A-scan/IOL Master): تأكيد قصر المحور وطول النظر. يساعد في التقييم الكمي لاستعداد إغلاق الزاوية.
7. التشخيص والتشخيص التفريقي
Section titled “7. التشخيص والتشخيص التفريقي”التشخيص التفريقي
Section titled “التشخيص التفريقي”| المرض | العمر والجنس | أحادي/ثنائي | النتائج الرئيسية | نقاط التفريق |
|---|---|---|---|---|
| انفصال القزحية | 50-80 عامًا، أكثر شيوعًا عند النساء | ثنائي العينين | انفصال وانفلات ألياف الطبقة الأمامية للقزحية | نتائج زاوية الغرفة الأمامية، بقاء الظهارة الصبغية الخلفية |
| متلازمة ICE (ضمور القزحية التدريجي) | 30-40 عامًا، أكثر شيوعًا عند النساء | أحادي العينين | شذوذ بطانة القرنية، ضمور القزحية، انحراف الحدقة | خلايا غير نمطية في الفحص المرآوي |
| متلازمة أكسِنفيلد-ريجر | عند الولادة | ثنائي العينين | ضمور القزحية، حلقة جنينية خلفية | خلقي، شذوذ زاوية الغرفة الأمامية |
| متلازمة التقشر (PEX) | كبار السن | أحادي/ثنائي العين | رواسب بيضاء على المحفظة الأمامية للعدسة وحافة الحدقة | لا يوجد تحرر لألياف القزحية |
| إصابة القزحية الرضحية | جميع الأعمار | أحادي العين | تمزق موضعي في القزحية وتشوه حدقي | تاريخ إصابة، عدم تناظر |
في التفريق عن متلازمة ICE، من المهم أن انفصال القزحية أكثر شيوعًا لدى كبار السن، وغالبًا ما يكون ثنائي العينين، ويمكن التفريق بينهما من خلال فحص زاوية الغرفة الأمامية. في متلازمة ICE، تكون الخلايا البطانية القرنية غير النمطية مميزة، ويساعد الفحص المجهري المرآوي في التفريق.
يتم التشخيص سريريًا عن طريق فحص المصباح الشقي لتأكيد وجود ألياف ضامرة في الجزء السفلي من القزحية وألياف عائمة في الغرفة الأمامية. يمكن للتصوير المقطعي للقطاع الأمامي (OCT) إظهار الانفصال الطبقي لحمة القزحية بالتفصيل، ويمكن للموجات فوق الصوتية (UBM) تقييم الجسم الهدبي والأربطة المعلقة. من المهم التفريق بين متلازمة ICE ومتلازمة أكسفيلد-ريجر، ويتم التمييز بناءً على عمر البداية، والجانبية، ونمط تغيرات القزحية.
8. العلاج
Section titled “8. العلاج”لا يوجد علاج جذري للمرض نفسه. إدارة المضاعفات (الجلوكوما واضطراب البطانة القرنية) هي أساس العلاج. يتم تحديد خطة العلاج بناءً على وجود الجلوكوما، ومستوى ضغط العين، ودرجة تلف المجال البصري، ودرجة اضطراب البطانة القرنية.
العلاج الدوائي لحالات المصاحبة للجلوكوما
Section titled “العلاج الدوائي لحالات المصاحبة للجلوكوما”نظرًا لأن حوالي ثلثي الحالات تعاني من الجلوكوما المصاحبة، يُوصى بإجراء فحص أساسي للجلوكوما (فحص المجال البصري، التصوير المقطعي البصري، تنظير الزاوية، قياس ضغط العين) لجميع المرضى. تستجيب معظم الحالات المصحوبة بارتفاع ضغط العين للعلاج الدوائي.
| تصنيف الدواء | الأدوية الممثلة | طريقة الاستخدام |
|---|---|---|
| مشتقات البروستاجلاندين (الخط الأول) | قطرات لاتانوبروست 0.005% | مرة واحدة يوميًا قبل النوم |
| قطرات ترافوبروست 0.004% | مرة واحدة يوميًا قبل النوم | |
| حاصرات بيتا (الخط الثاني) | قطرات تيمولول 0.5% | مرتين يوميًا |
| قطرات كارتولول 2% ممتدة المفعول | مرة واحدة يوميًا | |
| مثبطات الأنهيدراز الكربوني | محلول دورزولاميد 1% للعين | 3 مرات يوميًا |
| محلول برينزولاميد 1% للعين | مرتين يوميًا | |
| ناهضات ألفا-2 | محلول بريمونيدين 0.1% للعين | مرتين يوميًا |
| مستحضر مركب | محلول لاتانوبروست/تيمولول المركب للعين | مرة واحدة يوميًا |
| أثناء النوبة الحادة | حقن وريدي لـ D-مانيتول 250 مل (1.0-1.5 جم/كجم) + حقن وريدي لأسيتازولاميد 250-500 مجم + تقطير متكرر لمحلول بيلوكاربين 2% للعين | — |
في حالة نوبة انغلاق الزاوية الحادة، تكون الأولوية القصوى لخفض ضغط العين بسرعة، ويتم إجراء العلاج الطارئ تحت إدارة المستشفى. بعد خفض ضغط العين، يتم إجراء بضع القزحية بالليزر على العين المصابة.
العلاج بالليزر
Section titled “العلاج بالليزر”- بضع القزحية بالليزر (LPI): يُجرى بهدف فتح زاوية الغرفة الأمامية المغلقة. يجب توخي الحذر عند الاستجابة للإشعاع لأن نسيج القزحية هش 2). بعد LPI، لا يزال هناك خطر إعادة الانسداد بسبب تراكم الألياف الحرة، ويجب إجراء تقييم دوري للزاوية بعد العملية.
- إذا كان LPI صعبًا تقنيًا أو غير فعال بما فيه الكفاية، فيجب النظر في العلاج الجراحي (إعادة بناء العدسة).
جراحة الساد
Section titled “جراحة الساد”جراحة الساد في العيون المصابة بانفصال القزحية صعبة من النقاط التالية 4).
- ضعف توسع حدقة العين: بسبب ضمور القزحية وتلف العضلة العاصرة للحدقة، غالبًا ما يكون توسع الحدقة غير كافٍ. يُوصى باستخدام أجهزة الحدقة (مثل موسعات القزحية) 1)4).
- خطر شفط الألياف الحرة: هناك خطر من أن تمتص مسبار الاستحلاب بالموجات فوق الصوتية الألياف الحرة. تم الإبلاغ عن تقنيات مثل تشكيل حاجز بمادة لزجة مرنة (OVD) أو الاستئصال المسبق للألياف باستخدام قاطع الزجاجي 4).
- خطر تمزق القزحية عند استخدام موسعات القزحية مرتفع.
- استخدم إعدادات تروية وشفط منخفضة لتقليل تقلبات الضغط داخل العين.
- قم بحماية القزحية بمادة لزجة مرنة أثناء التلاعب.
في مراجعة منهجية (21 حالة، 35 عينًا)، كان استحلاب العدسة هو الجراحة الأكثر شيوعًا، وتحسنت حدة البصر بشكل ملحوظ بعد الجراحة. تم الإبلاغ عن مضاعفات مثل التهاب الغرفة الأمامية، وذمة القرنية، وتجعد غشاء ديسيميه 4).
تأثير فتح الزاوية
Section titled “تأثير فتح الزاوية”تعمل جراحة الساد على تحسين انسداد الزاوية بشكل ملحوظ. في حالة امرأة تبلغ من العمر 76 عامًا، انخفض مؤشر ITC من 23.6% إلى 4.7% بعد جراحة الساد 5). يُعتقد أنه يجب التفكير في جراحة الساد المبكرة لمنع تطور تلف بطانة القرنية 5). حتى في حالة عدم وجود ساد، يمكن النظر في استخراج العدسة الشفافة للتحكم في انسداد الزاوية.
جراحة الترشيح وتحرير التصاقات الزاوية
Section titled “جراحة الترشيح وتحرير التصاقات الزاوية”- استئصال التربيق (trabeculectomy + ميتوميسين C): يُستخدم عندما يكون ضغط العين غير مسيطر عليه بالأدوية أو الليزر.
- تحلل التصاق الزاوية (goniosynechialysis): يُؤخذ في الاعتبار في حالات تشكل التصاقات الزاوية الأمامية (PAS).
- جراحة الجلوكوما طفيفة التوغل (MIGS): قد تكون خيارًا علاجيًا للحالات المصحوبة بالجلوكوما، ويُتوقع تراكم المزيد من الحالات في المستقبل.
إدارة اعتلال البطانة القرنية وزرع القرنية
Section titled “إدارة اعتلال البطانة القرنية وزرع القرنية”في حالات فشل البطانة القرنية، يتم إجراء عملية DSAEK (استئصال الغشاء الداخلي للقرنية وزرعه آليًا) أو DMEK5). وقد أُبلغ عن تحسن مؤشر ITC إلى 0% بعد إجراء DSAEK5).
المتابعة (الحالات الخفيفة وغير المصحوبة بالجلوكوما)
Section titled “المتابعة (الحالات الخفيفة وغير المصحوبة بالجلوكوما)”حتى الحالات الخفيفة غير المصحوبة بالجلوكوما تحتاج إلى متابعة منتظمة نظرًا لخطر الإصابة بالجلوكوما في المستقبل.
- قياس ضغط العين: كل 3-6 أشهر
- فحص زاوية العين (gonioscopy): كل 6-12 شهرًا
- فحص المجال البصري: كل 6-12 شهرًا (بشكل أكثر تكرارًا في حالات الجلوكوما)
- قياس كثافة خلايا البطانة القرنية: مرة واحدة سنويًا تقريبًا
- توجيه وضعية الجسم: يُوصى برفع الرأس أثناء النوم لتقليل ملامسة الألياف الحرة للبطانة القرنية وفقًا لبعض التقارير
لا توجد جراحة لعلاج انفصال القزحية بحد ذاته. يتمثل العلاج الأساسي في إدارة الجلوكوما المصاحب. قد تُجرى جراحة إعتام عدسة العين بهدف تخفيف ضيق الحجرة الأمامية، ولكن نظرًا لضعف القزحية، يلزم إجراء الجراحة بحذر أكثر من المعتاد. في حالات تلف البطانة القرنية الشديد، قد يُختار زرع البطانة القرنية. من المهم تحديد خطة العلاج بعد استشارة كافية مع أخصائي.
9. المسار والتشخيص
Section titled “9. المسار والتشخيص”آلية تطور المرض
Section titled “آلية تطور المرض”- يضعف الالتصاق بين الطبقتين الأمامية والخلفية، ويتقدم الانفصال بفعل تيار الخلط المائي.
- تتحرر ألياف الكولاجين من الطبقة الأمامية المنفصلة إلى الخلط المائي.
- تصل الألياف المتحررة إلى زاوية الغرفة الأمامية وتترسب، مما يسد الشبكة التربيقية ميكانيكيًا → ارتفاع ضغط العين من النوع مفتوح الزاوية الثانوي.
- يؤدي انتفاخ جذر القزحية وتراكم الألياف إلى تكوين التصاقات أمامية محيطية للقزحية (PAS)، مما يتطور إلى زرق انسداد الزاوية الثانوي 2).
- النظرية السائدة هي أن ألياف حمة الطبقة الأمامية العائمة تنحني للأمام وتتلامس مع الشبكة التربيقية، مما يعيق تدفق الخلط المائي 6).
- كما تم اقتراح آلية تتدلى فيها الظهارة الصبغية الخلفية على المحفظة الأمامية للعدسة، مما يحرض انسداد حدقي.
آلية تلف البطانة القرنية
Section titled “آلية تلف البطانة القرنية”تتلامس ألياف القزحية العائمة مع البطانة القرنية مباشرة، مما يسبب تهيجًا ميكانيكيًا يؤدي إلى وذمة قرنية موضعية وانخفاض في عدد الخلايا البطانية 1)3). مع التقدم، يحدث تعويض بطاني قرني (اعتلال القرنية الفقاعي).
في 3 مرضى مصابين بالتهاب الجلد التأتبي، كان إجمالي البروتين في الخلط المائي مرتفعًا بشكل ملحوظ (0.80 و0.95 و1.40 ملغم/مل، بينما القيمة الطبيعية 0.25-0.40 ملغم/مل)، مما يشير إلى أن تسرب البروتين من موقع انفصال القزحية يساهم في الفشل المبكر للطعم القرني 3).
التشخيص والتوقعات المستقبلية
Section titled “التشخيص والتوقعات المستقبلية”- نظرًا لندرة المرض، لا توجد تقريبًا تجارب سريرية عشوائية كبيرة أو دراسات أترابية، وتعتمد المعرفة بشكل أساسي على تقارير الحالات ومجموعات الحالات الصغيرة.
- في الحالات المصحوبة بالزرق، يعتمد تشخيص المجال البصري على التحكم في ضغط العين. الاكتشاف والعلاج المبكران هما مفتاح الحفاظ على الوظيفة البصرية.
- في الحالات المتقدمة من تلف البطانة القرنية، يلزم إجراء زرع بطانة قرنية، ويكون التشخيص سيئًا للغاية في المرضى المصابين بالتهاب الجلد التأتبي 3).
- مؤشر ITC في التصوير المقطعي التوافقي البصري للجزء الأمامي هو مؤشر جديد يحدد مدى تلامس القزحية مع الشبكة التربيقية، ويمكنه تتبع التغيرات قبل وبعد جراحة الساد أو DSAEK بشكل موضوعي 5). من المتوقع أن يكون مفيدًا كمؤشر لتوقيت الجراحة في المستقبل.
- المراجعة المنهجية نظمت المخاطر والتدابير أثناء جراحة الساد 4). من المهم اختيار التقنيات المناسبة حسب الحالة، مثل معالجة الألياف العائمة باستخدام الميكروكاوتري، طريقة حاجز OVD، واستخدام أجهزة الحدقة.
- يتم إعادة تقييم دور إعادة بناء العدسة في الجلوكوما ذات الزاوية المغلقة، ويأمل في تراكم الأدلة حول فعالية التدخل الجراحي المبكر بهدف تخفيف ضيق الغرفة الأمامية حتى في حالات انشقاق القزحية المصاحبة.
10. المراجع
Section titled “10. المراجع”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
