
虹膜劈裂症(Iridoschisis)
1. 什么是虹膜劈裂症?
Section titled “1. 什么是虹膜劈裂症?”虹膜劈裂症(iridoschisis)是一种罕见的变性疾病,虹膜实质分离为前叶和后叶,前叶的实质纤维崩解成细丝状,其游离端漂浮在房水中。名称来源于希腊语 iris(虹膜)和 schisis(分离)。
1922年Schmitt报告了首例病例1),1945年Loewenstein和Foster将其命名为“iridoschisis”。对双眼虹膜劈裂症的组织学研究揭示了前叶实质和后叶实质之间的深裂隙1)。此后,病例报告和小规模病例系列研究不断积累。
该疾病呈慢性进行性病程,但许多病例无症状,在体检或检查其他疾病时偶然发现。常双眼发病,但进展程度可能存在左右差异。
2. 流行病学
Section titled “2. 流行病学”- 患病率: 文献中报告了100多例,但该病非常罕见,确切患病率未知。
- 发病年龄: 好发于50~80岁的老年人。一项系统综述报告平均年龄为66.95±17.39岁4)。
- 性别差异: 系统综述显示女性略多4)。年龄分布差异是与进行性虹膜萎缩(ICE综合征)鉴别的重要点之一。
- 眼部特征: 多见于浅前房、短眼轴长、远视眼1)。
- 青光眼合并: 常合并闭角型青光眼2)。文献中频率不一。
- 白内障合并: 与同龄队列相比,合并率更高4)。
- 双眼性: 常双眼发病,但进展程度可能不对称。
- 好发部位: 好发于虹膜下方(鼻下至颞下象限)6)。
遗传性基本未被证实。年龄相关的虹膜组织变性被认为是主要原因。极少数常染色体显性遗传的家系报告存在,但日常诊疗中绝大多数为散发病例,目前缺乏将其作为遗传病向患者解释的依据。
3. 病理生理(虹膜实质的分离和纤维束化)
Section titled “3. 病理生理(虹膜实质的分离和纤维束化)”虹膜的解剖与年龄相关变化
Section titled “虹膜的解剖与年龄相关变化”虹膜基质在解剖上由前叶(前界层+虹膜间质前部:黑色素细胞、成纤维细胞、胶原、血管)和后叶(虹膜间质后部+瞳孔开大肌+两层虹膜色素上皮)组成。随着年龄增长,虹膜基质内的微血管发生退行性改变,导致缺血和萎缩逐渐进展。
电子显微镜下可见受累区域的胶原纤维显著减少和基质变薄,但血管和神经保持正常外观1)。这些变化导致前叶和后叶之间的层间黏附减弱。虹膜荧光血管造影显示分离区域的血管灌注得以保留,单纯缺血作为病因的可能性较低。这一点是与原发性虹膜萎缩症(ICE综合征的一种类型)的重要鉴别点。
从分离到纤维束化的进展
Section titled “从分离到纤维束化的进展”- 前叶和后叶之间的层间黏附减弱,由于房水对流(使虹膜平面前后摆动的力)导致分离进展。
- 一个主要的理论是,与年龄相关的虹膜血管硬化在散瞳和缩瞳时诱发剪切作用,导致基质分离。
- 分离的前叶胶原纤维松散并游离到房水中,呈现特征性的“碎麦片”样表现1)。
- 后部色素上皮层通常完整6)。
虹膜劈裂症的病因无法用单一理论解释1)。
- 年龄相关变化:虹膜血管硬化及剪切作用的理论较为有力。
- 外伤/机械刺激:有病例报告一名患者持续使用颈部按摩器作用于眼球,导致双眼虹膜劈裂症和晶状体部分脱位1)。反复的机械摩擦可引起虹膜基质分离。
- 特应性皮炎:慢性揉眼可能造成机械性外伤,导致虹膜劈裂症3)。
- 高褶虹膜形态:有报告虹膜劈裂症与高褶虹膜并存,提示病因与先天性解剖异常相关,而非年龄因素。
- 其他:有梅毒性角膜实质炎、长期使用缩瞳药、家族病例(极为罕见)的报告。
4. 相关疾病
Section titled “4. 相关疾病”闭角型青光眼
Section titled “闭角型青光眼”浅前房、短眼轴、远视眼等解剖特征是虹膜劈裂症和闭角型青光眼的共同危险因素。虹膜与晶状体接触面积大,容易发生瞳孔阻滞(瞳孔缘房水通过阻力增加)的眼球结构是基础。此外,虹膜前叶的游离纤维积聚在房角,加速阻塞,两者协同导致眼压升高2)。
剥脱综合征(PEX)
Section titled “剥脱综合征(PEX)”该病是老年人继发性青光眼的鉴别诊断之一,表现为晶状体前囊和瞳孔缘白色沉积物。与虹膜劈裂症的区别在于没有虹膜纤维游离。
外伤与机械刺激
Section titled “外伤与机械刺激”颈部按摩器反复作用于眼球,或特应性皮炎引起的慢性揉眼可能与虹膜劈裂症的发生有关1)3)。合并特应性皮炎的病例角膜移植预后极差3)。
角膜内皮障碍与角膜移植适应症
Section titled “角膜内皮障碍与角膜移植适应症”漂浮的虹膜纤维机械性损伤角膜内皮,进展可导致角膜内皮失代偿(大疱性角膜病变)。适用于DSAEK或DMEK5)。
5. 临床表现
Section titled “5. 临床表现”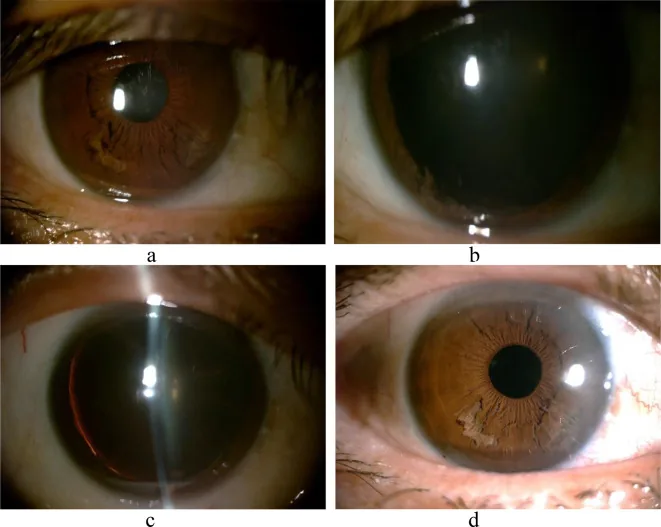
虹膜劈裂症本身的主观症状通常不明显。症状取决于并发症(青光眼、角膜内皮损伤)的进展程度。
- 多无症状:常在裂隙灯检查时偶然发现。
- 头痛/眼痛:合并青光眼时可能出现间歇性头痛或眼痛。
- 视力下降:由合并的青光眼导致的视野缺损或白内障进展引起。
- 视物模糊:角膜内皮损伤进展导致角膜水肿时出现。
- 急性闭角型青光眼发作时:剧烈眼痛、头痛、恶心、视力急剧下降。需紧急处理。
- 飞蚊症:偶有游离的虹膜纤维在前房内漂浮时被察觉(罕见)。
- 主要好发于下方虹膜(鼻下至颞下象限),进展病例可累及全周1)6)。
- 裂隙灯显微镜下呈现独特的“白色碎线”或“流苏状”纤维漂浮在前房内。
- 虹膜后叶在透照下显示变薄,但瞳孔括约肌通常保留1)。
- 后部色素上皮层通常完整6)。
- 游离纤维可能接触角膜内皮,引起机械性刺激导致角膜内皮损伤3)。
- 纤维沉积于房角 → 有机械性阻塞小梁网的风险 2)。
- 常伴有浅前房、短眼轴和远视眼的表现。
- 前房内的游离纤维可能随体位变化(站立或躺下)而移动,在裂隙灯检查时可观察到。
虹膜劈裂症本身很少引起疼痛或视力下降。但约三分之二的病例合并青光眼,可能出现头痛、眼痛、视力下降等症状。此外,漂浮的虹膜纤维可能损伤角膜内皮,导致角膜水肿引起的视物模糊。定期眼科检查很重要。
虹膜劈裂症的诊断主要基于裂隙灯显微镜的临床检查。尚未建立独立的标准化诊断标准,确认特征性裂隙灯所见是确诊所必需的。
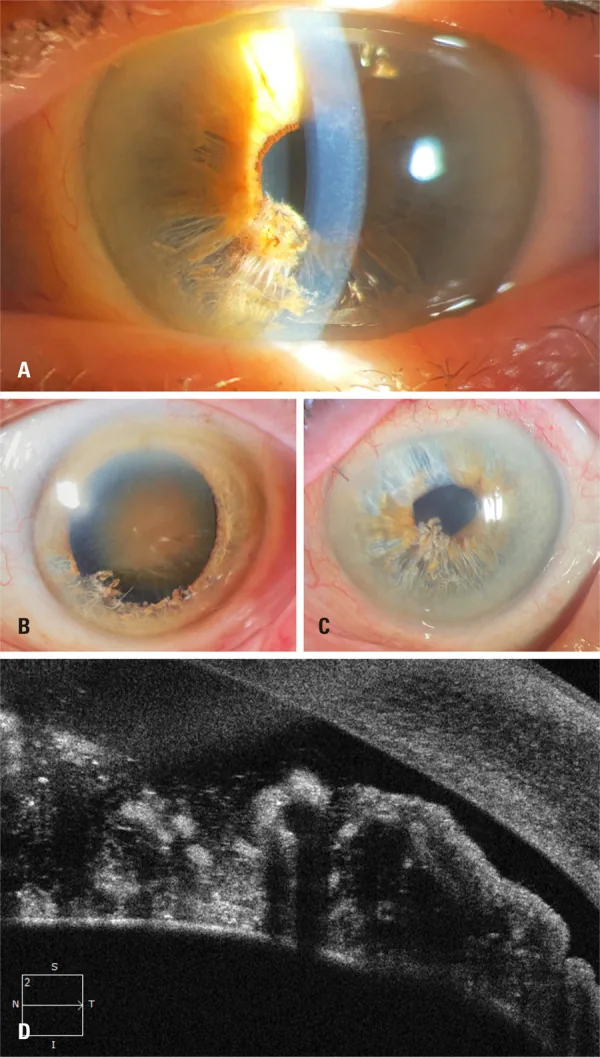
裂隙灯显微镜检查
Section titled “裂隙灯显微镜检查”在下部虹膜观察到“碎麦片”样萎缩纤维和前房内漂浮纤维 1)6)。这是诊断的第一步。评估分离范围(象限数)和前房内纤维量。白色丝状纤维在前房内漂浮是确诊的主要所见。
详细评估房角关闭的有无、周边虹膜前粘连(PAS)的范围、房角纤维沉积和小梁网的状态。建议所有病例进行。
眼前节OCT(AS-OCT)
Section titled “眼前节OCT(AS-OCT)”详细显示虹膜基质双层分离、漂浮纤维和后部色素上皮的状态 1)5)6)。观察到前界层断裂、虫蚀样基质分离和前房内游离纤维的阴影。即使在角膜水肿导致房角镜检查困难的病例中,也可进行房角评估 5)。
ITC(虹膜小梁接触)指数是定量评估周边虹膜与小梁网接触范围的指标。一名76岁女性双眼虹膜分离患者,白内障术后ITC指数从23.6%改善至4.7%,DSAEK后降至0% 5)。
超声生物显微镜(UBM)
Section titled “超声生物显微镜(UBM)”可显示虹膜内部回声亮度的分离像、睫状体前移以及悬韧带分离 1)。对于评估高褶虹膜、睫状体前旋等闭角机制有用。
- 眼压测量:所有病例均进行。筛查青光眼。由于日间波动可能较大,建议在多个时间段测量。
- 角膜内皮镜:定量评估角膜内皮细胞密度(ECD)。判断游离虹膜接触导致的内皮损伤程度及随时间的变化。
- 视野检查(Humphrey 30-2等):合并青光眼的病例必须定期进行视野评估。即使未合并青光眼,也建议初次测量作为基线。
- 眼轴长度测量(A超/IOLMaster):确认短眼轴和远视。有助于定量评估闭角倾向。
7. 诊断与鉴别诊断
Section titled “7. 诊断与鉴别诊断”| 疾病 | 年龄/性别 | 单眼/双眼 | 主要表现 | 鉴别要点 |
|---|---|---|---|---|
| 虹膜劈裂症 | 50~80岁,女性略多见 | 双眼性 | 虹膜前层纤维分离、游离 | 房角所见、后部色素上皮保留 |
| ICE综合征(进行性虹膜萎缩) | 30~40岁,女性多见 | 单眼性 | 角膜内皮异常、虹膜萎缩、瞳孔偏位 | 镜面显微镜下可见异型细胞 |
| Axenfeld-Rieger综合征 | 出生时 | 双眼性 | 虹膜萎缩、后部胚胎环 | 先天性、房角异常 |
| 剥脱综合征(PEX) | 老年人 | 单眼/双眼 | 晶状体前囊和瞳孔缘白色沉积物 | 无游离虹膜纤维 |
| 外伤性虹膜损伤 | 所有年龄段 | 单眼性 | 局灶性虹膜撕裂和瞳孔变形 | 外伤史、不对称 |
在与ICE综合征的鉴别中,虹膜劈裂症多见于老年人,多为双眼性,可通过房角检查进行鉴别,这一点很重要。ICE综合征的特征是角膜内皮异型细胞,角膜内皮镜有助于鉴别。
通过裂隙灯显微镜确认虹膜下方的萎缩纤维和前房内的漂浮纤维进行临床诊断。眼前节OCT可以详细显示虹膜实质的双层分离,UBM可以评估睫状体和悬韧带。与ICE综合征和Axenfeld-Rieger综合征的鉴别很重要,可根据发病年龄、侧别和虹膜变化模式进行区分。
该疾病本身没有根治性治疗。并发症(青光眼、角膜内皮损伤)的管理是治疗的主体。治疗方案根据青光眼的有无、眼压水平、视野损伤程度和角膜内皮损伤程度决定。
合并青光眼病例的药物疗法
Section titled “合并青光眼病例的药物疗法”约三分之二的病例合并青光眼,因此建议对所有患者进行基线青光眼检查(视野检查、OCT、房角镜检查、眼压测量)。许多伴有眼压升高的病例对药物治疗有反应。
| 药物分类 | 代表药物 | 用法 |
|---|---|---|
| 前列腺素类似物(一线) | 拉坦前列素0.005%滴眼液 | 每日一次,睡前 |
| 曲伏前列素0.004%滴眼液 | 每日一次,睡前 | |
| β受体阻滞剂(二线) | 噻吗洛尔0.5%滴眼液 | 每日两次 |
| 卡替洛尔2%缓释滴眼液 | 每日一次 | |
| 碳酸酐酶抑制剂 | 多佐胺1%滴眼液 | 每日3次 |
| 布林佐胺1%滴眼液 | 每日2次 | |
| α2受体激动剂 | 溴莫尼定0.1%滴眼液 | 每日2次 |
| 复方制剂 | 拉坦前列素/噻吗洛尔复方滴眼液 | 每日1次 |
| 急性发作时 | D-甘露醇250mL(1.0~1.5g/kg)静脉滴注 + 乙酰唑胺250~500mg静脉注射 + 毛果芸香碱2%滴眼液频繁滴眼 | — |
急性闭角型青光眼发作时,最优先的是迅速降低眼压,应在住院管理下进行紧急治疗。对于发作眼,在眼压下降后施行激光虹膜切开术。
- 激光虹膜切开术(LPI):用于解除房角关闭。由于虹膜组织脆弱,需注意照射时的反应2)。LPI后仍有因游离纤维积聚导致再关闭的风险,需定期进行术后房角评估。
- 若LPI技术上困难或效果不佳,应考虑手术治疗(晶状体重建术)。
合并虹膜劈裂症的白内障手术在以下方面难度较高4):
- 瞳孔散大不良:因虹膜萎缩和瞳孔括约肌损伤,散瞳常不充分。建议使用瞳孔装置(如虹膜拉钩)1)4)。
- 游离纤维吸引风险:超声乳化探头可能吸引游离纤维。已有使用粘弹剂形成屏障或使用玻璃体切割器预先切除纤维的报道4)。
- 使用虹膜拉钩时虹膜撕裂风险高。
- 采用低灌注、低吸引设置,以最小化眼内压波动。
- 操作时用粘弹剂保护虹膜。
一项系统综述(21例35眼)显示,超声乳化术是最常施行的手术,术后视力显著改善。并发症包括前房炎症、角膜水肿和Descemet膜皱褶4)。
房角开放效果
Section titled “房角开放效果”白内障手术可显著改善房角关闭。一例76岁女性患者,白内障手术后ITC指数从23.6%降至4.7%5)。为预防角膜内皮损伤进展,应考虑早期白内障手术5)。即使未合并白内障,有时也可考虑透明晶状体摘除以控制房角关闭。
滤过手术和房角粘连分离术
Section titled “滤过手术和房角粘连分离术”- 小梁切除术联合丝裂霉素C:适用于药物和激光治疗眼压控制不佳的情况。
- 房角粘连分离术(goniosynechialysis):对于形成PAS的病例可考虑。
- MIGS(微创青光眼手术):能否成为合并青光眼病例的治疗选择,期待未来病例的积累。
角膜内皮障碍管理与角膜移植
Section titled “角膜内皮障碍管理与角膜移植”当合并角膜内皮失代偿时,进行DSAEK(角膜内皮移植术)或DMEK 5)。有报告称DSAEK后ITC指数改善至0% 5)。
随访观察(轻症、未合并青光眼病例)
Section titled “随访观察(轻症、未合并青光眼病例)”即使未合并青光眼的轻症病例,由于未来有发生青光眼的风险,也需要定期随访。
- 眼压测量:每3~6个月
- 房角镜检查:每6~12个月
- 视野检查:每6~12个月(合并青光眼病例更频繁)
- 角膜内皮细胞密度测量:每年1次左右
- 体位指导:有报告建议睡眠时抬高头部,以减少游离纤维接触角膜内皮。
没有治疗虹膜劈裂症本身的手术。治疗主体是管理合并的青光眼。白内障手术有时为了消除浅前房而进行,但由于虹膜脆弱,需要比通常更谨慎的手术操作。当角膜内皮障碍严重进展时,有时会选择角膜内皮移植。无论哪种情况,都应在与专科医生充分商谈后决定治疗方案。
9. 病程与预后
Section titled “9. 病程与预后”病情进展机制
Section titled “病情进展机制”- 前叶和后叶之间的层间黏附变弱,由于房水对流,分离进展。
- 分离的前叶胶原纤维游离到房水中。
- 游离纤维到达并沉积在房角,机械性阻塞小梁网,导致继发性开角型青光眼,眼压升高。
- 虹膜根部膨隆和纤维积聚导致周边虹膜前粘连(PAS),进展为继发性闭角型青光眼2)。
- 一种主流理论认为,漂浮的前叶基质纤维向前弯曲,与小梁网接触,阻碍房水流出6)。
- 也有机制提出,后部色素上皮下垂到晶状体前囊上,诱发瞳孔阻滞。
角膜内皮损伤机制
Section titled “角膜内皮损伤机制”漂浮的虹膜纤维直接接触角膜内皮,机械刺激导致局部角膜水肿和内皮细胞减少1)3)。进展会导致角膜内皮失代偿(大疱性角膜病变)。
在3例特应性皮炎患者中,房水总蛋白分别显著升高至0.80、0.95和1.40 mg/mL(正常值0.25–0.40 mg/mL),提示虹膜分离部位的蛋白渗漏与角膜移植片早期失败有关3)。
- 由于该病罕见,大规模随机对照试验或队列研究几乎不存在,文献主要为病例报告和小规模病例系列。
- 合并青光眼的病例,视野预后取决于眼压控制情况。早期发现和治疗是维持视功能的关键。
- 角膜内皮损伤进展的病例需要角膜内皮移植,合并特应性皮炎的患者预后极差3)。
- 前段OCT测量的ITC指数是一种量化虹膜与小梁网接触范围的新指标,可以客观追踪白内障手术或DSAEK前后的变化5)。未来有望作为判断手术时机的指标。
- 系统综述整理了白内障手术时的风险和对策4)。根据病例选择适当的技术很重要,例如使用微烧灼器处理漂浮纤维、OVD屏障法以及使用瞳孔装置。
- 晶状体重建术在闭角型青光眼中的作用正在被重新评估,即使在合并虹膜劈裂症的病例中,也期望积累关于早期手术干预以解除浅前房有效性的证据。
10. 参考文献
Section titled “10. 参考文献”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
