
جداشدگی عنبیه (Iridoschisis)
1. ایریدوشیزیس چیست؟
Section titled “1. ایریدوشیزیس چیست؟”ایریشیز (iridoschisis) یک بیماری نادر دژنراتیو است که در آن استرومای عنبیه به لایههای قدامی و خلفی جدا میشود و فیبرهای استرومای لایه قدامی تخریب شده و به صورت رشتههای نازک در میآیند که انتهای آزاد آنها در زلالیه شناور میشود. نام این بیماری از واژههای یونانی iris (عنبیه) و schisis (جدایی) گرفته شده است.
در سال 1922، اشمیت اولین مورد این بیماری را گزارش کرد1) و در سال 1945، لوونشتاین و فاستر آن را «iridoschisis» نامیدند. مطالعات بافتشناسی بر روی iridoschisis دوطرفه، شکاف عمیق بین استرومای لایه قدامی و خلفی را نشان داد1). از آن زمان، گزارشهای موردی و مجموعههای کوچک موارد به تدریج منتشر شده است.
این بیماری سیر مزمن و پیشرونده دارد، اما در بسیاری از موارد بدون علامت بوده و در معاینات معمول یا بررسی بیماریهای دیگر کشف میشود. اغلب به صورت دوطرفه بروز میکند، اما ممکن است عدم تقارن در پیشرفت بین دو چشم دیده شود.
2. همهگیرشناسی
Section titled “2. همهگیرشناسی”- شیوع: بیش از 100 مورد در متون گزارش شده است، اما این بیماری بسیار نادر است و شیوع دقیق آن مشخص نیست.
- سن شروع: بیشتر در افراد مسن 50 تا 80 سال دیده میشود. در یک مرور سیستماتیک، میانگین سنی 66.95 ± 17.39 سال گزارش شده است4).
- تفاوت جنسیتی: در مرور سیستماتیک، شیوع در زنان کمی بیشتر است4). تفاوت در توزیع سنی یکی از نکات مهم در افتراق از آتروفی پیشرونده عنبیه (سندرم ICE) است.
- ویژگیهای چشمی: در چشمهای با اتاق قدامی کم عمق، طول محوری کوتاه و دوربینی شایعتر است1).
- همراهی با گلوکوم: اغلب با گلوکوم زاویه بسته همراهی دارد2). فراوانی آن در منابع مختلف متفاوت است.
- همراهی با آب مروارید: در مقایسه با همسالان، میزان همراهی با آب مروارید بالاتر است4).
- دو طرفه بودن: اغلب دوطرفه است، اما ممکن است عدم تقارن در پیشرفت دیده شود.
- محل شایع: ناحیه تحتانی عنبیه (ربع تحتانی-بینی تا تحتانی-گیجگاهی) شایعتر است6).
به طور کلی وراثت تأیید نشده است. علت اصلی تخریب وابسته به سن بافت عنبیه در نظر گرفته میشود. گزارشهای بسیار نادری از وراثت اتوزومال غالب در خانوادهها وجود دارد، اما در عمل بالینی، اکثر موارد پراکنده هستند و در حال حاضر شواهد کافی برای توضیح آن به عنوان یک بیماری ارثی به بیماران وجود ندارد.
3. پاتوفیزیولوژی (جدایی استرومای عنبیه و تبدیل به رشته)
Section titled “3. پاتوفیزیولوژی (جدایی استرومای عنبیه و تبدیل به رشته)”آناتومی عنبیه و تغییرات مرتبط با افزایش سن
Section titled “آناتومی عنبیه و تغییرات مرتبط با افزایش سن”استرومای عنبیه از نظر آناتومیکی از لایه قدامی (لایه مرزی قدامی + بخش قدامی استرومای عنبیه: ملانوسیتها، فیبروبلاستها، کلاژن، عروق) و لایه خلفی (بخش خلفی استرومای عنبیه + عضله گشادکننده + دو لایه اپیتلیوم رنگدانهدار عنبیه) تشکیل شده است. با افزایش سن، عروق کوچک درون استرومای عنبیه دچار تغییرات دژنراتیو شده و ایسکمی و آتروفی پیشرفت میکند.
در میکروسکوپ الکترونی، کاهش قابل توجه فیبرهای کلاژن در ناحیه مبتلا و نازک شدن استروما مشاهده میشود، اما عروق و اعصاب ظاهر طبیعی خود را حفظ میکنند1). این تغییرات منجر به ضعیف شدن چسبندگی بین لایهای لایه قدامی و خلفی میشود. در آنژیوگرافی فلورسین عنبیه، پرفیوژن عروقی در ناحیه جداشده حفظ میشود و احتمال اینکه ایسکمی به تنهایی عامل بیماریزا باشد کم است. این نکته یک نقطه تمایز مهم با آتروفی اساسی عنبیه (نوعی از سندرم ICE) است.
پیشرفت از جداشدگی به فیبروز
Section titled “پیشرفت از جداشدگی به فیبروز”- چسبندگی بین لایهای لایه قدامی و خلفی ضعیف شده و با جریان همرفتی زلالیه (نیرویی که سطح عنبیه را به جلو و عقب میلرزاند) جداشدگی پیشرفت میکند.
- نظریه غالب این است که سختشدن عروق عنبیه مرتبط با افزایش سن، نیروی برشی را در هنگام گشاد و تنگ شدن مردمک القا کرده و منجر به جداشدگی استروما میشود.
- فیبرهای کلاژن لایه قدامی جدا شده شل شده و در زلالیه آزاد میشوند و نمای مشخصه «شبیه گندم خردشده» را ایجاد میکنند1).
- لایه اپیتلیوم رنگدانهدار خلفی معمولاً سالم است6).
فرضیههای علتشناسی
Section titled “فرضیههای علتشناسی”علت شناسی iridoschisis را نمیتوان با یک نظریه واحد توضیح داد1).
- تغییرات مرتبط با افزایش سن: نظریه سختشدن عروق عنبیه و نیروی برشی غالب است.
- تروما و تحریک مکانیکی: در مواردی که بیمار به طور مداوم از دستگاه ماساژ گردن روی چشم استفاده میکرده، iridoschisis دوطرفه و سابلوکساسیون عدسی گزارش شده است1). اصطکاک مکانیکی مکرر میتواند باعث جداشدگی استرومای عنبیه شود.
- درماتیت آتوپیک: احتمال داده شده است که تروماهای مکانیکی ناشی از مالش مزمن چشم میتواند علت iridoschisis باشد3).
- شکل عنبیه فلات: گزارشهایی از همراهی iridoschisis و عنبیه فلات وجود دارد که نشاندهنده علت مرتبط با ناهنجاری آناتومیک مادرزادی به جای افزایش سن است.
- سایر موارد: کراتیت بینابینی سیفلیسی، استفاده طولانی مدت از داروهای میوتیک، و موارد خانوادگی (بسیار نادر) گزارش شده است.
4. بیماریهای مرتبط
Section titled “4. بیماریهای مرتبط”گلوکوم زاویه بسته
Section titled “گلوکوم زاویه بسته”ویژگیهای آناتومیکی مانند اتاق قدامی کم عمق، طول محوری کوتاه چشم و دوربینی، عوامل خطر مشترک بین ایریدودیالیز و گلوکوم زاویه بسته هستند. تماس گسترده بین عنبیه و عدسی و ساختار چشمی که مستعد بلوک مردمکی (افزایش مقاومت در برابر عبور زلالیه در لبه مردمک) است، زمینه ساز این وضعیت میباشد. علاوه بر این، تجمع فیبرهای آزاد شده از لایه قدامی عنبیه در زاویه، انسداد را تسریع کرده و هر دو عامل به طور هم افزایی باعث افزایش فشار داخل چشم میشوند2).
سندرم لایهبرداری (PEX)
Section titled “سندرم لایهبرداری (PEX)”این بیماری باید به عنوان گلوکوم ثانویه در افراد مسن که با رسوبات سفید روی کپسول قدامی عدسی و لبه مردمک تظاهر میکند، در نظر گرفته شود. عدم وجود فیبرهای آزاد عنبیه آن را از ایریدودیالیز متمایز میکند.
تروما و تحریک مکانیکی
Section titled “تروما و تحریک مکانیکی”استفاده مکرر از دستگاه ماساژ گردن روی چشم و مالش مزمن چشم به دلیل درماتیت آتوپیک ممکن است با بروز ایریدودیالیز مرتبط باشد1)3). در موارد همراه با درماتیت آتوپیک، پیش آگهی پیوند قرنیه بسیار ضعیف است3).
اختلال اندوتلیوم قرنیه و بیماریهای قابل پیوند قرنیه
Section titled “اختلال اندوتلیوم قرنیه و بیماریهای قابل پیوند قرنیه”فیبرهای شناور عنبیه میتوانند به طور مکانیکی به اندوتلیوم قرنیه آسیب رسانده و در صورت پیشرفت، منجر به جبرانناپذیری اندوتلیوم (کراتوپاتی تاولی) شوند. این موارد کاندیدای DSAEK و DMEK هستند5).
5. تصویر بالینی
Section titled “5. تصویر بالینی”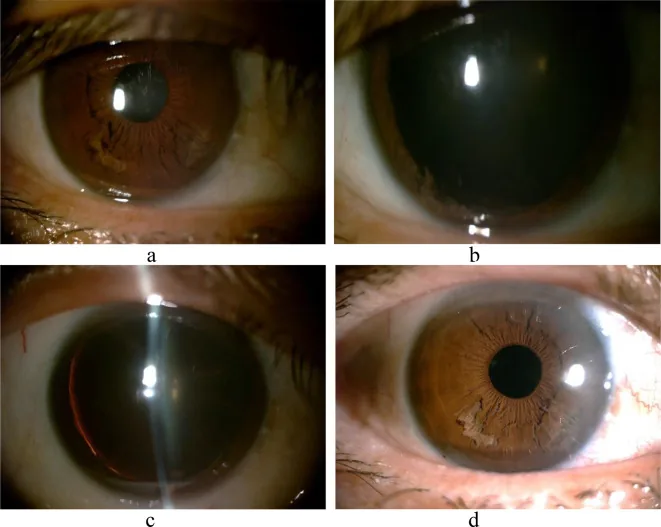
علائم ذهنی
Section titled “علائم ذهنی”علائم ناشی از خود iridodialysis اغلب اندک هستند. علائم به پیشرفت عوارض (گلوکوم، آسیب اندوتلیوم قرنیه) بستگی دارد.
- اغلب بدون علامت: اغلب به طور تصادفی در معاینه با لامپ شکاف کشف میشود.
- سردرد و درد چشم: در صورت همراهی با گلوکوم، ممکن است سردرد و درد چشم متناوب گزارش شود.
- کاهش بینایی: ناشی از نقص میدان بینایی به دلیل گلوکوم همراه یا پیشرفت آب مروارید.
- تاری دید: هنگامی که آسیب اندوتلیوم قرنیه پیشرفت کرده و ادم قرنیه ایجاد میشود، ظاهر میشود.
- در حمله حاد بسته شدن زاویه: درد شدید چشم، سردرد، تهوع و کاهش ناگهانی بینایی. نیاز به اقدام فوری دارد.
- مگسپرانی: گاهی اوقات (به ندرت) هنگام شناور شدن الیاف عنبیه آزاد شده در اتاق قدامی احساس میشود.
یافتههای بالینی
Section titled “یافتههای بالینی”- عمدتاً در عنبیه تحتانی (ربع تحتانی- بینی تا تحتانی- گیجگاهی) شایع است و در موارد پیشرفته ممکن است محیطی باشد 1)6).
- در میکروسکوپ لامپ شکاف، الیاف «نخهای سفید شل شده» یا «حاشیهدار» که در اتاق قدامی شناور هستند، یافته منحصر به فردی را نشان میدهد.
- لایه خلفی عنبیه با نور عبوری نازک شده تأیید میشود، اما اسفنکتر مردمک اغلب حفظ میشود 1).
- لایه اپیتلیوم رنگدانه خلفی معمولاً سالم است 6).
- الیاف آزاد شده با اندوتلیوم قرنیه تماس پیدا کرده و باعث آسیب اندوتلیوم قرنیه به دلیل تحریک مکانیکی میشوند 3).
- رسوب فیبر در زاویه → خطر انسداد مکانیکی شبکه ترابکولار وجود دارد2).
- اغلب با یافتههای چشم دوربین با اتاق قدامی کم عمق و محور کوتاه همراه است.
- فیبرهای آزاد در اتاق قدامی ممکن است با تغییر وضعیت بدن (ایستادن یا دراز کشیدن) حرکت کنند و در معاینه با لامپ شکاف مشاهده شوند.
خود ایریدوشیزیس معمولاً باعث درد یا کاهش بینایی نمیشود. با این حال، حدود دو سوم موارد با گلوکوم همراه هستند که ممکن است علائمی مانند سردرد، درد چشم و کاهش بینایی ایجاد کند. همچنین، اگر فیبرهای شناور عنبیه به اندوتلیوم قرنیه آسیب برسانند، ممکن است به دلیل ادم قرنیه، دید مهآلود ایجاد شود. معاینات منظم چشم پزشکی مهم است.
6. آزمایشها
Section titled “6. آزمایشها”تشخیص ایریدوشیزیس اساساً بر اساس معاینه بالینی با میکروسکوپ لامپ شکاف است. معیارهای تشخیصی استاندارد مستقلی وجود ندارد و تأیید یافتههای مشخص لامپ شکاف برای تشخیص قطعی ضروری است.
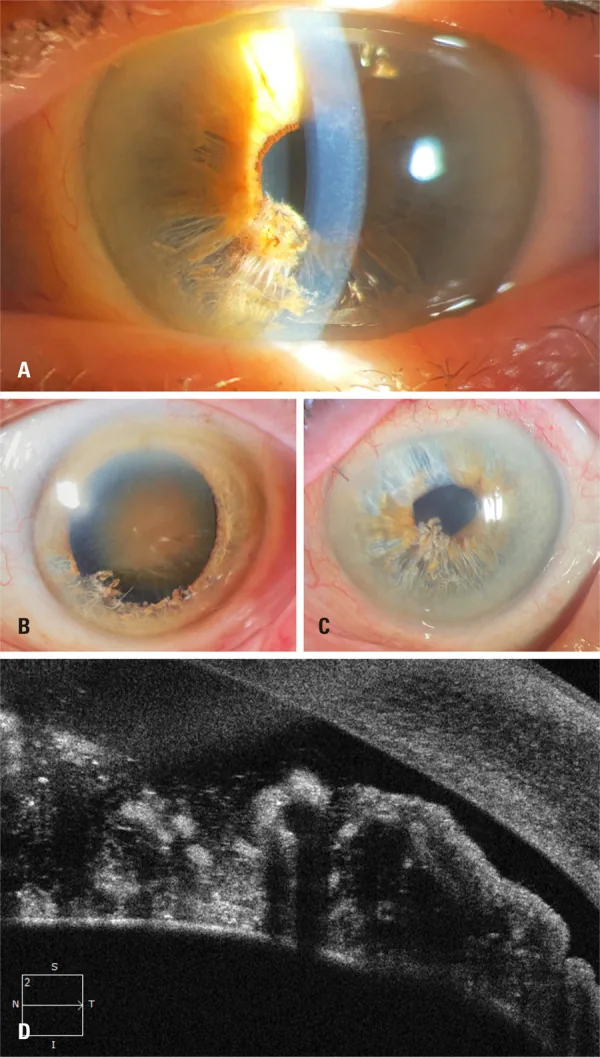
معاینه با میکروسکوپ لامپ شکاف
Section titled “معاینه با میکروسکوپ لامپ شکاف”در عنبیه تحتانی، فیبرهای آتروفیک شبیه “گندم خرد شده” و فیبرهای شناور در اتاق قدامی مشاهده میشود1)6). این اولین گام در تشخیص است. وسعت جداشدگی (تعداد ربعها) و مقدار فیبرهای داخل اتاق قدامی ارزیابی میشود. فیبرهای نخ مانند سفید که در اتاق قدامی شناور هستند، یافته اصلی برای تشخیص قطعی است.
گونیوسکوپی
Section titled “گونیوسکوپی”وجود زاویه بسته، وسعت چسبندگی قدامی محیطی عنبیه (PAS)، رسوب فیبر در زاویه و وضعیت شبکه ترابکولار به طور دقیق ارزیابی میشود. انجام این آزمایش در همه موارد توصیه میشود.
OCT بخش قدامی (AS-OCT)
Section titled “OCT بخش قدامی (AS-OCT)”جداشدگی دو لایه استرومای عنبیه، فیبرهای شناور و وضعیت اپیتلیوم رنگدانه خلفی به طور دقیق تصویربرداری میشود1)5)6). پارگی لایه مرزی قدامی، جداشدگی استروما به صورت moth-eaten (خوردگی توسط حشره) و سایه فیبرهای آزاد در اتاق قدامی مشاهده میشود. در مواردی که به دلیل ادم قرنیه گونیوسکوپی دشوار است، ارزیابی زاویه با این روش امکانپذیر است5).
شاخص ITC (iridotrabecular contact) یک معیار کمی برای ارزیابی میزان تماس بین عنبیه محیطی و شبکه ترابکولار است. در یک زن 76 ساله با جداشدگی عنبیه دوطرفه، شاخص ITC پس از جراحی آب مروارید از 23.6% به 4.7% بهبود یافت و پس از DSAEK به 0% رسید 5).
میکروسکوپ فراصوت زیستی (UBM)
Section titled “میکروسکوپ فراصوت زیستی (UBM)”جداشدگی اکوژنیسیته داخلی عنبیه، جابجایی قدامی جسم مژگانی و جداشدگی رباط معلق را نشان میدهد 1). برای ارزیابی مکانیسمهای زاویه بسته مانند عنبیه مسطح و چرخش قدامی جسم مژگانی مفید است.
سایر آزمایشها
Section titled “سایر آزمایشها”- اندازهگیری فشار داخل چشم: در همه موارد انجام میشود. غربالگری برای گلوکوم همراه. به دلیل احتمال نوسانات روزانه زیاد، اندازهگیری در چندین زمان از روز توصیه میشود.
- میکروسکوپ آینهای اندوتلیوم قرنیه: ارزیابی کمی تراکم سلولهای اندوتلیال قرنیه (ECD). برای تعیین میزان آسیب اندوتلیال ناشی از تماس با الیاف آزاد و تغییرات آن در طول زمان.
- تست میدان بینایی (مانند Humphrey 30-2): در موارد همراه با گلوکوم، ارزیابی دورهای میدان بینایی ضروری است. حتی در موارد بدون گلوکوم، اندازهگیری اولیه به عنوان مقدار پایه توصیه میشود.
- اندازهگیری طول محوری چشم (A-scan/IOL Master): تأیید محور کوتاه چشم و دوربینی. برای ارزیابی کمی استعداد زاویه بسته مفید است.
7. تشخیص و افتراق
Section titled “7. تشخیص و افتراق”تشخیص افتراقی
Section titled “تشخیص افتراقی”| بیماری | سن و جنسیت | یکطرفه/دوطرفه | یافتههای اصلی | نکات افتراقی |
|---|---|---|---|---|
| جداشدگی عنبیه | دهه ۵۰ تا ۸۰، کمی بیشتر در زنان | دوچشمی | جداشدگی و آزاد شدن الیاف لایه قدامی عنبیه | یافتههای زاویهای و حفظ اپیتلیوم رنگدانهدار خلفی |
| سندرم ICE (آتروفی پیشرونده عنبیه) | دهه ۳۰ تا ۴۰، بیشتر در زنان | یکچشمی | ناهنجاری اندوتلیوم قرنیه، آتروفی عنبیه، جابجایی مردمک | سلولهای غیرطبیعی در اسپکولار |
| سندرم آکسنفلد-ریگر | هنگام تولد | دوچشمی | آتروفی عنبیه و حلقه جنینی خلفی | مادرزادی و ناهنجاری زاویه |
| سندرم لایهبرداری (PEX) | سالمندان | یکطرفه/دوطرفه | رسوبات سفید روی کپسول قدامی عدسی و لبه مردمک | بدون آزاد شدن فیبرهای عنبیه |
| آسیب تروماتیک عنبیه | تمام سنین | یکطرفه | پارگی موضعی عنبیه و تغییر شکل مردمک | سابقه تروما، عدم تقارن |
در افتراق از سندرم ICE، نکته مهم این است که ایریدودیالیز (جداشدگی عنبیه) در سالمندان شایعتر است، اغلب دوطرفه است و با یافتههای زاویه قابل تشخیص است. در سندرم ICE، سلولهای اندوتلیال قرنیه غیرطبیعی مشخصه هستند و میکروسکوپ اسپکولار در افتراق کمککننده است.
تشخیص بالینی با مشاهده فیبرهای آتروفیک در بخش تحتانی عنبیه و فیبرهای شناور در اتاق قدامی با استفاده از میکروسکوپ اسلیت لمپ انجام میشود. OCT بخش قدامی میتواند جداشدگی دو لایه استرومای عنبیه را با جزئیات نشان دهد و UBM امکان ارزیابی جسم مژگانی و رباطهای آویزان را فراهم میکند. افتراق از سندرم ICE و سندرم آکسنفلد-ریگر مهم است که با سن شروع، یکطرفه یا دوطرفه بودن و الگوی تغییرات عنبیه تفکیک میشود.
8. درمان
Section titled “8. درمان”درمان قطعی برای خود بیماری وجود ندارد. مدیریت عوارض (گلوکوم و آسیب اندوتلیال قرنیه) اساس درمان است. برنامه درمانی بر اساس وجود گلوکوم، سطح فشار داخل چشم، میزان آسیب میدان بینایی و شدت آسیب اندوتلیال قرنیه تعیین میشود.
دارودرمانی در موارد همراه با گلوکوم
Section titled “دارودرمانی در موارد همراه با گلوکوم”از آنجایی که حدود دو سوم موارد با گلوکوم همراه هستند، انجام بررسی کامل گلوکوم (تست میدان بینایی، OCT، گونیوسکوپی، اندازهگیری فشار چشم) برای همه بیماران توصیه میشود. بسیاری از موارد همراه با افزایش فشار چشم به دارودرمانی پاسخ میدهند.
| دسته دارویی | داروی نماینده | روش مصرف |
|---|---|---|
| داروهای مرتبط با پروستاگلاندین (خط اول) | قطره چشمی لاتانوپروست 0.005% | یک بار در روز قبل از خواب |
| قطره چشمی تراووپروست 0.004% | یک بار در روز قبل از خواب | |
| مسدودکنندههای بتا (خط دوم) | قطره چشمی تیمولول 0.5% | دو بار در روز |
| قطره چشمی کارتئولول 2% با رهش پایدار | یک بار در روز | |
| مهارکنندههای کربنیک آنهیدراز | قطره چشمی دورزولامید 1% | 3 بار در روز |
| قطره چشمی برینزولامید 1% | 2 بار در روز | |
| آگونیستهای آلفا-2 | قطره چشمی بریمونیدین 0.1% | 2 بار در روز |
| ترکیبات | قطره چشمی ترکیبی لاتانوپروست/تیمولول | 1 بار در روز |
| در هنگام حمله حاد | انفوزیون وریدی 250 میلیلیتر D-مانیتول (1.0-1.5 گرم/کیلوگرم) + تزریق وریدی 250-500 میلیگرم استازولامید + قطره چشمی پیلوکارپین 2% به دفعات | — |
در هنگام حمله حاد زاویه بسته، اولویت اول کاهش سریع فشار داخل چشم است و درمان اورژانسی تحت بستری انجام میشود. پس از کاهش فشار داخل چشم، برای چشم مبتلا، ایریدوتومی لیزری انجام میشود.
لیزر درمانی
Section titled “لیزر درمانی”- ایریدوتومی با لیزر (LPI): برای باز کردن زاویه بسته انجام میشود. به دلیل شکنندگی بافت عنبیه، باید به واکنش هنگام تابش توجه کرد2). پس از LPI نیز خطر بسته شدن مجدد به دلیل تجمع الیاف آزاد وجود دارد، بنابراین ارزیابی دورهای زاویه پس از عمل ضروری است.
- در صورت دشواری فنی LPI یا ناکافی بودن اثر، درمان جراحی (جراحی بازسازی عدسی) در نظر گرفته میشود.
جراحی آب مروارید
Section titled “جراحی آب مروارید”جراحی آب مروارید در چشمهای مبتلا به جداشدگی عنبیه از جنبههای زیر دشوار است4).
- گشاد شدن ضعیف مردمک: به دلیل آتروفی عنبیه و آسیب اسفنکتر مردمک، گشاد شدن مردمک اغلب ناکافی است. استفاده از ابزارهای مردمک (مانند رترکتور عنبیه) توصیه میشود1)4).
- خطر آسپیراسیون الیاف شناور: خطر آسپیراسیون الیاف شناور توسط پروب فاکوامولسیفیکاسیون وجود دارد. روشهایی مانند ایجاد سد با مواد ویسکوالاستیک (OVD) یا برداشتن پیشگیرانه الیاف با کاتر ویتره گزارش شده است4).
- خطر پارگی عنبیه در هنگام استفاده از رترکتور عنبیه بالا است.
- تنظیمات پرفیوژن و آسپیراسیون پایین برای به حداقل رساندن نوسانات فشار داخل چشم.
- هنگام دستکاری، عنبیه را با مواد ویسکوالاستیک محافظت کنید.
در یک مرور سیستماتیک (21 مورد، 35 چشم)، فاکوامولسیفیکاسیون شایعترین جراحی انجام شده بود و پس از عمل، بینایی به طور معنیداری بهبود یافت. عوارض شامل التهاب اتاق قدامی، ادم قرنیه و چینهای غشای دسمه گزارش شد4).
اثر باز شدن زاویه
Section titled “اثر باز شدن زاویه”جراحی آب مروارید به طور معنیداری بسته شدن زاویه را بهبود میبخشد. در یک مورد از یک زن 76 ساله، شاخص ITC پس از جراحی آب مروارید از 23.6% به 4.7% کاهش یافت5). برای جلوگیری از پیشرفت آسیب اندوتلیوم قرنیه، جراحی زودهنگام آب مروارید باید در نظر گرفته شود5). حتی در صورت عدم وجود آب مروارید، گاهی برای کنترل بسته شدن زاویه، خارج کردن عدسی شفاف در نظر گرفته میشود.
جراحی فیلتراسیون و گونیوسینشیالیز
Section titled “جراحی فیلتراسیون و گونیوسینشیالیز”- ترابکولکتومی (ترابکولکتومی + میتومایسین C): در صورت کنترل نامناسب فشار چشم با دارو و لیزر، اندیکاسیون دارد.
- گونیوسینکیالیز (Goniosynechialysis): در موارد تشکیل PAS (چسبندگی محیطی عنبیه) در نظر گرفته میشود.
- MIGS (جراحی کم تهاجمی گلوکوم): ممکن است گزینه درمانی برای موارد همراه با گلوکوم باشد و انتظار میرود موارد بیشتری در آینده جمعآوری شود.
مدیریت آسیب اندوتلیال قرنیه و پیوند قرنیه
Section titled “مدیریت آسیب اندوتلیال قرنیه و پیوند قرنیه”در صورت نارسایی اندوتلیال قرنیه، DSAEK (پیوند خودکار اندوتلیال قرنیه با جداسازی غشای دسمه) یا DMEK انجام میشود5). گزارش شده است که پس از DSAEK، شاخص ITC به 0% بهبود یافته است5).
پیگیری (موارد خفیف بدون گلوکوم)
Section titled “پیگیری (موارد خفیف بدون گلوکوم)”حتی در موارد خفیف بدون گلوکوم، به دلیل خطر ابتلا به گلوکوم در آینده، پیگیری منظم ضروری است.
- اندازهگیری فشار چشم: هر ۳ تا ۶ ماه
- گونیوسکوپی: هر ۶ تا ۱۲ ماه
- تست میدان بینایی: هر ۶ تا ۱۲ ماه (در موارد همراه با گلوکوم بیشتر)
- اندازهگیری تراکم سلولهای اندوتلیال قرنیه: حدود سالی یک بار
- توصیه وضعیتی: برای کاهش تماس الیاف آزاد با اندوتلیوم قرنیه، بالا نگه داشتن سر هنگام خواب توصیه میشود.
جراحی برای درمان خود ایریدودیالیز وجود ندارد. مدیریت گلوکوم همراه، اصلیترین درمان است. جراحی آب مروارید ممکن است برای رفع اتاق قدامی کم عمق انجام شود، اما به دلیل شکنندگی عنبیه، نیاز به احتیاط بیشتری دارد. در صورت پیشرفت شدید آسیب اندوتلیال، پیوند اندوتلیال قرنیه ممکن است انتخاب شود. در هر صورت، تصمیمگیری در مورد درمان پس از مشورت کامل با متخصص ضروری است.
9. سیر و پیشآگهی
Section titled “9. سیر و پیشآگهی”مکانیسم پیشرفت بیماری
Section titled “مکانیسم پیشرفت بیماری”- چسبندگی بین لایههای قدامی و خلفی ضعیف شده و با جریان زلالیه جدایی پیشرفت میکند.
- الیاف کلاژن لایه قدامی جدا شده در زلالیه آزاد میشوند.
- الیاف آزاد شده به زاویه میرسند و رسوب میکنند و ترابکول را به صورت مکانیکی مسدود میکنند که منجر به افزایش فشار داخل چشم از نوع زاویه باز ثانویه میشود.
- برآمدگی ریشه عنبیه و تجمع الیاف باعث ایجاد چسبندگی قدامی محیطی عنبیه (PAS) میشود که به گلوکوم زاویه بسته ثانویه پیشرفت میکند2).
- نظریه غالب این است که الیاف پارانشیم لایه قدامی شناور به سمت جلو خم شده و با ترابکول تماس پیدا کرده و خروج زلالیه را مختل میکند6).
- همچنین مکانیسمی مطرح شده است که در آن اپیتلیوم رنگدانهدار خلفی روی کپسول قدامی عدسی آویزان شده و بلوک مردمکی را القا میکند.
مکانیسم آسیب اندوتلیوم قرنیه
Section titled “مکانیسم آسیب اندوتلیوم قرنیه”الیاف عنبیه شناور با اندوتلیوم قرنیه تماس مستقیم پیدا کرده و با تحریک مکانیکی باعث ادم موضعی قرنیه و کاهش سلولهای اندوتلیال میشوند1)3). با پیشرفت، به جبرانناپذیری اندوتلیوم قرنیه (کراتوپاتی تاولی) منجر میشود.
در 3 بیمار مبتلا به درماتیت آتوپیک، پروتئین کل زلالیه به ترتیب 0.80، 0.95 و 1.40 میلیگرم در میلیلیتر (مقادیر طبیعی 0.25 تا 0.40 میلیگرم در میلیلیتر) افزایش یافته بود که نشان میدهد نشت پروتئین از محل جدایی عنبیه در نارسایی زودهنگام پیوند قرنیه نقش دارد3).
پیشآگهی و چشمانداز
Section titled “پیشآگهی و چشمانداز”- به دلیل نادر بودن بیماری، کارآزماییهای تصادفی کنترلشده بزرگ و مطالعات کوهورت تقریباً وجود ندارد و عمدتاً گزارش موارد و مجموعه موارد کوچک است.
- در موارد همراه با گلوکوم، پیشآگهی میدان بینایی به کنترل فشار داخل چشم بستگی دارد. تشخیص و درمان زودهنگام کلید حفظ عملکرد بینایی است.
- در موارد پیشرفته آسیب اندوتلیوم قرنیه، پیوند اندوتلیوم قرنیه ضروری است و در موارد همراه با درماتیت آتوپیک، پیشآگهی بسیار ضعیف است3).
- شاخص ITC در OCT بخش قدامی، شاخص جدیدی برای اندازهگیری میزان تماس عنبیه با شبکه ترابکولار است و میتواند تغییرات قبل و بعد از جراحی آب مروارید یا DSAEK را به صورت عینی پیگیری کند 5). انتظار میرود که در آینده به عنوان شاخصی برای تعیین زمان جراحی مفید باشد.
- مرور سیستماتیک خطرات و اقدامات پیشگیرانه در جراحی آب مروارید را سازماندهی کرده است 4). انتخاب روش مناسب بر اساس مورد، مانند درمان الیاف شناور با میکروکاتری، روش سد OVD و استفاده از دستگاه مردمک، مهم است.
- نقش جراحی بازسازی عدسی در گلوکوم زاویه بسته دوباره ارزیابی میشود و در موارد همراه با یووئیت، شواهد بیشتری در مورد اثربخشی مداخله جراحی زودهنگام برای رفع اتاق قدامی کم عمق مورد نیاز است.
10. منابع
Section titled “10. منابع”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
