①解剖学与生理性

浅前房(Shallow Anterior Chamber)
1. 浅前房的定义
Section titled “1. 浅前房的定义”浅前房(shallow anterior chamber)是指角膜内皮与虹膜、晶状体前表面之间的前房深度(ACD)较正常浅的状态。一般以中央前房深度 < 2.5 mm 为参考,但眼轴短的高龄远视眼即使在正常范围内也可能相对较浅。
原发性闭角型疾病(PACD)的眼部具有浅前房、短眼轴、位置偏前的较厚晶状体等特征性解剖结构。浅前房并非独立疾病,而是作为闭角型疾病等多种病理状态的临床征象出现。多数情况下按PACS → PAC → PACG的连续体进行诊疗。
流行病学与危险因素
Section titled “流行病学与危险因素”全球40岁以上人群中约0.7%患有闭角型青光眼(PACG),估计患者人数约2020万,其中亚洲人约占1550万2)。随着年龄增长,晶状体增厚并前移,前房自然有变浅的趋势。
| 风险因素 | 详情 |
|---|---|
| 性别与年龄 | 多见于老年女性 |
| 屈光与眼球形态 | 远视、眼轴短、角膜直径小、晶状体增厚 |
| 家族史 | 闭角型青光眼的一级亲属家族史 |
| 种族 | 亚洲人(中国人、日本人)、因纽特人患病率较高2) |
| 药物 | 抗胆碱药、散瞳药、三环类抗抑郁药、SSRI、鼻充血缓解药 |
| 诱发情况 | 长时间低头姿势、夜间自然散瞳 |
浅前房阶段(PACS)大多无症状,不一定需要立即治疗。但有报告称预防性激光虹膜切开术(LI)可在6年内降低47%、14年内降低70%的PAC发病风险2)。从PACS进展为PAC/急性发作在6年内约为4%、14年内约为12%,相对少见,但需结合家族史、散瞳药使用频率、就医困难程度等因素,与眼科医生商讨后决定治疗方案。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”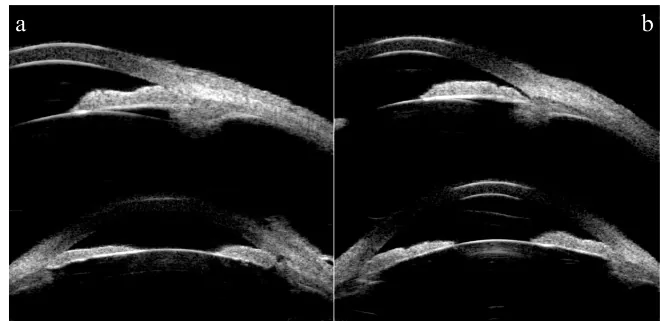
浅前房的症状根据病因和病程可分为急性型和慢性型。
急性浅前房(急性青光眼发作时)
Section titled “急性浅前房(急性青光眼发作时)”急性原发性闭角型青光眼(APACA)发作时,眼压急剧升高至40-80 mmHg,需作为眼科急症处理。
自觉症状:
- 剧烈眼痛、眼眶周围疼痛(有时被误诊为消化系统疾病或偏头痛)
- 头痛、恶心、呕吐(迷走神经反射)
- 视物模糊、视力急剧下降(由角膜水肿引起)
- 虹视症(光源周围看到彩虹色光环)
客观体征:
- 严重浅前房(发作时前房深度约1.4 mm,角膜与虹膜可能接触)
- 角膜水肿、结膜及睫状体充血
- 中度瞳孔散大、固定(反映虹膜缺血)
- 对光反射减弱或消失
- 前房内炎症(flare、cell、虹膜炎样色素播散)
- 青光眼斑(晶状体前囊下局灶性白色点状混浊:虹膜缺血的后遗症)2)
慢性浅前房(PACS、PAC、CACG)
Section titled “慢性浅前房(PACS、PAC、CACG)”慢性型浅前房通常无症状,常在发现20-30 mmHg的中度眼压升高或视野改变时才被察觉。通过裂隙灯显微镜确认周边前房变浅,并使用van Herick法及房角镜进行筛查。
3. 原因和风险因素
Section titled “3. 原因和风险因素”浅前房的原因大致分为5类。
②瞳孔阻滞
③睫状体与脉络膜病变
机制: 眼后部组织向前推挤导致继发性浅前房
恶性青光眼:睫状体前旋或房水异常流入玻璃体腔→玻璃体前移→全周浅前房。
脉络膜出血、脉络膜脱离、眼内肿瘤(脉络膜隆起)。
④术后与外伤性
机制: 眼压降低、创口闭合不全、组织损伤导致前房消失
滤过手术后过度滤过(低眼压)、角膜切口水密不足、术后脉络膜脱离、眼外伤后。
慢性闭角型青光眼行滤过手术后,浅前房、脉络膜脱离及恶性青光眼的风险尤其高。
⑤炎症性
闭角型青光眼的4种机制
Section titled “闭角型青光眼的4种机制”闭角型青光眼的发生涉及多种机制的复合作用1)。
- 相对性瞳孔阻滞:最常见的机制。虹膜-晶状体接触面后房压力升高→虹膜向前膨隆→小梁网阻塞
- 高褶虹膜:睫状突前移导致虹膜根部向前弯曲。散瞳时直接阻塞房角。激光虹膜切开术后眼压仍持续升高
- 晶状体因素:晶状体前移或年龄相关性增厚导致房角变窄
- 晶状体后因素(睫状体因素):睫状体前移或玻璃体压力升高导致房角阻塞
继发性闭角的病因包括膨胀期晶状体、晶状体脱位、托吡酯或磺胺类药物(诱发睫状体水肿)、巩膜扣带术后、全视网膜光凝术后等2)。
具有散瞳作用或诱发睫状体水肿的药物存在风险。包括抗胆碱能药物(丁基东莨菪碱、东莨菪碱、抗组胺药、抗精神病药)、拟交感神经药(鼻减充血剂)、三环类抗抑郁药、SSRI、托吡酯、磺胺类药物2)3)。瞳孔中等散大(4-6 mm)时瞳孔阻滞最严重,因此散瞳可诱发发作。若已发现浅前房或闭角,使用这些药物前应咨询眼科医生。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”浅前房和闭角型青光眼的诊断需要结合多种检查方法。
van Herick 法(筛查)
Section titled “van Herick 法(筛查)”这是一种仅使用裂隙灯显微镜的非接触性筛查检查。保持被检眼正视前方,从斜向60度角将细窄的裂隙光照射到颞侧角膜缘,通过周边前房深度(ACD)与周边角膜厚度(CT)的比值进行评估。该方法无需房角镜或特殊设备,广泛用于闭角型青光眼的筛查。
| 分级 | ACD/CT 比值 | 房角关闭的可能性 |
|---|---|---|
| 4 | ≥ 1 | 几乎无 |
| 3 | 1/4至小于1 | 少 |
| 2 | = 1/4 | 可能(需进一步检查) |
| 1 | < 1/4 | 高 |
| 0 | 0(接触) | 闭塞 |
Grade 2以下(ACD/CT ≤ 1/4)可能存在房角关闭,应进行房角镜检查。但需注意,在虹膜高褶型中,中央前房相对较深,筛查时可能漏诊。
房角镜检查(确诊的金标准)
Section titled “房角镜检查(确诊的金标准)”房角评估的临床标准。在暗室中使用窄裂隙光,注意照明避免穿过瞳孔,评估四个象限。
- 静态房角镜检查:使用Shaffer-Kanski分类、Scheie分类、Spaeth分类评估房角开放程度
- 动态/压迫房角镜检查:鉴别接触性关闭与虹膜前粘连(PAS)2)
- 当ITC达到180度以上且累及2个及以上象限时,诊断为闭角型青光眼
眼前段OCT(AS-OCT)
Section titled “眼前段OCT(AS-OCT)”非接触式可同时扫描4个象限。可由技师操作,适用于暗室和明室条件下动态房角变化评估。
定量评估指标(均处于建立阶段)2):
- 房角开放距离(AOD)
- 小梁网-虹膜间隙面积(TISA)
- ITC指数(虹膜小梁网接触面积)
- 晶状体前拱高(ALV)
虽然与房角镜检查结果可能不一致,但有助于追踪随时间的变化2)。无法评估颜色信息、新生血管和房角结节,不能替代房角镜检查。
超声生物显微镜(UBM)
Section titled “超声生物显微镜(UBM)”是唯一能评估睫状体和虹膜背面的检查方法。对诊断高褶虹膜和恶性青光眼至关重要。
高褶虹膜的特征性UBM表现:
- 中央前房相对较深,虹膜中部平坦
- 虹膜根部增厚并向前弯曲,房角隐窝狭窄
- 睫状体前移和睫状沟消失
- “双驼峰征”:周边由睫状突引起的隆起(周边驼峰)和中央由晶状体引起的隆起2)
LI后约1/3持续存在ITC的病例与平板虹膜有关2)。在识别平板虹膜方面优于AS-OCT2)。
闭角型青光眼的分期
Section titled “闭角型青光眼的分期”| 分期 | ITC ≥ 180° | 眼压升高或PAS | 青光眼性视神经病变(GON) |
|---|---|---|---|
| PACS(原发性闭角型青光眼疑似) | 有 | 无 | 无 |
| PAC(原发性房角关闭) | 有 | 有 | 无 |
| PACG(原发性闭角型青光眼) | 有 | 有 | 有 |
ITC:虹膜-小梁网接触。通过房角镜或AS-OCT评估2)。
鉴别诊断要点:
- 恶性青光眼:LI后仍持续浅前房、高眼压。UBM显示房水异常流入玻璃体腔
- 脉络膜出血:术后急性发作。B超检查确认。眼压可低或正常
- 原田病:双眼性、全身症状(头痛、耳鸣、皮肤白斑)、睫状体水肿为特征
- 晶状体半脱位:单眼深前房合并开角时需怀疑3)
5. 标准治疗方法
Section titled “5. 标准治疗方法”浅前房的治疗根据病因、病期和紧急程度选择。
急性闭角型青光眼发作(APACA)的紧急处理
Section titled “急性闭角型青光眼发作(APACA)的紧急处理”急性发作是眼科急症,需尽快降低眼压。
药物治疗(发作即刻)
Section titled “药物治疗(发作即刻)”| 药物 | 用法用量 | 注意事项 |
|---|---|---|
| 20%甘露醇溶液 | 1.0 | 心衰、肾功能障碍者禁用或慎用 |
| 甘油 | 300 | 糖尿病患者注意高血糖 |
| 1~2%盐酸毛果芸香碱 | 每20 | 高眼压下括约肌麻痹时无效。睫状肌前移可能反而加重瞳孔阻滞1) |
| 乙酰唑胺 | 10 mg/kg 静脉注射或口服 | 注意代谢性酸中毒和电解质异常 |
| 糖皮质激素滴眼液 | 常规浓度酌情使用 | 用于抑制炎症 |
高眼压下虹膜括约肌麻痹时,频繁滴用毛果芸香碱无效,且可能因睫状肌前移加重瞳孔阻滞,需注意1)。
替代性快速降眼压方法
Section titled “替代性快速降眼压方法”当药物治疗效果不佳或需要快速使角膜透明时选择此方法。
- 前房穿刺(ACP):使用30G针进行前房穿刺。可立即将眼压降至12~15 mmHg的正常水平3)
- 氩激光周边虹膜成形术(ALPI):通过向周边虹膜发射收缩性激光,机械性地开放房角。RCT证实可在15~30分钟内将眼压降至安全水平3)
- 激光瞳孔成形术(LPP):使用532 nm激光收缩并外翻瞳孔缘的虹膜,解除瞳孔阻滞3)
激光虹膜切开术(LI)
Section titled “激光虹膜切开术(LI)”这是解除瞳孔阻滞的根本治疗方法,在青光眼诊疗指南第5版中推荐等级为1A1)。
- 在角膜充分透明后进行
- 若角膜不透明,则考虑手术性周边虹膜切除术
- 使用激光:Nd:YAG激光(单独或联合氩激光+YAG)
- 术前术后使用阿普拉可乐定滴眼液(预防一过性眼压升高)
- 单独使用氩激光有角膜内皮损伤风险,通常避免
晶状体摘除术(急性期)
Section titled “晶状体摘除术(急性期)”将晶状体替换为人工晶状体可增加前房深度,从根本上解除瞳孔阻滞(推荐等级1A)1)。急性期术中并发症风险高,建议由经验丰富的术者操作(推荐等级1B)1)。
PACS(可疑前房角关闭)的管理
Section titled “PACS(可疑前房角关闭)的管理”- 对PACS进行预防性激光虹膜切开术可在6年内降低47%、14年内降低70%的PAC发生风险2)
- 但PACS进展为PAC/急性发作在6年内约4%、14年内约12%,相对少见2)
- 根据个体情况(家族史、散瞳药使用频率、就医困难环境)判断预防性LI的适应证1)2)
慢性 PAC / PACG 的管理
Section titled “慢性 PAC / PACG 的管理”LI解除瞳孔阻滞后仍持续高眼压时,作为残余青光眼追加药物或手术治疗1)。
EAGLE试验(Lancet 2016):针对PAC(眼压 ≥ 30 mmHg)和PACG(眼压 ≥ 21 mmHg),比较早期晶状体摘除(phaco-IOL)与LI的多中心RCT。3年时,早期晶状体摘除组无药物眼压控制率约为LI组的10倍,QOL指标也显著更优4)。基于此结果,推荐APAC患者首选晶状体重建术1)。
房水流出道重建术(房角粘连分离术、小梁切开术、MIGS)适用于PAS广泛的病例1)。
高褶虹膜的治疗
Section titled “高褶虹膜的治疗”- 激光房角成形术(LGP):首选。以氩激光、光斑大小500 μm、时间0.2~0.5秒、功率200 mW为基准,根据虹膜反应调节功率,对周边虹膜半周至全周进行照射,每象限约15发
- 缩瞳药(如毛果芸香碱):牵拉周边虹膜以开放房角1)
- 晶状体摘除术:期望通过睫状突后退来开放房角1)
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”瞳孔阻滞机制
Section titled “瞳孔阻滞机制”相对性瞳孔阻滞是闭角型青光眼最常见的病理状态。
- 在虹膜背面与晶状体前表面的接触面,从后房经瞳孔流向前房的房水流动被阻断
- 后房压力升高,虹膜向前膨隆(iris bombe)
- 周边虹膜几乎完全覆盖小梁网,导致房角关闭
- 恶性循环:晶状体前移→虹膜-晶状体接触面积增大→瞳孔阻滞增强→虹膜进一步膨隆
- 瞳孔中度散大(直径4~6 mm)时,虹膜-晶状体接触面最大,瞳孔阻滞最易发生2)
这是散瞳药、抗胆碱药、夜间暗环境成为急性发作诱因的病理生理学依据。
高褶虹膜的病理
Section titled “高褶虹膜的病理”高褶虹膜是指由于睫状突向前移位导致虹膜根部向前弯曲的状态。
- 瞳孔散大时,虹膜根部折叠直接阻塞房角底部(散瞳时直接阻塞)
- 前房中央相对较深,van Herick法容易漏诊
- UBM显示“双驼峰征”:周边由睫状突引起的隆起(周边驼峰)和中央由晶状体引起的隆起2)
- LI后ITC仍持续的病例中约1/3与高褶虹膜有关2)
- 重要的是,完全LI后散瞳时仍可能发生急性发作
恶性青光眼(aqueous misdirection)
Section titled “恶性青光眼(aqueous misdirection)”- 房水异常流入睫状体后方(玻璃体腔)
- 玻璃体向前移位,将晶状体-虹膜隔整体推向前方
- 导致全周性高度浅前房和高眼压
- 特征是对LI无反应(鉴别要点)
- 治疗:首选阿托品(1%)+去氧肾上腺素滴眼液2)
- 无效时行前部玻璃体切除术(建立玻璃体腔至前房的旁路)
- 好发于滤过手术后,闭角型眼发病风险高
脉络膜膨胀与闭角
Section titled “脉络膜膨胀与闭角”脉络膜的动态变化可能参与闭角型急性发作。影像学研究表明,眼压升高时脉络膜膨胀导致后部压力升高,将晶状体-虹膜隔向前推,从而触发房角关闭3)。这被认为是急性发作易发生在夜间(暗处)和俯卧位(脉络膜充血)的原因之一。
白内障手术引起的前房深度变化
Section titled “白内障手术引起的前房深度变化”白内障手术将增厚的晶状体替换为薄的人工晶状体,不仅增加了前房深度,而且在闭角型眼中,晶状体摘除后睫状突向后移动,进一步开大房角。这种双重机制支持了EAGLE试验中早期晶状体摘除的高效性4)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”- 早期晶状体摘除的适应症扩展:基于EAGLE试验的成果,正在探讨进一步扩大对轻度PAC/PACG进行早期晶状体摘除的适应症标准4)。APACG共识指出,APACA后仅行LI最多有58%进展为CACG,因此推荐在急性发作后1~3个月进行早期晶状体摘除3)
- 与MIGS的联合手术:正在研究晶状体摘除联合房角粘连分离术(GSL)、房角切开术、小梁微旁路支架、内窥镜睫状体光凝术(ECP)的组合。有报告称,PACG的phaco+goniotomy与phaco+trabeculectomy相比并发症更少,生活质量更好2)
- 利用AI进行PACD筛查:基于AS-OCT图像的机器学习用于自动检测闭角型房角和风险分层处于研究阶段
- 药物诱发性闭角型房角的流行病学:SSRI、鼻减充血剂导致闭角型房角发作风险的数据积累正在推进3)
8. 参考文献
Section titled “8. 参考文献”- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Gedde SJ, Chopra V, Vinod K, et al. Primary Angle-Closure Disease Preferred Practice Pattern®. Ophthalmology. 2026;133(2):P154-P200.
- Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Prog Retin Eye Res. 2025;105:101327.
- Azuara-Blanco A, Burr J, Ramsay C, et al; EAGLE Study Group. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
