เลนส์แก้วตาเทียมเสริม (add-on IOL ; IOL เสริม, IOL แบบ Piggyback) คือเลนส์แก้วตาเทียม ช่วยที่ใส่เพิ่มด้านหน้า IOL ที่มีอยู่หลังการผ่าตัดต้อกระจก โดยส่วนใหญ่จะยึดในร่องซิลิอารี (sulcus ciliaris) เพื่อวัตถุประสงค์ในการแก้ไขค่าสายตาที่เหลืออยู่ แก้ไขสายตายาวตามอายุ และชดเชยความคลาดเคลื่อน
การผ่าตัดต้อกระจก ด้วยวิธีสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูงและการใส่ IOL แบบพับได้ผ่านแผลเล็กกลายเป็นเทคนิคที่เกือบสมบูรณ์แบบ 1) ซึ่งเป็นส่วนหนึ่งของความพยายามเพื่อให้ได้ “การมองเห็น ที่มีคุณภาพสูงขึ้นหลังผ่าตัด” ในด้าน IOL ได้มีการพัฒนาและอนุมัติ IOL ที่มีมูลค่าเพิ่ม เช่น แบบไร้ทรงกลม แบบทอริก และแบบหลายระยะ IOL เสริมถูกจัดวางในกระแสนี้ในฐานะตัวเลือกในการแก้ปัญหาทางสายตาหลังผ่าตัดย้อนหลัง
1993: Gayton และคณะรายงานแนวคิด “piggyback” โดยใช้ IOL สองอันสำหรับตาสายตายาว มาก
1999: Gayton & Sanders นำ IOL แบบ piggyback มาใช้แก้ไขค่าสายตาผิดปกติในตาที่มีเลนส์แก้วตาเทียม 2)
1999 ปีเดียวกัน: Findl และคณะวิเคราะห์บริเวณสัมผัสระหว่าง IOL piggyback ชนิดอะคริลิก3)
ช่วงปี 2000: การเกิดเยื่อระหว่างเลนส์ (ILO) จากการใส่เลนส์สองอันในถุงแคปซูลกลายเป็นปัญหา4) 5) มีการพัฒนา IOL piggyback ที่ออกแบบเฉพาะ (HumanOptics 1stQ, Rayner Sulcoflex ฯลฯ) ซึ่งช่วยลดความเสี่ยงได้อย่างมาก
ช่วงไม่กี่ปีที่ผ่านมา: มีความหลากหลายเพิ่มขึ้นเป็น IOL piggyback ชนิดหลายระยะ ทอริก และ EDOF
ในกรณีที่มีค่าสายตาผิดปกติหลงเหลือหลังการผ่าตัดต้อกระจก หรือความต้องการแก้ไขสายตายาวตามอายุ ซึ่งการผ่าตัดแก้ไขสายตาที่กระจกตา (เช่น LASIK ) ทำได้ยาก อาจพิจารณาใช้ IOL piggyback เป็นทางเลือกแทนการเปลี่ยน IOL 8, 9, 10) ในปัจจุบัน มักเป็นบริการที่ผู้ป่วยจ่ายเอง จำเป็นต้องอธิบายค่าใช้จ่ายและข้อบ่งชี้อย่างเพียงพอก่อนการผ่าตัด
Q
IOL piggyback ครอบคลุมโดยประกันหรือไม่?
A
IOL piggyback ในปัจจุบันมักไม่ครอบคลุมโดยประกัน และดำเนินการเป็นบริการที่ผู้ป่วยจ่ายเอง ค่าใช้จ่ายแตกต่างกันไปตามสถานพยาบาลและชนิดของ IOL ที่ใช้ ดังนั้นจึงจำเป็นต้องยืนยันรายละเอียดกับสถานพยาบาลก่อนการผ่าตัด
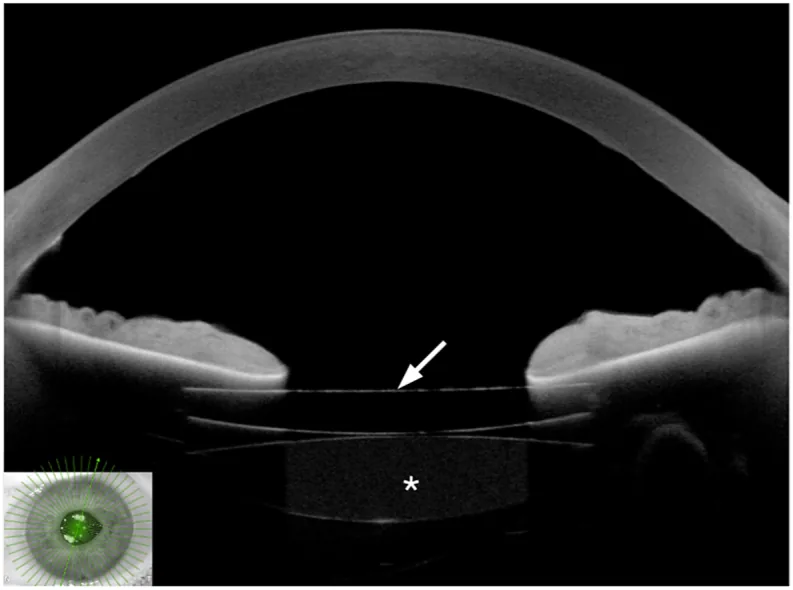
ภาพ OCT ส่วนหน้าของตาที่มีเลนส์แก้วตาเทียมแบบ piggyback มองเห็นเลนส์เพิ่มเติมด้านหน้าเลนส์หลัก Englisch CN, et al. Descemet membrane endothelial keratoplasty combined with secondary sulcus hydrophobic intraocular lens implantation. Am J Ophthalmol Case Rep. 2025. Figure 3. PM
CI D: PMC12336521. License: CC BY.
ใน OCT ส่วนหน้า จะเห็นเลนส์แก้วตาเทียม แบบ piggyback ที่ใส่เพิ่มด้านหน้าเลนส์หลัก ภาพแสดงความสัมพันธ์ตำแหน่งระหว่าง IOL ทั้งสองอันกับม่านตา แสดงให้เห็นการวางเลนส์เพิ่มเติมในผู้ป่วย
ข้อบ่งชี้หลักของ IOL piggyback แบ่งออกเป็นสองประเภท: การแก้ไขค่าสายตาผิดปกติที่หลงเหลือ และการแก้ไขสายตายาวตามอายุ
การแก้ไขค่าสายตาผิดปกติที่หลงเหลือหลังการผ่าตัดต้อกระจก (ทรงกลม/เอียง): เนื่องจากสามารถกำหนดกำลังเพิ่มเติมตามค่าสายตาที่วัดได้ จึงง่ายต่อการจัดการกับค่าสายตาผิดปกติแบบทรงกลมหรือเอียง
กรณีที่ยากต่อการแก้ไขสายตาด้วยเลเซอร์กระจกตา (เช่น LASIK ): ความหนากระจกตา ไม่เพียงพอหรือมีโรคร่วมของกระจกตา
การแก้ไขสายตายาวตามอายุ : การเพิ่มเลนส์เสริมหลายระยะในตาที่ฝังเลนส์แก้วตาเทียม แบบระยะเดียวเพื่อเพิ่มการมองเห็น ระยะใกล้และระยะกลาง
กรณีสายตายาว มากเกินกว่าช่วงกำลังของเลนส์แก้วตาเทียม เดี่ยว 1)
บางครั้งอาจพิจารณาเป็นทางเลือกในการจัดการอาการทางแสงหลังผ่าตัด เช่น ภาพเบลอเชิงลบ ขึ้นอยู่กับกรณี
การแก้ไขสายตาแบบทดแทนในกรณีที่เปลี่ยนเลนส์แก้วตาเทียม ได้ยาก (เช่น การยึดติดแน่นระหว่างถุงหุ้มเลนส์กับเลนส์แก้วตาเทียม )
รายการประเมิน ข้อบ่งชี้ ข้อห้าม ความลึกของช่องหน้าม่านตา (ACD) ความลึกของช่องหน้าม่านตา เพียงพอ ช่องหน้าม่านตาตื้น สภาพของร่องซิลิอารี ไม่มีความผิดปกติของม่านตา หรือร่องซิลิอารี มีม่านตา ฝ่อหรือความเสียหายของซิลิอารีบอดี ้ ระยะหลังผ่าตัด ≥3 เดือนหลังผ่าตัด (หลังจากยืนยันค่าสายตาคงที่) ช่วงที่สายตายังไม่คงที่ IOL ที่มีอยู่เดิมส่วนใหญ่เป็นตาที่ใส่ IOL แบบโฟกัสเดียว IOL แบบหลายโฟกัส (โดยหลักการ) · IOL ห้องหน้าเซลล์เยื่อบุผิวก่อนกระจกตา ความหนาแน่นเพียงพอ การลดลงของเซลล์เยื่อบุผิวก่อนกระจกตา อย่างรุนแรง
Q
สามารถใส่เลนส์เสริม (Add-on IOL) ในตาที่มี IOL แบบหลายโฟกัสอยู่แล้วได้หรือไม่?
A
เลนส์เสริม (Add-on IOL) มีไว้สำหรับตาที่ใส่ IOL แบบโฟกัสเดียวเป็นหลัก การเพิ่มเลนส์เสริมในตาที่มี IOL แบบหลายโฟกัสอาจทำให้เกิดการรบกวนทางแสง และโดยหลักการแล้วเป็นข้อห้ามใช้ สำหรับการแก้ไขค่าสายตาที่เหลืออยู่ มักพิจารณาการผ่าตัดแก้ไขสายตาที่กระจกตา ก่อน และความเหมาะสมของเลนส์เสริมต้องได้รับการประเมินเป็นรายบุคคลโดยผู้เชี่ยวชาญ
เลนส์เสริมจำแนกตามวัตถุประสงค์ดังนี้:
ชนิดแก้ไขค่าสายตา (โฟกัสเดียว)
การใช้ : แก้ไขกำลังทรงกลมที่เหลือและสายตาเอียง
คุณสมบัติ : สามารถกำหนดกำลังเลนส์ได้ตามระดับสายตาผิดปกติที่วัดได้主观. เกิดความคลาดเคลื่อนในการหักเหได้น้อย
ผลิตภัณฑ์ตัวแทน : Sulcoflex Aspheric (Rayner), 1stQ AddOn Mono (Teleon).
ชนิดแก้ไขสายตายาวตามอายุ (หลายระยะ)
การใช้งาน : เพิ่มการมองเห็น ระยะใกล้และระยะกลางในตาที่ฝัง IOL ระยะเดียว
คุณสมบัติ : แก้ไขสายตายาวตามอายุ โดยใช้ร่วมกับ IOL ระยะเดียวที่มีอยู่
ผลิตภัณฑ์ตัวแทน : Sulcoflex Multifocal (Rayner), 1stQ AddOn Multifocal (Teleon), LENTIS Mplus LS-313 MF (Oculentis).
ชนิด Toric
การใช้งาน : เฉพาะสำหรับแก้ไขสายตาเอียง สามารถแก้ไขทั้งค่าทรงกลมและทรงกระบอกพร้อมกัน
คุณสมบัติ : ความแม่นยำในการกำหนดแกนส่งผลโดยตรงต่อผลการหักเหสุดท้าย
ผลิตภัณฑ์ตัวแทน : Sulcoflex Toric (Rayner), 1stQ AddOn Toric (Teleon).
ชนิดแก้ไขความคลาดเคลื่อน
การใช้งาน : แก้ไขความคลาดเคลื่อนทรงกลมและความคลาดเคลื่อนลำดับสูง
คุณสมบัติ : ออกแบบเฉพาะบุคคลตามการวิเคราะห์ความคลาดเคลื่อนของคลื่นหน้า ข้อบ่งชี้หลักคือการจัดการความคลาดเคลื่อนทรงกลมที่เกิดจาก IOL ทรงกลม
ด้านล่างนี้คือคุณสมบัติของ IOL เสริมที่เป็นตัวแทน
ชื่อผลิตภัณฑ์ ผู้ผลิต ประเภท ตำแหน่งยึด ลักษณะการออกแบบ Sulcoflex (หลายประเภท) Rayner โฟกัสเดียว/หลายโฟกัส/ทอริก ซิลิอารีซัลคัส อะคริลิกชอบน้ำ โครงสร้างโค้งเพื่อป้องกันการสัมผัสกับ IOL ที่มีอยู่ 8) 10) 1stQ AddOn (หลายประเภท) HumanOptics/Teleon โฟกัสเดียว/หลายโฟกัส/ทอริก ซิลิอารีซัลคัส ออกแบบ 4 แฮปติก มีความเสถียรในการหมุนสูง 9) LENTIS Mplus LS-313 MF Oculentis หลายระยะ (Multifocal) ซิลิอารี ซัลคัส (Ciliary sulcus) หักเหแบบไม่สมมาตร (ชนิดเซกเตอร์)
IOL เสริมเฉพาะทางมีนวัตกรรมการออกแบบดังต่อไปนี้
โครงสร้างโค้ง (พื้นผิวด้านหลังเว้า) : พื้นผิวด้านหลังเว้าเพื่อป้องกันการสัมผัสกับ IOL ในถุงแคปซูลที่มีอยู่ ลดความเสี่ยงของ ILOการออกแบบเส้นผ่านศูนย์กลางใหญ่ : เส้นผ่านศูนย์กลางรวมประมาณ 14 มม. ช่วยให้ยึดติดในซิลิอารี ซัลคัสได้อย่างมั่นคง (IOL ในถุงแคปซูลทั่วไปมีเส้นผ่านศูนย์กลาง 11-13 มม.)โครงสร้าง 4 แฮปติก (ในบางผลิตภัณฑ์) : ให้ความเสถียรในการหมุนที่ดีเยี่ยมและป้องกันการเคลื่อนของแกนทอริกการกำหนดกำลังตามค่าสายตาที่วัดจากผู้ป่วย : คำนวณกำลังจากค่าสายตาที่วัดจากผู้ป่วย แทนความโค้งของกระจกตา หรือความยาวแกนตา ลดความคลาดเคลื่อนของค่าสายตา
ก่อนการใส่ IOL เสริม จะทำการตรวจดังต่อไปนี้อย่างเป็นระบบ
รายการตรวจ วัตถุประสงค์ หมายเหตุ การตรวจวัดค่าสายตาแบบอัตนัย (ทรงกลม สายตาเอียง แกน) ข้อมูลพื้นฐานสำหรับกำหนดกำลังเลนส์ พื้นฐานสำหรับการคำนวณกำลังสุดท้าย การตรวจวัดค่าสายตาแบบปรนัย (เครื่องวัดสายตาอัตโนมัติ) ค่าสายตาแบบปรนัย การเทียบกับค่าอัตนัย การวัดความลึกช่องหน้าม่านตา (ACD) การประเมินความเหมาะสม (≥2.8 มม.) IOL Master หรืออัลตราซาวนด์ A-modeความหนาแน่นเซลล์เยื่อบุผิวดวงตา ค่าพื้นฐานก่อนผ่าตัดและการยืนยันความปลอดภัย กล้องจุลทรรศน์สเปกคูลาร์ การวิเคราะห์รูปทรงกระจกตา การยืนยันแกนสายตาเอียง และความผิดปกติของกระจกตา จำเป็นเมื่อเลือกเลนส์เสริมทอริก การตรวจมุมตา การแยกโรคมุมปิด จำเป็นเป็นข้อกำหนดเบื้องต้นสำหรับการยึดในร่องซิลิอารี OCT ส่วนหน้า / UBM การประเมินเส้นผ่านศูนย์กลางร่องซิลิอารีและตำแหน่ง IOL ข้อมูลอ้างอิงสำหรับการเลือกขนาด IOL เพิ่มเติม
การกำหนดกำลังหักเหของ IOL เพิ่มเติมแตกต่างจากการคำนวณ IOL ต้อกระจก ทั่วไป
อ้างอิงค่าสายตาจากการวัดเชิงอัตนัยโดยตรง และปรับระยะห่างจากกระจกตา ถึงแว่นตาเพื่อคำนวณกำลัง
ใช้เครื่องมือคำนวณออนไลน์ที่ผู้ผลิตแต่ละรายจัดหาให้ (เช่น เครื่องคำนวณ Rayner Sulcoflex)
ในกรณี IOL เพิ่มเติมแบบทอริก เป้าหมายการแก้ไขคือ “สายตาเอียง ที่เหลือจากการวัดเชิงอัตนัย” ไม่ใช่ “สายตาเอียง ที่กระจกตา ทั้งหมด”
Q
กำลังหักเหของ IOL เพิ่มเติมถูกกำหนดอย่างไร?
A
กำลังหักเหของ IOL เพิ่มเติมถูกกำหนดจากค่าสายตาที่วัดเชิงอัตนัยที่คงที่หลังการผ่าตัด สูตรคำนวณ IOL ต้อกระจก ทั่วไป (ที่ขึ้นกับความโค้งกระจกตา และความยาวแกนตา ) ไม่ได้ถูกนำมาใช้ ค่าสายตาจากการวัดเชิงอัตนัยสามารถใช้ได้โดยตรง จึงเกิดความคลาดเคลื่อนทางสายตาได้น้อย กำลังหักเหคำนวณโดยการป้อนค่าแว่นตาลงในเครื่องมือคำนวณเฉพาะของผู้ผลิตแต่ละราย
การผ่าตัดใส่เลนส์แก้วตาเทียมเสริม (Add-on IOL) ดำเนินการตามขั้นตอนต่อไปนี้
ขยายม่านตา (หยด tropicamide และ phenylephrine)
ฆ่าเชื้อถุงเยื่อบุตา และผิวหนังรอบข้างด้วย povidone-iodine
ยาชาหยอดตา (oxybuprocaine hydrochloride 0.4% เป็นต้น) หรือยาชาในช่องหน้าตา
การกรีด : กรีดกระจกตา 2.2–2.8 มม. (เลือกตามขนาดของ IOL ที่ใช้)การฉีดสารหนืด : เติมช่องหน้าตาด้วยโซเดียมไฮยาลูโรเนต (เช่น Healon) เพื่อสร้างพื้นที่ทำงาน ปกป้อง IOL ที่มีอยู่และเซลล์บุผนังกระจกตา การใส่ IOL เสริม : นำ IOL ที่พับแล้วเข้าสู่ช่องหน้าตาด้วยเครื่องฉีดการยึดในซิลิอารีซัลคัส : วาง haptic ในซิลิอารีซัลคัส (ใต้ม่านตา ด้านหน้า IOL ที่มีอยู่) IOL เสริมจะวางแยกต่างหากในซิลิอารีซัลคัส ไม่ซ้อนในถุงแคปซูล เพื่อลดความเสี่ยงของ IOL เคลื่อน 4, 5, 8, 10) การกำจัดสารหนืดออกให้หมด : ดูดสารหนืดออกจากช่องหน้าและช่องหลังให้หมด (สารหนืดที่เหลืออาจทำให้ความดันลูกตา สูงหลังผ่าตัด)การปิดแผล : ปิดแผลเองโดยการให้สโตรมาดูดน้ำ หรือเย็บด้วยไนลอนหากจำเป็น
ยาหยอดตาปฏิชีวนะ : Levofloxacin 0.5% 4 ครั้ง/วัน (1–2 สัปดาห์หลังผ่าตัด)ยาหยอดตาสเตียรอยด์ : Betamethasone 0.1% หรือ prednisolone acetate 1% 4 ครั้ง/วัน (ลดขนาดลงทีละน้อย)การติดตามความดันลูกตา : ระวังความดันลูกตา ที่เพิ่มขึ้นชั่วคราวจากการกระตุ้นร่องซิลิอารี วัดในวันถัดไปและหลัง 1 สัปดาห์ตารางการสังเกต : วันหลังผ่าตัด, 1 สัปดาห์, 1 เดือน, 3 เดือน, 6 เดือนการตรวจค่าสายตาหลังผ่าตัด : ตรวจสอบความคงที่ของค่าสายตาหลัง 1 เดือน หากแตกต่างจากค่าสายตาเป้าหมายมาก ให้ตรวจสอบตำแหน่งของเลนส์แก้วตาเทียม อย่างละเอียด
การเปลี่ยนเลนส์แก้วตาเทียม เกี่ยวข้องกับการจัดการกับถุงหุ้มเลนส์หรือเลนส์ที่มีอยู่ ดังนั้นในกรณีที่มีการยึดเกาะแน่น ต้องพิจารณาความเสี่ยงจากการรุกรานและภาวะแทรกซ้อน มีรายงานความเสี่ยงของการลดลงของการมองเห็น หลังเปลี่ยนเลนส์แก้วตาเทียม 6) และจากมุมมองของการหลีกเลี่ยงการจัดการกับถุงหุ้มเลนส์หรือเลนส์ อาจเลือกใช้เลนส์แก้วตาเทียมเสริม
นี่คือภาวะแทรกซ้อนที่พบบ่อยเมื่อใส่เลนส์แก้วตาเทียม สองชิ้นในถุงหุ้มเลนส์ ทำให้เกิดความขุ่นระหว่างเลนส์ทั้งสองและลดการมองเห็น 4) 5) ด้วยวิธีการยึดเลนส์แก้วตาเทียมเสริมที่ออกแบบเฉพาะในร่องซิลิอารี ความเสี่ยงในการเกิดลดลงอย่างมาก 1) หลักการพื้นฐานคือการวางเลนส์แก้วตาเทียม หนึ่งชิ้นในถุงหุ้มเลนส์และเลนส์เสริมหนึ่งชิ้นในร่องซิลิอารี
การเสียดสีอย่างต่อเนื่องของแฮปติกกับผิวด้านหลังของม่านตา อาจทำให้เกิดกลุ่มอาการ UGH ซึ่งมีอาการแสดงคือ ม่านตาอักเสบ (uveitis) ต้อหิน (glaucoma) และเลือดออกในช่องหน้าลูกตา (hyphema) ในเลนส์แก้วตาเทียมเสริมที่ออกแบบเฉพาะ เส้นผ่านศูนย์กลางของแฮปติกได้รับการปรับให้เหมาะสม ลดความเสี่ยง หากความดันลูกตา สูงและ flare ในช่องหน้าลูกตา เพิ่มขึ้นอย่างต่อเนื่องหลังผ่าตัด ให้สงสัยกลุ่มอาการนี้
ภาวะต้อหิน เฉียบพลันจากการอุดกั้นการไหลของอารมณ์ขันน้ำระหว่างม่านตา และเลนส์แก้วตาเทียมเสริม สามารถป้องกันได้โดยการทำม่านตา ตัดส่วนปลายระหว่างผ่าตัด
สาเหตุหลักคือขนาดของร่องซิลิอารีไม่ตรงกับเลนส์แก้วตาเทียมเสริม การป้องกันสามารถทำได้โดยการประเมินเส้นผ่านศูนย์กลางของร่องซิลิอารีก่อนผ่าตัดด้วย OCT ส่วนหน้าหรือ UBM และเลือกขนาดที่เหมาะสม
หากความลึกของช่องหน้าม่านตาตื้น ระยะห่างระหว่างเอ็นโดทีเลียมกระจกตา และ IOL จะใกล้กันมากขึ้น เพิ่มความเสี่ยง ก่อนการผ่าตัด ควรประเมินความลึกของช่องหน้าม่านตา และความหนาแน่นของเซลล์เอ็นโดทีเลียมกระจกตา และพิจารณาเป็นรายบุคคลว่าเหมาะสมกับเงื่อนไขของ IOL ที่จะใช้หรือไม่
Add-on IOL สามารถนำออกได้หากผลลัพธ์ไม่เป็นที่น่าพอใจหรือเกิดภาวะแทรกซ้อน การย้อนกลับได้นี้เป็นข้อดีที่สำคัญประการหนึ่งเมื่อเทียบกับการเปลี่ยน IOL ผลลัพธ์ระยะยาวขึ้นอยู่กับการออกแบบ IOL ความเสถียรของการยึดติดในซิลิอารีซัลคัส และการติดตามผลหลังผ่าตัดอย่างสม่ำเสมอ
ผลลัพธ์ทางคลินิกที่เป็นตัวแทนต่อไปนี้ได้รับการรายงาน:
สำหรับ Add-on IOL Sulcoflex มีรายงานสัดส่วนสูงของค่าสายตาหลังผ่าตัดที่อยู่ในช่วง ±0.5 D8)
สำหรับ IOL เสริม เช่น 1stQ AddOn Mono มีรายงานการปรับปรุงค่าสายตาที่เหลืออยู่9, 10)
สำหรับ Add-on IOL แบบทอริก คาดว่าจะปรับปรุงสายตาเอียง ที่เหลืออยู่ผ่านการวางแผนก่อนผ่าตัดรวมถึงการจัดการการหมุนของแกน
Piggyback สำหรับไมโครฟทาลมอสส่วนหลัง: ความแม่นยำของค่าสายตาเทียบเท่ากับการใส่ครั้งแรก7)
Q
สามารถนำ Add-on IOL ออกในภายหลังได้หรือไม่?
A
Add-on IOL ถูกยึดติดในซิลิอารีซัลคัสและอยู่ในตำแหน่งที่แยกจาก IOL ในถุงแคปซูล ดังนั้นจึงสามารถนำออกได้หากจำเป็น การย้อนกลับได้นี้เป็นข้อดีประการหนึ่งเมื่อเทียบกับการเปลี่ยน IOL หรือการผ่าตัดแก้ไขสายตาที่กระจกตา ซึ่งเกี่ยวข้องกับการเปลี่ยนแปลงถาวร อย่างไรก็ตาม การนำออกก็ต้องผ่าตัดและความเสี่ยงไม่เป็นศูนย์ ดังนั้นจึงต้องอธิบายให้ผู้ป่วยทราบก่อนการผ่าตัด
เนื้อหาต่อไปนี้เป็นเทคโนโลยีที่ยังอยู่ในขั้นตอนการวิจัยหรือการพัฒนา และไม่ใช่การรักษามาตรฐานที่มีให้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
การเปรียบเทียบกับเลนส์ปรับค่าได้ด้วยแสง (LAL ) : LAL เป็นเลนส์ที่สามารถปรับกำลังได้หลังการผ่าตัดผ่านการสัมผัสรังสีอัลตราไวโอเลต และถือเป็นทางเลือกที่มีแนวโน้มดีในการลดค่าสายตาที่เหลืออยู่ให้เหลือน้อยที่สุดตั้งแต่การใส่ครั้งแรก อาจเป็นทางเลือกแทน Add-on IOL แต่สถานะการอนุมัติมีจำกัดในหลายประเทศการพัฒนาเลนส์เสริมที่แก้ไขความคลาดเคลื่อน : การวิจัยเกี่ยวกับเลนส์เสริมเฉพาะบุคคลที่เชื่อมโยงกับการวิเคราะห์หน้าคลื่นกำลังดำเนินอยู่ และคาดว่าจะนำไปใช้ในการแก้ไขความคลาดเคลื่อนลำดับสูงเป็นรายบุคคลเลนส์เสริมชนิด EDOF : กำลังมีการพัฒนาเลนส์เสริมชนิดขยายระยะชัดลึก (EDOF ) โดยมีเป้าหมายเพื่อแก้ไขสายตายาวตามอายุ โดยมีอาการแสงจ้าและแสงรัศมีน้อยกว่าเลนส์เสริมหลายจุดแบบเดิมการเปรียบเทียบกับการจับแสงแบบย้อนกลับ : มีรายงานการศึกษาเปรียบเทียบระหว่างเลนส์เสริมและการจับแสงแบบย้อนกลับสำหรับการจัดการภาวะเห็นภาพผิดปกติเชิงลบ และกำลังมีการพัฒนาแนวทางการเลือกผู้ป่วยในการพิจารณาข้อบ่งชี้ของเลนส์เสริม ให้ความสำคัญกับการประเมินสาเหตุของค่าสายตาที่เหลืออยู่ ตำแหน่งของเลนส์แก้วตาเทียม ที่มีอยู่ ความลึกของช่องหน้าม่านตา และจำนวนเซลล์เยื่อบุผนังหลอดเลือดอย่างครอบคลุม
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126. doi:10.1016/j.ophtha.2021.10.006. PMID: 34780842.
Gayton JL, Sanders V, Van der Karr M, Raanan MG. Piggybacking intraocular implants to correct pseudophakic refractive error. Ophthalmology. 1999;106:56-59.
Findl O, Menapace R, Rainer G, Georgopoulos M. Contact zone of piggyback acrylic intraocular lenses. J Cataract Refract Surg. 1999;25:860-862.
Werner L, Shugar JK, Apple DJ, et al. Opacification of piggyback IOL s associated with an amorphous material attached to interlenticular surfaces. J Cataract Refract Surg. 2000;26:1612-1619.
Shugar JK, Keeler S. Interpseudophakos intraocular lens surface opacification as a late complication of piggyback acrylic posterior chamber lens implantation. J Cataract Refract Surg. 2000;26:448-455.
Abdalla Elsayed MEA, Ahmad K, Al-Abdullah AA, et al. Incidence of intraocular lens exchange after cataract surgery. Sci Rep. 2019;9:12877.
Elhofi A, Helaly HA, Said A. Comparison between refractive outcome of primary piggyback intraocular lens versus secondary lens iris claw lens in posterior microphthalmos. J Ophthalmol. 2019;2019:1356982. doi:10.1155/2019/1356982. PMID: 30895155; PMCI D: PMC6393910.
Falzon K, Stewart OG. Correction of undesirable pseudophakic refractive error with the Sulcoflex intraocular lens. J Refract Surg. 2012;28(9):614-619.
Kahraman G, Amon M. New supplementary intraocular lens for refractive enhancement in pseudophakic patients. J Cataract Refract Surg. 2010;36(7):1090-1094. doi:10.1016/j.jcrs.2009.12.045. PMID: 20610084.
Khan MI, Muhtaseb M. Performance of the Sulcoflex piggyback intraocular lens in pseudophakic patients. J Refract Surg. 2011;27(9):693-696.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต