สัญญาณของ IOL เคลื่อน

การเย็บตรึงและการตรึงภายในตาขาว (Scleral Fixation of IOL)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. การเย็บและการตรึงภายในตาขาวคืออะไร?
หัวข้อที่มีชื่อว่า “1. การเย็บและการตรึงภายในตาขาวคืออะไร?”การเย็บตรึงและการตรึงภายในตาขาวเป็นคำศัพท์ทั่วไปสำหรับขั้นตอนการผ่าตัดเพื่อยึดเลนส์แก้วตาเทียม (IOL) ที่สูญเสียการรองรับจากแคปซูลกลับเข้าที่ มีข้อบ่งชี้เมื่อไม่มีการรองรับจากแคปซูล เช่น ในกรณีแคปซูลหลังแตก, เส้นใยซินน์ฉีกขาด, IOL เคลื่อน, IOL ตก, หรือภาวะไม่มีเลนส์แก้วตา ในกรณีเส้นใยซินน์ฉีกขาด การจบการผ่าตัดด้วยการเย็บตรึงเป็นวิธีที่เหมาะที่สุดสำหรับการพยากรณ์โรคระยะยาว และได้มีการกำหนดเทคนิคการเย็บตรึง IOL ขนาด 7.0 มม. ผ่านแผลเล็กแล้ว
การเย็บตรึง (การตรึงด้วยไหมเย็บตาขาว) เป็นเทคนิคที่ใช้ไหมเย็บชนิดไม่ละลายผูกกับแฮปติกของ IOL และตรึงกับตาขาวผ่านร่องซิลิอารี ดำเนินการโดยวิธี ab interno (จากภายในตา) หรือ ab externo (จากภายนอกตา)
การตรึงภายในตาขาว (การตรึงแฮปติกภายในตาขาว) เป็นเทคนิคที่สอดแฮปติกของ IOL ผ่านอุโมงค์ตาขาวที่สร้างด้วยเข็มเบอร์ 30 โดยไม่ใช้ไหมเย็บหรือกาว และยึดด้วยครีบ (ส่วนโป่งทรงกลม) ที่เกิดจากการจี้ เทคนิคที่เป็นตัวแทนคือวิธีเข็มคู่ (วิธี Yamane) ที่รายงานโดย Yamane และคณะในปี 2017 1)
โปรดทราบว่าบทความนี้แตกต่างจากบทความเรื่อง “การเคลื่อนของเลนส์แก้วตาเทียม” ซึ่งกล่าวถึงภาพรวมของพยาธิวิทยาและการวินิจฉัยการเคลื่อนของ IOL และบทความเรื่อง “การใส่ IOL ทุติยภูมิ” ซึ่งกล่าวถึงขั้นตอนการใส่ IOL ทุติยภูมิโดยทั่วไป เนื่องจาก บทความนี้มุ่งเน้นเฉพาะเทคนิคการเย็บตรึงและการตรึงภายในตาขาวและการเลือกขั้นตอนการผ่าตัด
ข้อบ่งชี้หลัก
หัวข้อที่มีชื่อว่า “ข้อบ่งชี้หลัก”- การเคลื่อนของ IOL: การเบี่ยงเบนหรือตกของ IOL เนื่องจากการฉีกขาดของเส้นใยซินน์
- ตาไม่มีเลนส์: เมื่อไม่มีถุงรองรับเนื่องจากภาวะแทรกซ้อนหรือการบาดเจ็บจากการผ่าตัดครั้งแรก
- ถุงรองรับไม่เพียงพอ: ตาที่มีถุงเลนส์เสียหายบางส่วน
- ถุงเลนส์ด้านหลังแตก: เมื่อไม่สามารถใส่เลนส์ในถุงได้
- เปลี่ยนเลนส์แก้วตาเทียม: เปลี่ยนเลนส์แก้วตาเทียมเดิมเนื่องจากขุ่นหรือค่าสายตาผิด
| ภาวะที่บ่งชี้ | การผ่าตัดที่สอดคล้อง |
|---|---|
| IOL เบี่ยงเบนเล็กน้อย (ปรับตำแหน่งเท่านั้น) | การจัดตำแหน่ง IOL ใหม่ |
| IOL เคลื่อนหรือสูญเสียการรองรับของแคปซูล | การเย็บหรือการตรึงภายในตาขาว |
| IOL ตก (เข้าไปในโพรงวุ้นตา) | การตัดวุ้นตา + การเย็บหรือการตรึงภายในตาขาว |
| Zinn zonule ฉีกขาด + PEA พร้อมกัน | การใช้ CTR ชั่วคราว → การเย็บตรึง |
| ถุงแก้วตาแตกด้านหลัง (ไม่สามารถใส่เลนส์นอกถุงได้) | การเย็บตรึง (ดำเนินการโดยศัลยแพทย์ผู้ชำนาญ) |
การเย็บตรึงเป็นเทคนิคการยึด haptic ของเลนส์แก้วตาเทียม (IOL) กับตาขาวผ่านร่องซิลิอารีโดยใช้ไหมเย็บที่ไม่ละลาย (เช่น โพลิโพรพิลีน 9-0 หรือ 8-0) เทคนิคนี้ต้องสร้างแผ่นปิดตาขาวและมีความเสี่ยงต่อการเคลื่อนหลุดระยะปลายเนื่องจากไหมขาดในระยะยาว การตรึงภายในตาขาว (วิธี Yamane) ไม่ใช้ไหมเย็บเลย โดยสอด haptic เข้าไปในอุโมงค์ตาขาวที่สร้างด้วยเข็มเบอร์ 30-gauge จากนั้นจี้ปลายให้เป็นหน้าแปลนเพื่อยึด เทคนิคนี้มีการรุกรานน้อยและไม่มีความเสี่ยงไหมขาด แต่ต้องอาศัยความชำนาญ และไม่เหมาะกับผู้ป่วยโรคภูมิแพ้ที่มีนิสัยขยี้ตา การวิเคราะห์อภิมานแบบเครือข่ายพบว่าประสิทธิภาพของทั้งสองเทคนิคเทียบเท่ากัน 3)
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”อาการที่ผู้ป่วยรู้สึกได้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึกได้”อาการหลักที่ผู้ป่วยรู้สึกได้เมื่อเลนส์แก้วตาเทียมเคลื่อนหรือหลุดมีดังนี้:
- การมองเห็นลดลงและการเปลี่ยนแปลงค่าสายตา: เกิดจากความผิดปกติของการหักเหแสงเนื่องจากเลนส์แก้วตาเทียมเยื้องศูนย์หรือเอียง หรือเนื่องจากส่วนเลนส์แก้วตาเทียมออกจากบริเวณรูม่านตา
- ภาพซ้อนในตาเดียวและอาการตาพร่า: เกิดขึ้นเมื่อขอบของเลนส์แก้วตาเทียม (IOL) โผล่เข้าไปในบริเวณรูม่านตา
- ภาพสั่นไหว: เลนส์แก้วตาเทียมเคลื่อนที่เมื่อเปลี่ยนท่า ทำให้การมองเห็นเปลี่ยนไป
- ความรู้สึกบกพร่องของลานสายตา: เกิดขึ้นเมื่อ IOL เคลื่อนหรือหลุด ทำให้ส่วนเลนส์แก้วตาเทียมเคลื่อนออกไปนอกลานสายตา
- สายตายาวมาก: เมื่อตกลงไปในช่องวุ้นตา จะเกิดสายตายาวสูงคล้ายกับตาไม่มีเลนส์
- อาการล้าของตา: เนื่องจากความผิดปกติของการหักเหของแสง/ภาพไม่เท่ากัน
ผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “ผลการตรวจทางคลินิก”การวินิจฉัยสามารถทำได้ง่ายโดยการขยายม่านตาและตรวจสอบ 4 รายการต่อไปนี้
- ตำแหน่งของส่วนเลนส์และส่วนรองรับของ IOL
- สภาพของเอ็นซินน์ (Zinn’s zonules)
- สภาพของแคปซูลเลนส์
- การมีอยู่ของการสั่น (แกว่ง) ของ IOL
สำหรับการเคลื่อนหรือหลุด จำเป็นต้องผ่าตัดเปลี่ยน ดังนั้น ต้องยืนยันในท่านอนหงายภายใต้กล้องจุลทรรศน์ผ่าตัด เมื่อประเมินในท่านั่งด้วยกล้อง slit lamp IOL อาจดูเหมือนอยู่ในบริเวณรูม่านตา แต่ในท่านอนหงายมักจะเอียงหรือจมลงด้านหลัง การเคลื่อนของ IOL เข้าสู่ช่องหน้าลูกตามีความเสี่ยงต่อการทำลาย endothelial ของกระจกตาและต้อหินแบบปิดมุม ซึ่งอาจต้องได้รับการดูแลฉุกเฉิน ตำแหน่งของ haptic และความสัมพันธ์กับการหดตัวของแคปซูลจะประเมินอย่างละเอียดด้วยกล้อง slit lamp
อาการที่พบบ่อยที่สุดคือการมองเห็นลดลง เมื่อ IOL เคลื่อน ส่วนเลนส์แก้วตาเทียมจะออกจากรูม่านตา ทำให้เกิดความผิดปกติของการหักเหของแสง นอกจากนี้ อาจเกิดภาพซ้อนในตาเดียว (ขอบ IOL โผล่ในบริเวณรูม่านตา) อาการแสบตา และภาพสั่นเมื่อเปลี่ยนท่าทาง หากตกลงไปในโพรงวุ้นตา จะเกิดสายตายาวมากเช่นเดียวกับตาที่ไม่มีเลนส์แก้วตา การเคลื่อนเข้าสู่ช่องหน้าม่านตาอาจเป็นกรณีฉุกเฉินที่มีอาการปวดตาและความดันลูกตาสูง
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”สาเหตุของการเคลื่อนของ IOL แตกต่างกันไปตามชนิดของการเคลื่อน การเยื้องศูนย์และการเอียงเกิดจากข้อบกพร่องในขั้นตอนการผ่าตัด เช่น การใส่นอกแคปซูลหรือการใส่ไม่สมมาตร การเคลื่อนภายในแคปซูลคือการจมของ IOL ไปทางด้านหลังเนื่องจากความก้าวหน้าของการฉีกขาดของเอ็นซินน์ และกลุ่มอาการเอ็กซ์โฟลิเอชันเป็นสาเหตุที่พบบ่อยที่สุดของการเสื่อมของเอ็นซินน์ คิดเป็นประมาณ 40% ของกรณีการเคลื่อนภายในแคปซูล การเคลื่อนนอกแคปซูลมักเกิดขึ้นหลังภาวะแทรกซ้อนของแคปซูลระหว่างผ่าตัด การตกของ IOL เกิดขึ้นเมื่อการเคลื่อนภายในแคปซูลดำเนินไปจนเอ็นซินน์ฉีกขาดทั้งหมด หรือเมื่อ IOL หลุดออกจากแคปซูลโดยสมบูรณ์ในการเคลื่อนนอกแคปซูล
เอ็นซินน์ดึงเส้นศูนย์สูตรของแคปซูลเลนส์ในทิศทาง 360 องศา ทำหน้าที่สองอย่างคือ การยึดตำแหน่งไปยังศูนย์กลางของแกนสายตา และการรักษารูปร่างของแคปซูลโดยการดึงอย่างสม่ำเสมอ ขึ้นอยู่กับระดับและขอบเขตของการฉีกขาด การยึดตำแหน่ง การรักษารูปร่าง หรือทั้งสองอย่างอาจสูญเสียไป
ปัจจัยเสี่ยงทางจักษุวิทยา
กลุ่มอาการเอ็กซ์โฟลิเอชัน (PXF): สาเหตุที่พบบ่อยที่สุด สารเอ็กซ์โฟลิเอชันสะสมในเอ็นซินน์ ทำให้เส้นใยอ่อนแอลงเรื่อยๆ คิดเป็นประมาณ 40% ของกรณีการเคลื่อนภายในแคปซูล
หลังการผ่าตัดน้ำวุ้นตา: ความเสียหายต่อเอ็นซินน์และการสูญเสียการรองรับของน้ำวุ้นตาจากการตัดน้ำวุ้นตาส่วนปลาย มักเกิดหลังผ่าตัด 10-20 ปี
สายตาสั้นมาก: ความอ่อนแอของแคปซูลและเอ็นซินน์จากการยืดของแกนตา และการรองรับที่ลดลงจากน้ำวุ้นตากลายเป็นของเหลว
การหดรัดของแคปซูลด้านหน้า (capsular phimosis): การหดตัวเข้าสู่ศูนย์กลางจากการเพิ่มจำนวนของเซลล์เยื่อบุเลนส์และการเปลี่ยนเป็นไมโอไฟโบรบลาสต์หลังการทำ continuous curvilinear capsulorhexis ทำให้เกิดแรงดึงเกินต่อเอ็นซินน์ ซึ่งเป็นสาเหตุหนึ่งของเลนส์เคลื่อนในระยะหลัง
ปัจจัยเสี่ยงทางระบบและภายนอก
โรคผิวหนังอักเสบภูมิแพ้: การบาดเจ็บเชิงกลต่อเอ็นซินน์จากการขยี้ตาซ้ำๆ ไม่เหมาะกับการยึตรึงภายในตาขาว
กลุ่มอาการมาร์แฟน: โรคเนื้อเยื่อเกี่ยวพันจากการกลายพันธุ์ของยีน FBN1 ประมาณ 60% ของผู้ป่วยมีเลนส์เคลื่อน
ประวัติการบาดเจ็บ (การบาดเจ็บแบบทื่อ): การฉีกขาดของโซนูลาร์ Zinn เนื่องจากการผิดรูปของลูกตา
ประวัติภาวะแทรกซ้อนระหว่างผ่าตัดของแคปซูล: ประวัติการแตกของแคปซูลหลังหรือการฉีกขาดของแคปซูลหน้าระหว่างผ่าตัดเป็นปัจจัยเสี่ยงต่อการเคลื่อนหลุดภายหลัง
4. การวินิจฉัย วิธีการตรวจ และการเลือกเทคนิคการผ่าตัด
หัวข้อที่มีชื่อว่า “4. การวินิจฉัย วิธีการตรวจ และการเลือกเทคนิคการผ่าตัด”ขั้นตอนการวินิจฉัย
หัวข้อที่มีชื่อว่า “ขั้นตอนการวินิจฉัย”พื้นฐานของการวินิจฉัยคือการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดภายใต้การขยายรูม่านตา แต่เพื่อยืนยันการเคลื่อนหลุดหรือการตกของเลนส์ จำเป็นต้องประเมินในท่านอนหงายภายใต้กล้องจุลทรรศน์ผ่าตัด ในท่านั่ง เลนส์อาจดูปกติในบริเวณรูม่านตา แต่ในท่านอนหงาย การเอียงไปด้านหลังและการจมลงจะชัดเจนในหลายกรณี
การวินิจฉัยก่อนผ่าตัดจำเป็นต้องมีการประเมินดังต่อไปนี้
- การเคลื่อนหรือหลุด (การแยกความแตกต่างของระดับความเบี่ยงเบนของ IOL)
- การเคลื่อนภายในถุงแคปซูลหรือนอกถุงแคปซูล
- วิธีการยก IOL ขึ้นเหนือม่านตา
- การตัดแก้วตาเทียมควรทำมากน้อยเพียงใด
- การเลือกเครื่องมือที่จำเป็นตั้งแต่การถอดออกจนถึงการยึดตรึง
การตรวจที่จำเป็น
หัวข้อที่มีชื่อว่า “การตรวจที่จำเป็น”| วิธีการตรวจ | การใช้งานหลัก |
|---|---|
| กล้องจุลทรรศน์ชนิดกรีดแสง (ภายใต้การขยายรูม่านตา) | การประเมินตำแหน่งและการสั่นของเลนส์แก้วตาเทียม การยืนยันตำแหน่งของแฮปติก |
| กล้องจุลทรรศน์ผ่าตัด (ท่านอนหงาย) | การวินิจฉัยที่แน่ชัดของการเคลื่อนหรือหลุด |
| อัลตราซาวนด์โหมด B | การตรวจหา IOL ในช่องวุ้นตา การยืนยันสภาพของส่วนหลังของลูกตา |
| OCT ส่วนหน้าตา / UBM | การประเมิน IOL ด้านหลังม่านตา การตรวจสอบสภาพของเอ็นซินน์ การประเมินรายละเอียดของส่วนรองรับ |
| กล้องจุลทรรศน์สเปกคูลาร์ | ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา (การประเมินก่อนผ่าตัด) |
| การวัดความโค้งของกระจกตาและความลึกของช่องหน้าม่านตา | การคำนวณกำลังของเลนส์แก้วตาเทียมและการเลือกวิธีการผ่าตัด |
| การตรวจอวัยวะภายในลูกตา | การแยกภาวะแทรกซ้อนทางจอประสาทตา (เช่น จอประสาทตาลอก) |
อัลกอริทึมการเลือกวิธีการผ่าตัด
หัวข้อที่มีชื่อว่า “อัลกอริทึมการเลือกวิธีการผ่าตัด”- มีถุงหุ้มเลนส์รองรับ → ให้ความสำคัญกับการยึดในซิลิอารีซัลคัส (เลนส์ 3 ชิ้น)
- ไม่มีแคปซูลรองรับ, เส้นใยซินน์อ่อนแอ → เย็บหรือตรึงในตาขาว
- โรคภูมิแพ้, นิสัยทุบตา → การเย็บเหมาะสม การตรึงในตาขาวไม่เหมาะสม
- เลนส์แก้วตาเทียมแบบหลายชิ้น PVDF → สามารถตรึงเลนส์เดิมในวุ้นตาใหม่ได้
- จำเป็นต้องผ่าตัดต้อหินพร้อมกัน → เลือกเทคนิคเป็นรายกรณี โดยพิจารณาการรบกวนเยื่อบุตาและตาขาว มีรายงานผู้ป่วยที่ตรึงในตาขาวร่วมกับการตัดทrabeculum6)
- สภาพม่านตาและตาขาวไม่ดี, เลนส์หลุดซ้ำ → พิจารณาเปลี่ยนเป็นเลนส์ห้องหน้า
เกณฑ์การเลือกเทคนิคการผ่าตัด
หัวข้อที่มีชื่อว่า “เกณฑ์การเลือกเทคนิคการผ่าตัด”| รายการประเมิน | วิธีการเย็บ | วิธี Yamane |
|---|---|---|
| เส้นโค้งการเรียนรู้ | เป็นที่ยอมรับแล้ว | ต้องใช้เวลาในการชำนาญ |
| ระยะเวลาโดยประมาณของการผ่าตัด | 20–30 นาที | 15–20 นาที |
| ความเสี่ยงที่ไหมเย็บจะขาดหรือหลุด | มี | ไม่มี |
| ความเสี่ยงต่อการติดเชื้อในลูกตา | ค่อนข้างสูง | ต่ำ |
| ผลลัพธ์ระยะยาว | สะสมมากกว่า 30 ปี | กำลังรวบรวมข้อมูล |
ขั้นแรก ประเมินตำแหน่ง การสั่น และสภาพของโซนูลาร์ Zinn ของ IOL ด้วยกล้องจุลทรรศน์ชนิดกรีดภายใต้การขยายม่านตา หากสงสัยว่ามีการเคลื่อนหรือหลุด ต้องยืนยันท่าหงายภายใต้กล้องจุลทรรศน์ผ่าตัด หากสงสัยว่าหลุดเข้าไปในโพรงวุ้นตา ให้เพิ่มอัลตราซาวนด์โหมด B OCT ส่วนหน้าหรือ UBM มีประโยชน์ในการประเมินรายละเอียดด้านหลังม่านตา และการประเมินความหนาแน่นของเซลล์เยื่อบุผิวก่อนผ่าตัดด้วยกล้องจุลทรรศน์ชนิดสะท้อนแสงมีผลต่อการเลือกเทคนิคการผ่าตัด
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”5-1. ภาพรวมของแผนการรักษา
หัวข้อที่มีชื่อว่า “5-1. ภาพรวมของแผนการรักษา”การจัดการ IOL ที่เคลื่อนหรือหลุดแตกต่างกันอย่างมากตามระดับและสภาพของการเบี่ยงเบน
- การเบี่ยงเบนเล็กน้อย (เช่น การขังของรูม่านตา การขังของแคปซูล การเคลื่อนของห่วงเข้าสู่ช่องหน้าม่านตา การยึดที่ไม่สมมาตรหลังผ่าตัดระยะแรก) → การจัดตำแหน่ง IOL ใหม่ สามารถแก้ไขตำแหน่งด้วยตะขอหรือเครื่องมือรูปช้อนผ่านพอร์ตด้านข้าง
- การเคลื่อน/หลุด → โดยหลักการแล้ว หลังจากนำ IOL ออก จะใส่ IOL ชนิดเย็บใหม่หรือ IOL ที่สามารถยึดติดภายในตาขาวได้
- IOL ที่หลุด → หลังจากตัดวุ้นลูกตาทั้งหมด ใช้คีมผ่าตัดวุ้นลูกตาคีบ IOL ออก การเย็บและการยึดติดภายในตาขาวหลังการนำออกเป็นไปตามปกติ
- IOL หลายชิ้นที่ทำจากวัสดุ PVDF → เนื่องจากส่วนรองรับไม่หักง่าย จึงสามารถยึดติดกับตาขาวใหม่ได้โดยตรงภายในโพรงวุ้นลูกตา
5-2. เทคนิคการนำ IOL ที่เคลื่อนออก
หัวข้อที่มีชื่อว่า “5-2. เทคนิคการนำ IOL ที่เคลื่อนออก”ขั้นแรก ยก IOL ขึ้นเหนือรูม่านตา จากนั้นสร้างแผลที่มีความกว้างเหมาะสมเพื่อนำ IOL ออก
- IOL แบบพับได้: สามารถตัดภายในช่องหน้าม่านตาและนำออกผ่านแผลขนาดเล็กกว้าง 3-4 มม.
- IOL PMMA: จำเป็นต้องมีแผลผ่าตัดขนาดประมาณ 6.5 มม. เพื่อให้พอดีกับส่วนเลนส์
- IOL ตก: สามารถยกขึ้นสู่ระดับม่านตาได้โดยใช้ของเหลวเพอร์ฟลูออโรคาร์บอน (LPFC)
- การปกป้องเยื่อบุผิวก่อนกระจกตา: เติมสารหนืด (OVD) ขณะเคลื่อนย้ายหรือถอด IOL
5-3. การเย็บตรึง (การตรึงผ่านตาขาว)
หัวข้อที่มีชื่อว่า “5-3. การเย็บตรึง (การตรึงผ่านตาขาว)”หลักการ: ผูกไหมที่ไม่ละลายกับส่วนรองรับ IOL โดยวิธี ab interno หรือ ab externo จากนั้นตรึงกับตาขาวผ่านร่องซิลิอารี การตรึงสองจุดเป็นมาตรฐาน
เทคนิคเฉพาะด้วยวิธี Cowhitch:
- สร้างแผ่นตาขาวบริเวณลิมบัสที่ตำแหน่ง 12 นาฬิกา
- เจาะร่องซิลิอารีด้วยเข็มยาวที่มีไหมโพลีโพรพิลีน 9-0
- เจาะจากทิศทาง 6 นาฬิกาด้วยเข็มต้อนรับเกจ 30
- เชื่อมต่อเข็มยาวและเข็มรับเพื่อร้อยไหมเย็บ
- ผูกส่วนรองรับ IOL ด้วยปม cow-hitch
- ใส่ส่วนรองรับเข้าไปในตำแหน่งร่องซิลิอารีที่กำหนด
- เย็บและยึดติดกับตาขาวใต้แผ่นตาขาว
วิธีการนำ haptic ออกภายนอก: ส่วนรองรับ IOL ถูกสอดเข้าไปในเข็มขนาด 25-gauge และนำออกทางแผลผ่านพอร์ตด้านข้าง หลังจากผูกปม cow-hitch แล้ว ปลายเข็มจะถูกจี้ด้วยไฟฟ้าเพื่อสร้างปุ่มแล้วดึงเข้าไปในอุโมงค์ตาขาว
การเลือกไหมเย็บ:
- ไหมโพลีโพรพิลีน 9-0 หรือ 8-0 เป็นมาตรฐาน ไหม 10-0 โพลีโพรพิลีนมีความเสี่ยงขาดโดยเฉลี่ย 4-6.5 ปี 4)
- ไหม Gore-Tex CV-8 มีความต้านทานแรงดึงสูง คาดว่าจะลดความเสี่ยงขาดในระยะยาว
สถานการณ์ที่พิจารณาการรักษาถุงเลนส์ไว้: ในกรณีที่เอ็นซินน์อ่อนแอแต่ยังมีถุงเลนส์รองรับอยู่ อาจพิจารณาวิธีการผ่าตัดที่รักษาถุงเลนส์ไว้ ซึ่งอาจลดการรุกรานเข้าไปในโพรงวุ้นตา แต่ต้องประเมินการฉีกขาดของถุงเลนส์ด้านหลังและความมั่นคงในระยะยาว และเป็นการตัดสินใจเป็นรายบุคคล
ภาวะแทรกซ้อนหลัก:
- การเลื่อนหลุดซ้ำของเลนส์แก้วตาเทียม (การเลื่อนหลุดระยะหลังเนื่องจากไหมเย็บขาด)
- การเอียง (tilt) และการเยื้องศูนย์ (decentration) ของเลนส์แก้วตาเทียม
- เลือดออกในลูกตา
- จอประสาทตาลอก
- การโผล่ การกร่อน หรือการขาดของปมไหมเย็บ5)
- โรคต้อหิน
- การกักรูม่านตาหลังการเย็บ (ส่วนรับแสงอยู่ด้านหลังม่านตาทันทีและไม่ถูกหุ้มด้วยแคปซูล ทำให้เกิดซ้ำได้ง่าย)
5-4. การตรึงภายในตาขาว (วิธี Yamane / การตรึงภายในตาขาวแบบมีปีก)
หัวข้อที่มีชื่อว่า “5-4. การตรึงภายในตาขาว (วิธี Yamane / การตรึงภายในตาขาวแบบมีปีก)”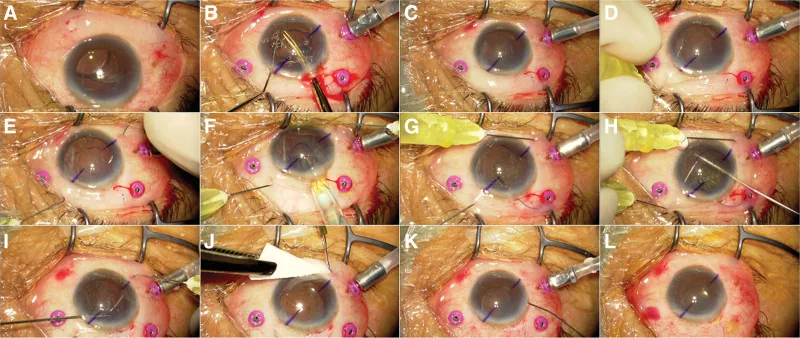
หลักการ: สร้างอุโมงค์ในตาขาวด้วยเข็มบางขนาด 30-gauge สอด haptic ของ IOL 3 ชิ้นเข้าไปในรูเข็มแล้วดึงออกนอกตาขาว จากนั้นจี้ปลาย haptic เพื่อสร้างปุ่ม (flange) รูปทรงกลม IOL จะถูกยึดโดยการล็อกปุ่มไว้ภายในอุโมงค์ตาขาว ไม่มีการใช้ไหมเย็บหรือกาวใดๆ 1)
ขั้นตอนเฉพาะด้วยวิธีเข็มคู่ของยามาเนะ:
- แทงเข็มบางเบอร์ 30 เกจที่ตำแหน่งสมมาตร 180 องศาสองจุด ห่างจากลิมบัสกระจกตา 2 มม.
- สอด haptic ของ IOL แต่ละอันเข้าไปในรูเข็มแต่ละอัน
- ดึง haptic พร้อมเข็มออกมาด้านนอกตาขาว
- จี้ปลาย haptic ด้วยไฟฟ้าอุณหภูมิต่ำเพื่อสร้างปุ่ม (flange) ทรงกลม
- ดึงปุ่มกลับเข้าไปในอุโมงค์ตาขาวเพื่อฝังและยึดตรึง
IOL ที่แนะนำ: IOL 3 ชิ้นที่มี haptic ทำจาก PVDF (โพลีไวนิลิดีนฟลูออไรด์) มีความทนทานสูง ใช้ CT Lucia 602P, NX-70 เป็นต้น
ข้อดี:
- ไม่จำเป็นต้องสร้างแผ่นปิดตาขาว ทำให้มีการบุกรุกน้อย
- ไม่มีความเสี่ยงต่อการเคลื่อนหลุดระยะหลังเนื่องจากไหมเย็บขาด
- สามารถคาดหวังการฟื้นฟูการมองเห็นได้เร็ว
- เมื่อทำร่วมกับการผ่าตัดต้อหิน จะพิจารณาเลือกเทคนิคการผ่าตัดเป็นรายบุคคลเพื่อหลีกเลี่ยงการรบกวนเยื่อบุตาและตาขาว 6)
ภาวะแทรกซ้อนที่สำคัญ:
- ความดันลูกตาสูง
- การเอียง (tilt) และการเยื้องศูนย์ของเลนส์แก้วตาเทียม 10)
- การขังของรูม่านตา (optic capture)
- เลือดออกในน้ำวุ้นตา
- จอประสาทตาบวมน้ำชนิดซีสตอยด์ (CME)
- การทะลุเยื่อบุตาและการกัดกร่อนโดย haptic
- เยื่อบุตาอักเสบ2)
ข้อควรระวังสำคัญ: การตรึงภายในตาขาวไม่เหมาะสมสำหรับผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้ที่มีนิสัยขยี้ตา และจะเลือกวิธีการเย็บแทน
5-5. ตารางเปรียบเทียบเทคนิคการผ่าตัด
หัวข้อที่มีชื่อว่า “5-5. ตารางเปรียบเทียบเทคนิคการผ่าตัด”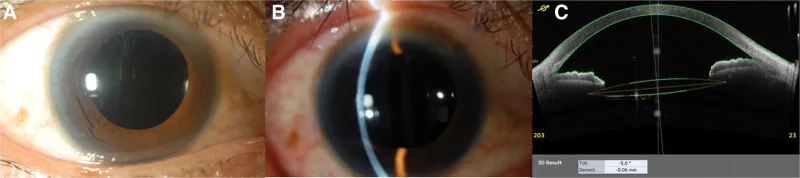
| รายการ | การเย็บ (การยึดผ่านตาขาวด้วยไหมเย็บ) | การยึดภายในตาขาว (วิธี Yamane) |
|---|---|---|
| หลักการยึด | ยึด haptic กับตาขาวด้วยไหมเย็บ | ฝังหน้าแปลน haptic ในอุโมงค์ตาขาว |
| ไหมเย็บ | จำเป็น (เช่น 9-0/8-0 โพลีโพรพิลีน) | ไม่จำเป็น |
| แผ่นปิดตาขาว | จำเป็น | ไม่จำเป็น |
| IOL ที่เหมาะสม | หลากหลายตัวเลือก (รวมถึง PMMA) | IOL 3 ชิ้น (แนะนำ haptic PVDF) |
| ความเสี่ยงต่อการฉีกขาดระยะหลัง | มี (รายงานการฉีกขาดโดยเฉลี่ยที่ 4-6.5 ปี 4)) | ไม่มี |
| ความเสี่ยงการกัดกร่อนของแฮปติก | ต่ำ | มี |
| ความซับซ้อนของขั้นตอน | ค่อนข้างสูง | สูง (ต้องมีความชำนาญ) |
| ความเหมาะสมกับนิสัยการเคาะตา | เหมาะสม | ไม่เหมาะสม |
| การผ่าตัดต้อหินร่วม | พิจารณาเป็นรายกรณี | พิจารณาเป็นรายกรณี6) |
| ความแม่นยำในการทำนายค่าสายตา (ภายใน ±0.5 D) | ประมาณ 50% | ประมาณ 50% |
การวิเคราะห์อภิมานแบบเครือข่ายของสามวิธี (การยึดติดม่านตา การเย็บทะลุตาขาว และการยึดติดภายในตาขาว) ยืนยันว่าประสิทธิภาพเทียบเท่ากัน3)AAO PPP ยังแนะนำทั้งสามวิธีแบบคู่ขนาน (I+, ดี, แข็งแรง)2)
5-6. จุดสำคัญในการเย็บเมื่อเส้นใยซินน์ฉีกขาด
หัวข้อที่มีชื่อว่า “5-6. จุดสำคัญในการเย็บเมื่อเส้นใยซินน์ฉีกขาด”หากตรวจพบการฉีกขาดของเส้นใยซินน์ระหว่างการผ่าตัด ให้ดำเนินการตามขั้นตอนต่อไปนี้
- ใช้ CTR (Capsular Tension Ring) ชั่วคราวเพื่อทำ PEA (Phacoemulsification)
- หลังจาก PEA เสร็จสิ้น ให้นำ CTR และถุงเลนส์ออกพร้อมกันผ่านแผลขนาดเล็ก
- ทำ vitrectomy ส่วนหน้าก่อนการเย็บ
- ทุกขั้นตอนสามารถทำได้ผ่านแผลที่กระจกตา-ตาขาวขนาดน้อยกว่า 3.0 มม. และพอร์ตกระจกตาสองตำแหน่งขนาดน้อยกว่า 2.0 มม.
ทั้งนี้ พบว่าวงแหวนเย็บถุงเลนส์ (CTR แบบเย็บ) มีปัจจัยที่ไม่แน่นอนเกี่ยวกับผลลัพธ์ระยะยาว ดังนั้นจึงไม่แนะนำโดยทั่วไป
การเย็บ (การตรึงผ่านตาขาว)
ข้อบ่งชี้: การสูญเสียการรองรับของถุงหุ้มเลนส์โดยทั่วไป, การฉีกขาดของ Zinn zonule, นิสัยการขยี้ตาในผู้ป่วยภูมิแพ้, เลนส์แก้วตาเทียมชนิดต่างๆ (รวมถึง PMMA)
ไหมเย็บ: ไหม prolene เบอร์ 9-0 หรือ 8-0. ผูกกับ haptic ด้วยวิธี cow-hitch และเย็บใต้ flap ตาขาวผ่าน sulcus ciliary
ข้อดี: สามารถใช้ได้กับเลนส์แก้วตาเทียมหลายรูปแบบ. การยึดติดที่แน่นหนา. เหมาะสำหรับผู้ป่วยที่มีนิสัยขยี้ตา
ข้อเสีย: ความเสี่ยงต่อการขาดของไหม (การเลื่อนหลุดระยะหลัง). จำเป็นต้องสร้าง flap ตาขาว. ยากที่จะทำพร้อมกับการผ่าตัดต้อหิน
การยึดติดภายในตาขาว (วิธี Yamane)
ข้อบ่งชี้: การสูญเสียการรองรับของถุงหุ้มเลนส์, กรณีที่ทำพร้อมกับการผ่าตัดต้อหิน, เลนส์แก้วตาเทียมแบบ 3 ชิ้น (ที่มี haptic ทำจาก PVDF), กรณีที่ต้องการการผ่าตัดที่มีการรุกรานน้อยที่สุด
วิธีการยึด: อุโมงค์ตาขาวด้วยเข็มบาง 30G + ล็อคแฮปติก ไม่ต้องใช้ไหมเย็บ กาว หรือแผ่นปิดตาขาว
ข้อดี: รุกรานน้อย ไม่มีความเสี่ยงไหมเย็บขาด เหมาะกับการผ่าตัดต้อหินร่วม ฟื้นฟูการมองเห็นเร็ว
ข้อเสีย: ต้องอาศัยความชำนาญ ไม่เหมาะกับผู้ป่วยที่ชอบขยี้ตา เสี่ยงต่อการสึกกร่อนของแฮปติก
การวิเคราะห์อภิมานแบบเครือข่ายแสดงว่าทั้งสามวิธี (ยึดม่านตา เย็บผ่านตาขาว และยึดในตาขาว) มีประสิทธิภาพเท่าเทียมกัน 3) การเลือกเทคนิคขึ้นอยู่กับประวัติผู้ป่วย ความชำนาญของศัลยแพทย์ และชนิดของเลนส์แก้วตาเทียม สำหรับผู้ป่วยภูมิแพ้ที่ชอบขยี้ตา การเย็บยึดปลอดภัยกว่า หากจำเป็นต้องผ่าตัดต้อหินร่วม การยึดในตาขาวมีข้อดีกว่า ทุกเทคนิคมีความแม่นยำในการพยากรณ์ค่าสายตาต่ำกว่า (ประมาณ 50%) เมื่อเทียบกับการยึดในถุงแคปซูล (ภายใน ±0.5 D: ประมาณ 72%) ดังนั้นควรคำนึงถึงความคลาดเคลื่อนของค่าสายตาหลังผ่าตัด
หลังการผ่าตัดเย็บตรึงหรือตรึงในตาขาว เนื่องจาก IOL ไม่ถูกหุ้มด้วยถุงเลนส์ด้านหลังม่านตาโดยตรง จึงทำให้เกิดการขังของรูม่านตาซ้ำได้ง่าย หากมีการเปลี่ยนแปลงของการมองเห็น ควรไปพบแพทย์ทันที ในการผ่าตัดเย็บตรึง มีความเสี่ยงต่อการเลื่อนหลุดระยะปลายเนื่องจากไหมเย็บเสื่อมหรือขาดในระยะยาว ดังนั้นควรตรวจตาเป็นประจำ หลีกเลี่ยงการขยี้ตาอย่างแรงหรือกระแทกจากภายนอก หากมีนิสัยทุบตาจากโรคภูมิแพ้ อาจต้องประสานงานกับแพทย์ผิวหนังและจิตเวช
6. การพยากรณ์โรคและระยะยาว
หัวข้อที่มีชื่อว่า “6. การพยากรณ์โรคและระยะยาว”การพยากรณ์การมองเห็น
หัวข้อที่มีชื่อว่า “การพยากรณ์การมองเห็น”ทั้งการเย็บและการตรึงภายในตาขาว ประมาณ 60-80% ของกรณีบรรลุค่าการมองเห็นที่ดีที่สุดที่แก้ไขแล้ว 0.6 หรือมากกว่าใน 3 เดือนหลังผ่าตัด อัตราการบรรลุความแม่นยำในการหักเหของแสงภายใน ±0.5 D อยู่ที่ประมาณ 50% ซึ่งต่ำกว่าการตรึงในถุง (ประมาณ 72%) จึงต้องอธิบายให้เพียงพอก่อนการผ่าตัด
ความถี่ของภาวะแทรกซ้อนหลัก
หัวข้อที่มีชื่อว่า “ความถี่ของภาวะแทรกซ้อนหลัก”| ภาวะแทรกซ้อน | วิธีการเย็บ | วิธี Yamane | หมายเหตุพิเศษ |
|---|---|---|---|
| ไหมเย็บขาดหรือหลุด | 5-15% | 0% | ภาวะแทรกซ้อนระยะหลังที่สำคัญของวิธีการเย็บ |
| เยื่อบุตาอักเสบภายในลูกตา | 0.1-0.2% | <0.1% | มีแนวโน้มต่ำในวิธี Yamane |
| IOL เคลื่อนหรือเบี่ยง | 5-10% | 2-5% | แนวแกนสายตาเบี่ยง |
| IOL เอียงหรือเยื้องศูนย์ | มี | มี10) | สาเหตุของความคลาดเคลื่อนของการหักเหแสง |
| ค่าสายตาผิดปกติ | แปรผัน | แปรผัน | การคำนวณกำลังของเลนส์แก้วตาเทียมมีความสำคัญ |
| ช่องหน้าม่านตาตื้น | พบได้น้อย | พบได้น้อย | พบได้น้อยที่รุนแรง |
| การจับรูม่านตา | มี | มี | เนื่องจากส่วนเลนส์อยู่ด้านหลังม่านตาทันที |
ประเด็นการติดตามระยะยาว
หัวข้อที่มีชื่อว่า “ประเด็นการติดตามระยะยาว”- ในการผ่าตัดเย็บ จำเป็นต้องมาตรวจตามนัดเป็นระยะในระยะยาวเพื่อเตรียมรับมือกับ IOL หลุดในระยะหลังเนื่องจากการเสื่อมของไหมเย็บ
- ในวิธี Yamane ให้ตรวจสอบการเปลี่ยนแปลงตามเวลาของการทะลุ/กร่อนเยื่อบุตาของ haptic การเอียง/เยื้องศูนย์ของ IOL
- อาการบวมน้ำที่จอประสาทตาชนิดซีสตอยด์ (CME) อาจเกิดขึ้นหลายเดือนหลังการผ่าตัด และทำการประเมิน OCT เมื่อการมองเห็นลดลง
7. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “7. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”การทำงานของ Zonule of Zinn และกลไกการเยื้องศูนย์ของ IOL
หัวข้อที่มีชื่อว่า “การทำงานของ Zonule of Zinn และกลไกการเยื้องศูนย์ของ IOL”Zonule of Zinn ดึงแคปซูลเลนส์ในทุกทิศทาง 360 องศา มีหน้าที่สองประการ: การยึดตำแหน่งบนแกนสายตาและการรักษารูปร่างของแคปซูลโดยการดึงอย่างสม่ำเสมอ ขึ้นอยู่กับระดับและขอบเขตของการฉีกขาด หน้าที่หนึ่งหรือทั้งสองอย่างอาจสูญเสียไป
กลไกการเยื้องศูนย์ของ IOL ตามสาเหตุมีดังนี้:
- การเยื้องศูนย์และการเอียง: เนื่องจากความบกพร่องในขั้นตอนการผ่าตัด เช่น การใส่ถุงนอกแคปซูล การใส่ไม่สมมาตร หรือการใส่ที่ไม่เหมาะสมขณะเย็บหรือยึดกับตาขาว
- การเคลื่อนหลุดในถุงแคปซูล: ภาวะที่ IOL จมลงด้านหลังเมื่อเส้นใยซินน์ฉีกขาดมากขึ้น กลุ่มอาการเอ็กซ์โฟลิเอชันพบประมาณ 40% รองลงมาคือการผ่าตัดวุ้นตา สายตาสั้นมาก และนิสัยขยี้ตาในผู้ป่วยภูมิแพ้
- การเคลื่อนหลุดนอกถุงแคปซูล: มักเกิดขึ้นหลังภาวะแทรกซ้อนของถุงแคปซูลระหว่างผ่าตัด
- IOL ตก: เมื่อการเคลื่อนหลุดในถุงแคปซูลดำเนินไปจนเส้นใยซินน์ฉีกขาดทั้งหมด หรือเมื่อ IOL หลุดออกจากถุงแคปซูลโดยสมบูรณ์ในการเคลื่อนหลุดนอกถุงแคปซูล
ความอ่อนแอของเส้นใยซินน์ในกลุ่มอาการเอ็กซ์โฟลิเอชัน
หัวข้อที่มีชื่อว่า “ความอ่อนแอของเส้นใยซินน์ในกลุ่มอาการเอ็กซ์โฟลิเอชัน”ในกลุ่มอาการเอ็กซ์โฟลิเอชัน สารเอ็กซ์โฟลิเอชันจะสะสมบนม่านตา ผิวเลนส์ มุมช่องหน้าห้อง และผิวของซิลิอารีบอดี สารนี้สะสมโดยตรงบนเส้นใยซินน์ ทำให้เส้นใยอ่อนแอลงตามอายุ มักมีม่านตาขยายไม่ดีร่วมด้วยระหว่างการผ่าตัดต้อกระจก ทำให้การผ่าตัดยากขึ้น
การเลื่อนหลุดระยะปลายเนื่องจากการหดรัดตัวของแคปซูลด้านหน้า
หัวข้อที่มีชื่อว่า “การเลื่อนหลุดระยะปลายเนื่องจากการหดรัดตัวของแคปซูลด้านหน้า”หลังการทำ continuous curvilinear capsulorhexis (CCC) เซลล์เยื่อบุผิวเลนส์ที่ขอบของแคปซูลจะเพิ่มจำนวนและเปลี่ยนสภาพเป็น myofibroblasts เมื่อแรงหดตัวเข้าสู่ศูนย์กลางที่เซลล์เหล่านี้สร้างขึ้นมีมากกว่าแรงดึงออกจากศูนย์กลางของ zonule of Zinn จะเกิดการหดรัดตัวของแคปซูลด้านหน้า (capsulophimosis) การเพิ่มขึ้นของน้ำหนักของ IOL และแคปซูลเนื่องจากต้อกระจกทุติยภูมิจะเพิ่มความเครียดต่อ zonule of Zinn มากขึ้น
ลักษณะการหักเหของแสงของ IOL ที่เย็บหรือยึดในชั้นสเคลอรา
หัวข้อที่มีชื่อว่า “ลักษณะการหักเหของแสงของ IOL ที่เย็บหรือยึดในชั้นสเคลอรา”IOL หลังการเย็บหรือยึดในชั้นสเคลอราจะมีแนวโน้มเคลื่อนไปทางด้านหน้ามากกว่าการยึดในถุงแคปซูล ทำให้ความสามารถในการทำนายค่าสายตาลดลง อัตราการบรรลุค่าสายตาภายใน ±0.5 D สำหรับการยึดในถุงแคปซูลอยู่ที่ประมาณ 72% ในขณะที่การยึดในชั้นสเคลอราอยู่ที่ประมาณ 50% เท่านั้น 10) นี่เป็นประเด็นสำคัญที่ควรอธิบายให้ผู้ป่วยเข้าใจก่อนการผ่าตัด
ข้อบ่งชี้ในการเย็บเมื่อแคปซูลด้านหลังแตก
หัวข้อที่มีชื่อว่า “ข้อบ่งชี้ในการเย็บเมื่อแคปซูลด้านหลังแตก”ในกรณีที่แคปซูลด้านหลังแตกระหว่างผ่าตัดจนไม่สามารถใส่ IOL นอกถุงแคปซูลได้ การเย็บยึด IOL เป็นข้อบ่งชี้ หัตถการมีความซับซ้อนและมีอัตราภาวะแทรกซ้อนสูง แนะนำให้มอบหมายให้ศัลยแพทย์ที่มีความชำนาญทำ
8. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “8. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การประยุกต์ใช้เลนส์ปรับค่าได้ด้วยแสง (LAL) ในการยึดตรึงกับตาขาว
หัวข้อที่มีชื่อว่า “การประยุกต์ใช้เลนส์ปรับค่าได้ด้วยแสง (LAL) ในการยึดตรึงกับตาขาว”ความท้าทายที่ใหญ่ที่สุดหลังการผ่าตัดเย็บหรือยึดตรึงภายในตาขาวคือความสามารถในการทำนายค่าสายตาที่ต่ำ (อัตราการบรรลุ ±0.5 D: ประมาณ 50%10)) เลนส์ปรับค่าได้ด้วยแสง (Light Adjustable Lens; LAL) คือ IOL ที่สามารถปรับค่าสายตาหลังผ่าตัดด้วยการฉายรังสี UV
Ma และคณะ (2023) ได้ทำการยึดตรึง haptic ภายในตาขาวโดยใช้ trocar (ISHF) ร่วมกับ LAL ในหญิงอายุ 53 ปีที่มีภาวะเลนส์เคลื่อนย่อยทั้งสองข้างโดยธรรมชาติ7) หลังผ่าตัด มีการปรับค่าสายตาเพื่อให้ได้ micro-monovision และตาทั้งสองข้างมีค่าสายตา 20/20 โดยไม่ต้องแก้ไข การประยุกต์ใช้ LAL ในการยึดตรึงกับตาขาวเป็นแนวทางที่มีแนวโน้มดีในการเอาชนะจุดอ่อนที่ใหญ่ที่สุดของการผ่าตัดยึดตรึงตาขาว นั่นคือความคลาดเคลื่อนในการทำนายค่าสายตา
การทำให้ขั้นตอนง่ายขึ้นด้วยวิธีโทรคาร์ดัดแปลง
หัวข้อที่มีชื่อว่า “การทำให้ขั้นตอนง่ายขึ้นด้วยวิธีโทรคาร์ดัดแปลง”Bever และคณะ (2021) รายงานวิธีดัดแปลงโดยการปล่อย IOL ลงบนจอประสาทตาโดยเจตนา จากนั้นใช้คีมขนาด 27-gauge จับปลาย haptic โดยตรงแล้วดึงออกนอกตาขาว8) ไม่จำเป็นต้องจัดการบริเวณระนาบม่านตา และเทคนิคนี้ปลอดภัยและมีประสิทธิภาพสำหรับศัลยแพทย์ที่ชำนาญการผ่าตัดวุ้นตาและจอประสาทตา IOL มีความคงตัวและอยู่ตรงกลางดีในทั้งสี่กรณี
การยึด IOL แบบหลายจุดโฟกัสซ้ำด้วยวิธีสายรัด
หัวข้อที่มีชื่อว่า “การยึด IOL แบบหลายจุดโฟกัสซ้ำด้วยวิธีสายรัด”Eom และคณะ (2022) รายงานการยึดภายในตาขาวแบบ 4 จุดด้วยไหมโพลีโพรพิลีน 6-0 โดยใช้วิธีสายรัดสำหรับ IOL แบบหลายจุดโฟกัสที่เคลื่อนหลุดบางส่วนที่มี haptic แบบห่วง C และห่วง C คู่9) โดยการสร้างห่วงคล้ายสายรัดจากไหมเย็บ สามารถยึดแน่นที่รอยต่อออปติก-แฮปติก และได้ IOL อยู่ตรงกลางดีและการมองเห็นระยะไกลและใกล้ในทั้งสองกรณี
การยึดภายในตาขาวแบบ 4 จุด
หัวข้อที่มีชื่อว่า “การยึดภายในตาขาวแบบ 4 จุด”Canabrava (2020) รายงานเทคนิคการยึดภายในตาขาวแบบ 4 จุดโดยไม่ใช้แผ่นปิดตาขาว ไหมเย็บ หรือกาว11) การยึด haptic ที่ 4 จุดคาดว่าจะช่วยลดการเอียง (tilt)
9. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “9. เอกสารอ้างอิง”- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124:1136-1142.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129:P52-P142.
- Li X, Ni S, Li S, et al. Comparison of three intraocular lens implantation procedures for aphakic eyes with insufficient capsular support: A network meta-analysis. Am J Ophthalmol. 2018;192:10-19.
- John T, Tighe S, Hashem O, et al. New use of 8-0 polypropylene suture for four-point scleral fixation of secondary intraocular lenses. J Cataract Refract Surg. 2018;44(12):1421-1425.
- Yamane S, Ito A. Flanged fixation: Yamane technique and its application. Curr Opin Ophthalmol. 2021;32:19-24.
- Mano Y, Mizobuchi K, Watanabe T, Watanabe A, Nakano T. Minimally invasive surgery for intraocular lens removal and intrascleral intraocular lens fixation with trabeculectomy in a patient with dislocated intraocular lens and elevated intraocular pressure. Case Rep Ophthalmol. 2021;12:538-542. PMID: 34248588. PMCID: PMC8255743. doi:10.1159/000511593.
- Ma CJ, Schallhorn CC, Stewart JM, Schallhorn JM. Modified intrascleral haptic fixation of the light adjustable lens in a case of spontaneous adult-onset bilateral lens subluxation. Am J Ophthalmol Case Rep. 2023;31:101864.
- Bever GJ, Liu Y, Stewart JM. Modified technique for trocar-based sutureless scleral fixation of intraocular lenses: a new approach to haptic externalization. Am J Ophthalmol Case Rep. 2021;23:101145.
- Eom Y, Lee YJ, Park SY, et al. Cable tie technique for securing scleral fixation suture to intraocular lens. Am J Ophthalmol Case Rep. 2022;27:101646.
- Kumar DA, Agarwal A, Chandrasekar R, Priyanka V. Long-term assessment of tilt of glued intraocular lenses: An optical coherence tomography analysis 5 years after surgery. Ophthalmology. 2015;122:48-55.
- Canabrava S, Canedo Domingos Lima AC, Ribeiro G. Four-flanged intrascleral intraocular lens fixation technique: No flaps, no knots, no glue. Cornea. 2020;39:527-528.
