Dấu hiệu trật IOL

Kỹ thuật khâu cố định và cố định trong củng mạc (Cố định củng mạc IOL)
Các điểm chính trong nháy mắt
Phần tiêu đề “Các điểm chính trong nháy mắt”1. Khâu và cố định trong củng mạc là gì?
Phần tiêu đề “1. Khâu và cố định trong củng mạc là gì?”Khâu cố định và cố định trong củng mạc là các thuật ngữ chung cho các thủ thuật phẫu thuật để cố định lại thủy tinh thể nhân tạo (IOL) bị mất hỗ trợ bao. Chúng được chỉ định khi không có hỗ trợ bao, như trong trường hợp rách bao sau, đứt dây chằng Zinn, lệch IOL, rơi IOL, hoặc mất thể thủy tinh. Trong trường hợp đứt dây chằng Zinn, kết thúc phẫu thuật bằng khâu cố định là lý tưởng nhất cho tiên lượng dài hạn, và kỹ thuật khâu IOL 7,0 mm qua đường rạch nhỏ đã được thiết lập.
Khâu cố định (cố định chỉ củng mạc) là kỹ thuật trong đó chỉ không tiêu được buộc vào haptic của IOL và cố định vào củng mạc qua rãnh mi. Được thực hiện bằng phương pháp ab interno (từ trong mắt) hoặc ab externo (từ ngoài mắt).
Cố định trong củng mạc (cố định haptic trong củng mạc) là kỹ thuật trong đó haptic của IOL được luồn qua một đường hầm củng mạc được tạo bằng kim 30 gauge mà không sử dụng chỉ khâu hay chất kết dính, và được giữ chặt bằng một mặt bích (phình cầu) được tạo ra bằng cách đốt. Kỹ thuật tiêu biểu là phương pháp kim đôi (phương pháp Yamane) được Yamane và cộng sự báo cáo vào năm 2017. 1)
Lưu ý rằng bài viết này khác với bài viết “Lệch thủy tinh thể nhân tạo” đề cập đến tổng quan về bệnh lý và chẩn đoán lệch IOL, và bài viết “Đặt IOL thứ cấp” đề cập đến các thủ thuật đặt IOL thứ cấp nói chung, vì bài viết này tập trung cụ thể vào kỹ thuật khâu cố định và cố định trong củng mạc cũng như lựa chọn thủ thuật.
Chỉ định chính
Phần tiêu đề “Chỉ định chính”- Lệch IOL: Lệch hoặc rơi IOL do đứt dây chằng Zinn.
- Mắt không thể thủy tinh: Khi không có hỗ trợ bao do biến chứng hoặc chấn thương trong lần phẫu thuật đầu
- Suy hỗ trợ bao: Mắt có tổn thương một phần bao thể thủy tinh
- Rách bao sau: Khi không thể đặt trong bao
- Thay IOL: Thay thế IOL hiện tại do đục hoặc sai số khúc xạ
| Tình trạng chỉ định | Phẫu thuật tương ứng |
|---|---|
| Lệch IOL nhẹ (chỉ điều chỉnh vị trí) | Phục hồi vị trí IOL |
| Trật IOL hoặc mất hỗ trợ bao | Khâu hoặc cố định trong củng mạc |
| Rơi IOL (vào khoang dịch kính) | Cắt dịch kính + khâu hoặc cố định trong củng mạc |
| Đứt dây chằng Zinn + PEA đồng thời | Sử dụng tạm thời CTR → khâu cố định |
| Rách bao sau (không thể đặt thể thủy tinh nhân tạo ngoài bao) | Khâu cố định (do bác sĩ phẫu thuật giàu kinh nghiệm thực hiện) |
Kỹ thuật khâu cố định là phương pháp cố định haptic của IOL vào củng mạc qua rãnh thể mi bằng chỉ không tiêu (ví dụ polypropylene 9-0 hoặc 8-0). Kỹ thuật này yêu cầu tạo vạt củng mạc và có nguy cơ trật muộn do đứt chỉ lâu dài. Kỹ thuật cố định trong củng mạc (phương pháp Yamane) không sử dụng chỉ khâu; haptic được đưa vào đường hầm củng mạc tạo bằng kim 30-gauge, sau đó đầu haptic được đốt và tạo mặt bích để cố định. Kỹ thuật này xâm lấn tối thiểu và không có nguy cơ đứt chỉ, nhưng đòi hỏi tay nghề cao và không phù hợp với bệnh nhân dị ứng có thói quen dụi mắt. Phân tích tổng hợp mạng lưới cho thấy hiệu quả của hai kỹ thuật là tương đương. 3)
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Các triệu chứng chủ quan chính của lệch hoặc rơi thủy tinh thể nội nhãn (IOL) như sau:
- Giảm thị lực và thay đổi khúc xạ: Do tật khúc xạ gây ra bởi lệch tâm hoặc nghiêng của IOL, hoặc do phần quang học ra khỏi vùng đồng tử.
- Song thị một mắt và chói lóa: Xảy ra khi cạnh của IOL lộ ra trong vùng đồng tử
- Nhìn dao động: IOL di chuyển khi thay đổi tư thế, làm thay đổi tầm nhìn
- Cảm giác khiếm khuyết thị trường: Xảy ra khi IOL bị lệch hoặc rơi, làm phần quang học di chuyển ra ngoài thị trường.
- Viễn thị nặng: Khi rơi vào khoang thủy tinh thể, xảy ra viễn thị cao tương tự như mắt không thủy tinh thể
- Mỏi mắt: do tật khúc xạ/bất đồng hình ảnh
Kết quả lâm sàng
Phần tiêu đề “Kết quả lâm sàng”Chẩn đoán có thể dễ dàng thực hiện bằng cách làm giãn đồng tử và kiểm tra 4 mục sau.
- Vị trí của phần quang học và phần hỗ trợ của IOL
- Tình trạng của dây chằng Zinn (dây chằng thể mi)
- Tình trạng của bao thể thủy tinh
- Sự hiện diện của rung động (dao động) IOL
Đối với trật hoặc rơi IOL, cần phẫu thuật thay thế, do đó phải kiểm tra dưới kính hiển vi phẫu thuật ở tư thế nằm ngửa. Khi đánh giá ở tư thế ngồi bằng đèn khe, IOL có thể trông như ở vùng đồng tử, nhưng ở tư thế nằm ngửa thường bị nghiêng hoặc lún về phía sau. Trật IOL vào tiền phòng có nguy cơ tổn thương nội mô giác mạc và glôcôm block đồng tử, có thể cần xử trí cấp cứu. Vị trí haptic và mối liên quan với co bao được đánh giá chi tiết bằng đèn khe.
Triệu chứng phổ biến nhất là giảm thị lực. Khi IOL bị lệch, phần quang học của thấu kính ra khỏi đồng tử, gây ra tật khúc xạ. Ngoài ra, có thể xuất hiện song thị một mắt (cạnh IOL lộ ra ở vùng đồng tử), chói lóa, và rung giật nhãn cầu khi thay đổi tư thế. Nếu rơi vào buồng dịch kính, xảy ra viễn thị nặng như mắt không có thủy tinh thể. Trật vào tiền phòng có thể là trường hợp cấp cứu kèm đau mắt và tăng nhãn áp.
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Nguyên nhân lệch IOL khác nhau tùy theo loại lệch. Lệch tâm và nghiêng do sai sót trong quy trình phẫu thuật như đặt ngoài bao hoặc đặt không đối xứng. Trật trong bao là IOL chìm về phía sau do tiến triển đứt dây chằng Zinn, và hội chứng bong tróc là nguyên nhân phổ biến nhất gây thoái hóa dây chằng Zinn, chiếm khoảng 40% các trường hợp trật trong bao. Trật ngoài bao thường xảy ra sau biến chứng bao trong phẫu thuật. Rơi IOL xảy ra khi trật trong bao tiến triển đến đứt hoàn toàn dây chằng Zinn, hoặc khi IOL tách hoàn toàn khỏi bao trong trật ngoài bao.
Dây chằng Zinn kéo xích đạo bao thủy tinh thể theo hướng 360 độ, thực hiện chức năng kép: cố định vị trí vào trung tâm trục thị giác và duy trì hình dạng bao bằng lực kéo đồng đều. Tùy theo mức độ và phạm vi đứt, có thể mất cố định vị trí, duy trì hình dạng, hoặc cả hai.
Yếu tố Nguy cơ Nhãn khoa
Hội chứng bong tróc (PXF): Nguyên nhân phổ biến nhất. Chất bong tróc tích tụ trong dây chằng Zinn, làm sợi yếu dần. Chiếm khoảng 40% các trường hợp trật trong bao.
Sau phẫu thuật dịch kính: Tổn thương dây chằng Zinn và mất hỗ trợ dịch kính do cắt dịch kính ngoại vi. Thường xảy ra sau 10-20 năm phẫu thuật.
Cận thị nặng: Yếu bao và dây chằng Zinn do trục nhãn cầu dài ra, giảm hỗ trợ do dịch kính hóa lỏng.
Co bao trước (hẹp bao): Co hướng tâm do tăng sinh tế bào biểu mô thủy tinh thể và chuyển sản nguyên bào sợi cơ sau mở bao liên tục. Gây căng quá mức lên dây chằng Zinn, góp phần gây trật khớp muộn.
Yếu tố nguy cơ toàn thân và bên ngoài
Viêm da cơ địa: Chấn thương cơ học lên dây chằng Zinn do thói quen dụi mắt nhiều lần. Không phù hợp với cố định củng mạc nội.
Hội chứng Marfan: Bệnh mô liên kết do đột biến gen FBN1. Khoảng 60% trường hợp có lệch thủy tinh thể.
Tiền sử chấn thương (chấn thương cùn): Đứt dây chằng Zinn do biến dạng nhãn cầu.
Tiền sử biến chứng trong phẫu thuật bao: Tiền sử vỡ bao sau hoặc rách bao trước trong phẫu thuật làm tăng nguy cơ lệch thủy tinh thể thứ phát.
4. Chẩn đoán, Phương pháp Xét nghiệm và Lựa chọn Phẫu thuật
Phần tiêu đề “4. Chẩn đoán, Phương pháp Xét nghiệm và Lựa chọn Phẫu thuật”Các bước chẩn đoán
Phần tiêu đề “Các bước chẩn đoán”Cơ sở chẩn đoán là khám đèn khe dưới giãn đồng tử, nhưng để xác định lệch hoặc rơi thủy tinh thể, đánh giá ở tư thế nằm ngửa dưới kính hiển vi phẫu thuật là bắt buộc. Ở tư thế ngồi, thủy tinh thể có thể trông bình thường ở vùng đồng tử, nhưng ở tư thế nằm ngửa, hiện tượng nghiêng sau và lún thường trở nên rõ ràng.
Chẩn đoán trước phẫu thuật cần có các đánh giá sau.
- Trật hoặc rơi (phân biệt mức độ lệch của IOL)
- Trật trong bao hay ngoài bao
- Cách nâng IOL lên trên mống mắt
- Cắt dịch kính đến mức nào
- Lựa chọn dụng cụ cần thiết từ lấy ra đến cố định
Các xét nghiệm bắt buộc
Phần tiêu đề “Các xét nghiệm bắt buộc”| Phương pháp kiểm tra | Công dụng chính |
|---|---|
| Kính hiển vi đèn khe (dưới giãn đồng tử) | Đánh giá vị trí và dao động của IOL, xác nhận vị trí haptic |
| Kính hiển vi phẫu thuật (tư thế nằm ngửa) | Chẩn đoán xác định trật hoặc rơi |
| Siêu âm B-mode | Phát hiện IOL trong buồng dịch kính, kiểm tra tình trạng hậu phòng |
| OCT tiền phòng / UBM | Đánh giá IOL phía sau mống mắt, kiểm tra tình trạng dây chằng Zinn, đánh giá chi tiết phần đỡ |
| Kính hiển vi đặc điểm | Mật độ tế bào nội mô giác mạc (đánh giá trước phẫu thuật) |
| Đo độ cong giác mạc và độ sâu tiền phòng | Tính công suất IOL và quyết định phương pháp phẫu thuật |
| Khám đáy mắt | Loại trừ biến chứng võng mạc (ví dụ bong võng mạc) |
Thuật toán lựa chọn phương pháp phẫu thuật
Phần tiêu đề “Thuật toán lựa chọn phương pháp phẫu thuật”- Có hỗ trợ bao → Ưu tiên cố định rãnh thể mi (IOL 3 mảnh)
- Không hỗ trợ bao, dây chằng Zinn yếu → Khâu hoặc cố định trong củng mạc
- Dị ứng, thói quen đập mắt → Khâu là phù hợp. Cố định trong củng mạc không phù hợp
- IOL đa mảnh PVDF → Có thể tái cố định IOL hiện có trong buồng dịch kính
- Cần phẫu thuật glôcôm đồng thời → Chọn kỹ thuật riêng lẻ, xem xét can thiệp kết mạc và củng mạc. Có báo cáo ca cố định trong củng mạc đồng thời với cắt bè6)
- Tình trạng mống mắt và củng mạc xấu, trật khớp tái phát → Cân nhắc thay bằng ACIOL
Cơ sở lựa chọn kỹ thuật phẫu thuật
Phần tiêu đề “Cơ sở lựa chọn kỹ thuật phẫu thuật”| Mục đánh giá | Phương pháp khâu | Phương pháp Yamane |
|---|---|---|
| Đường cong học tập | Đã được thiết lập | Cần thời gian để thành thạo |
| Thời gian phẫu thuật dự kiến | 20–30 phút | 15–20 phút |
| Nguy cơ đứt hoặc rơi chỉ khâu | Có | Không |
| Nguy cơ nhiễm trùng nội nhãn | Tương đối cao | Thấp |
| Kết quả dài hạn | Tích lũy hơn 30 năm | Dữ liệu đang được thu thập |
Đầu tiên, vị trí, sự dao động và tình trạng của dây chằng Zinn của IOL được đánh giá bằng đèn khe dưới tình trạng giãn đồng tử. Nếu nghi ngờ trật hoặc rơi, phải xác nhận tư thế nằm ngửa dưới kính hiển vi phẫu thuật. Nếu nghi ngờ rơi vào buồng dịch kính, siêu âm chế độ B được bổ sung. OCT đoạn trước hoặc UBM hữu ích để đánh giá chi tiết phía sau mống mắt, và đánh giá trước phẫu thuật mật độ tế bào nội mô giác mạc bằng kính hiển vi đặc điểm ảnh hưởng đến lựa chọn kỹ thuật phẫu thuật.
5. Điều trị Tiêu chuẩn
Phần tiêu đề “5. Điều trị Tiêu chuẩn”5-1. Tổng quan về Kế hoạch Điều trị
Phần tiêu đề “5-1. Tổng quan về Kế hoạch Điều trị”Việc quản lý IOL bị trật hoặc rơi khác nhau đáng kể tùy theo mức độ và tình trạng lệch.
- Lệch nhẹ (như kẹt đồng tử, kẹt bao, trật vòng vào tiền phòng, cố định bất đối xứng sớm sau phẫu thuật) → Chỉnh lại vị trí IOL. Có thể điều chỉnh vị trí bằng móc hoặc thìa qua cổng bên.
- Trật/Rơi → Về nguyên tắc, sau khi lấy IOL ra, sẽ cấy một IOL khâu mới hoặc IOL cố định trong củng mạc.
- IOL Rơi → Sau khi cắt dịch kính toàn bộ, IOL được vớt lên và lấy ra bằng kẹp phẫu thuật dịch kính. Khâu và cố định trong củng mạc sau khi lấy ra như thông thường.
- IOL Đa mảnh Chất liệu PVDF → Vì phần đỡ khó gãy, có thể cố định lại vào củng mạc ngay trong khoang dịch kính.
5-2. Kỹ thuật Lấy IOL Bị Trật
Phần tiêu đề “5-2. Kỹ thuật Lấy IOL Bị Trật”Đầu tiên, nâng IOL lên trên đồng tử, sau đó tạo một đường rạch có độ rộng thích hợp để lấy IOL ra.
- IOL Gấp được: Có thể cắt trong tiền phòng và lấy ra qua một đường rạch nhỏ rộng 3-4 mm.
- IOL PMMA: Cần rạch khoảng 6,5 mm để phù hợp với phần quang học
- IOL rơi: Có thể nâng lên mặt phẳng mống mắt bằng perfluorocarbon lỏng (LPFC)
- Bảo vệ nội mô giác mạc: Bơm đầy chất nhầy (OVD) khi di chuyển hoặc lấy IOL
5-3. Khâu cố định (cố định qua củng mạc)
Phần tiêu đề “5-3. Khâu cố định (cố định qua củng mạc)”Nguyên lý: Chỉ không tiêu được buộc vào phần đỡ IOL bằng phương pháp ab interno hoặc ab externo, sau đó cố định vào củng mạc qua rãnh thể mi. Cố định hai điểm là tiêu chuẩn.
Kỹ thuật cụ thể theo phương pháp Cowhitch:
- Tạo vạt củng mạc ở rìa giác mạc vị trí 12 giờ
- Chọc thủng rãnh thể mi bằng kim dài có chỉ polypropylene 9-0
- Chọc từ hướng 6 giờ bằng kim chào cỡ 30
- Nối kim dài và kim đón để luồn chỉ khâu
- Buộc phần đỡ IOL bằng nút cow-hitch
- Đưa giá đỡ vào vị trí rãnh mi đã định
- Khâu và cố định vào củng mạc dưới vạt củng mạc
Phương pháp đưa haptic ra ngoài: Phần đỡ IOL được đưa vào kim 25-gauge và dẫn ra ngoài vết mổ qua cổng bên, sau khi thắt nút cow-hitch, đầu kim được đốt điện để tạo phồng rồi kéo vào đường hầm củng mạc.
Lựa chọn chỉ khâu:
- Chỉ polypropylene 9-0 hoặc 8-0 là tiêu chuẩn. Chỉ 10-0 polypropylene có nguy cơ đứt trung bình sau 4-6,5 năm 4)
- Chỉ Gore-Tex CV-8 có độ bền kéo cao, dự kiến giảm nguy cơ đứt dài hạn
Các tình huống cân nhắc bảo tồn bao thể thủy tinh: Trong trường hợp dây chằng Zinn yếu nhưng còn hỗ trợ bao thể thủy tinh, có thể cân nhắc phẫu thuật bảo tồn bao. Điều này có thể giảm xâm lấn vào buồng dịch kính, nhưng cần đánh giá rách bao sau và độ ổn định muộn, và là quyết định cá nhân.
Các biến chứng chính:
- Tái trật IOL (trật muộn do đứt chỉ khâu)
- Nghiêng IOL (tilt) và lệch tâm (decentration)
- Xuất huyết nội nhãn
- Bong võng mạc
- Lộ, bào mòn hoặc đứt nút chỉ khâu5)
- Bệnh tăng nhãn áp
- Bắt giữ đồng tử sau khâu (phần quang học nằm ngay sau mống mắt và không được bao phủ bởi bao, dễ tái phát)
5-4. Cố định trong củng mạc (Phương pháp Yamane / cố định trong củng mạc có mặt bích)
Phần tiêu đề “5-4. Cố định trong củng mạc (Phương pháp Yamane / cố định trong củng mạc có mặt bích)”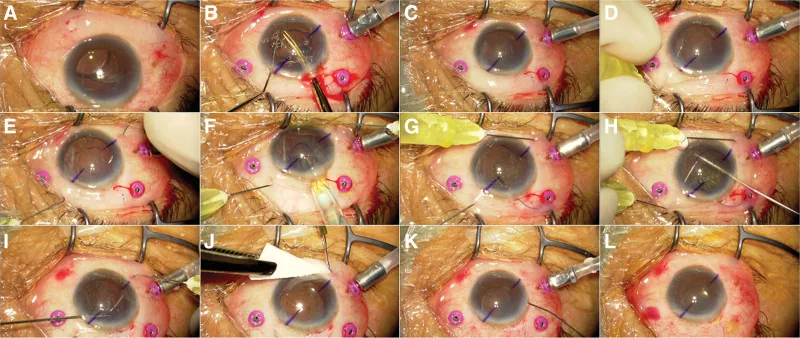
Nguyên lý: Một đường hầm củng mạc được tạo bằng kim thành mỏng 30-gauge, haptic của IOL 3 mảnh được đưa vào lòng kim và kéo ra ngoài củng mạc, sau đó đầu haptic được đốt để tạo thành mặt bích (phình cầu). IOL được cố định bằng cách khóa mặt bích bên trong đường hầm củng mạc. Không sử dụng chỉ khâu hay chất kết dính. 1)
Quy trình cụ thể bằng phương pháp kim đôi Yamane:
- Chọc hai điểm đối xứng 180 độ bằng kim thành mỏng 30-gauge cách rìa giác mạc 2 mm
- Đưa từng haptic của IOL vào lòng mỗi kim
- Kéo haptic cùng kim ra ngoài củng mạc
- Đốt đầu haptic bằng cautery điện nhiệt độ thấp để tạo mặt bích (phình cầu)
- Kéo mặt bích trở lại vào đường hầm củng mạc để cố định và chôn
IOL được khuyến nghị: IOL 3 mảnh với haptic làm bằng PVDF (polyvinylidene fluoride) có độ bền vượt trội. CT Lucia 602P, NX-70, v.v. được sử dụng.
Ưu điểm:
- Không cần tạo vạt củng mạc, ít xâm lấn
- Không có nguy cơ trật muộn do đứt chỉ khâu
- Có thể phục hồi thị lực sớm
- Khi thực hiện đồng thời với phẫu thuật glôcôm, lựa chọn kỹ thuật phẫu thuật được xem xét riêng lẻ để tránh can thiệp vào kết mạc và củng mạc 6)
Các biến chứng chính:
- Tăng nhãn áp
- Nghiêng (tilt) và lệch IOL 10)
- Kẹt đồng tử (optic capture)
- Xuất huyết dịch kính
- Phù hoàng điểm dạng nang (CME)
- xuyên thủng kết mạc và bào mòn do haptic
- viêm nội nhãn2)
Lưu ý quan trọng: Cố định trong củng mạc không phù hợp với bệnh nhân viêm da dị ứng có thói quen dụi mắt, và phương pháp khâu được lựa chọn.
5-5. Bảng so sánh kỹ thuật phẫu thuật
Phần tiêu đề “5-5. Bảng so sánh kỹ thuật phẫu thuật”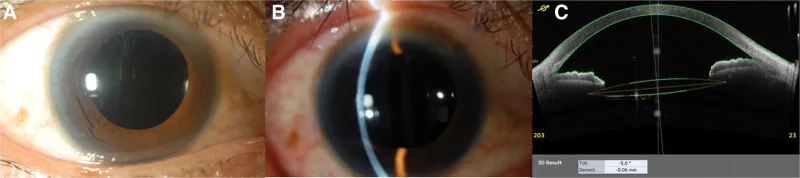
| Mục | Khâu (cố định qua củng mạc bằng chỉ khâu) | Cố định trong củng mạc (phương pháp Yamane) |
|---|---|---|
| Nguyên lý cố định | Cố định haptic vào củng mạc bằng chỉ khâu | Đặt mặt bích haptic vào đường hầm củng mạc |
| Chỉ khâu | Cần (ví dụ: 9-0/8-0 polypropylene) | Không cần |
| Vạt củng mạc | Cần | Không cần |
| IOL phù hợp | Đa dạng lựa chọn (bao gồm PMMA) | IOL 3 mảnh (khuyên dùng haptic PVDF) |
| Nguy cơ rách muộn | Có (trung bình rách được báo cáo sau 4-6,5 năm 4)) | Không |
| nguy cơ xói mòn haptic | thấp | có |
| độ phức tạp của thủ thuật | khá cao | cao (cần thành thạo) |
| Phù hợp với thói quen đập mắt | Phù hợp | Không phù hợp |
| Phẫu thuật glôcôm đồng thời | Quyết định cá nhân | Quyết định cá nhân6) |
| Khả năng dự đoán khúc xạ (trong ±0,5 D) | Khoảng 50% | Khoảng 50% |
Phân tích tổng hợp mạng lưới của ba phương pháp (cố định mống mắt, khâu xuyên củng mạc và cố định trong củng mạc) xác nhận rằng hiệu quả là tương đương nhau.3)AAO PPP cũng khuyến nghị cả ba phương pháp song song (I+, Tốt, Mạnh).2)
5-6. Các điểm khâu khi đứt dây chằng Zinn
Phần tiêu đề “5-6. Các điểm khâu khi đứt dây chằng Zinn”Nếu phát hiện đứt dây chằng Zinn trong khi phẫu thuật, xử trí được thực hiện theo các bước sau.
- Sử dụng tạm thời vòng căng bao thể thủy tinh (CTR) để thực hiện phẫu thuật tán nhuyễn thể thủy tinh (PEA)
- Sau khi kết thúc PEA, lấy CTR và bao thể thủy tinh ra cùng nhau qua một đường rạch nhỏ
- Thực hiện cắt dịch kính trước trước khi khâu cố định
- Tất cả các bước có thể được thực hiện qua một đường rạch giác mạc-củng mạc nhỏ hơn 3,0 mm và hai cổng giác mạc nhỏ hơn 2,0 mm
Cần lưu ý rằng vòng khâu bao thể thủy tinh (CTR loại khâu) đã được chứng minh có các yếu tố không chắc chắn về tiên lượng lâu dài, do đó thường không được khuyến cáo.
Kỹ thuật khâu (cố định xuyên củng mạc)
Chỉ định: Mất hỗ trợ bao thể thủy tinh nói chung, đứt dây chằng Zinn, thói quen dụi mắt ở bệnh nhân dị ứng, các loại IOL khác nhau (bao gồm PMMA).
Chỉ khâu: Chỉ prolene 9-0 hoặc 8-0. Buộc vào haptic bằng kỹ thuật cow-hitch và khâu dưới vạt củng mạc qua rãnh mi.
Ưu điểm: Phù hợp với nhiều hình dạng IOL. Cố định chắc chắn. Thích hợp cho bệnh nhân có thói quen dụi mắt.
Nhược điểm: Nguy cơ đứt chỉ (trật muộn). Cần tạo vạt củng mạc. Khó thực hiện đồng thời với phẫu thuật glôcôm.
Cố định trong củng mạc (Phương pháp Yamane)
Chỉ định: Mất hỗ trợ bao thể thủy tinh, các trường hợp thực hiện đồng thời với phẫu thuật glôcôm, IOL 3 mảnh (với haptic PVDF), các trường hợp mong muốn can thiệp xâm lấn tối thiểu.
Phương pháp cố định: Đường hầm củng mạc bằng kim mỏng 30G + khóa haptic. Không cần chỉ khâu, keo dán hay vạt củng mạc.
Ưu điểm: Ít xâm lấn. Không nguy cơ đứt chỉ khâu. Thuận lợi khi kết hợp phẫu thuật glôcôm. Phục hồi thị lực nhanh.
Nhược điểm: Cần thành thạo. Không phù hợp với bệnh nhân có thói quen dụi mắt. Nguy cơ xói mòn haptic.
Phân tích tổng hợp mạng lưới cho thấy ba phương pháp (cố định mống mắt, khâu xuyên củng mạc và cố định trong củng mạc) có hiệu quả tương đương. 3) Việc lựa chọn kỹ thuật phụ thuộc vào tiền sử bệnh nhân, trình độ phẫu thuật viên và loại IOL sử dụng. Đối với bệnh nhân dị ứng có thói quen dụi mắt, khâu cố định an toàn hơn. Nếu cần phẫu thuật glôcôm đồng thời, cố định trong củng mạc có lợi hơn. Ở tất cả các kỹ thuật, khả năng dự đoán khúc xạ kém hơn (khoảng 50%) so với cố định trong bao (trong ±0,5 D: khoảng 72%), do đó cần lưu ý sai số khúc xạ sau phẫu thuật.
Sau phẫu thuật khâu cố định hoặc cố định trong củng mạc, do IOL không được bao phủ bởi bao thể thủy tinh ngay sau mống mắt, hiện tượng kẹp đồng tử dễ tái diễn; nếu có thay đổi thị lực, cần đi khám ngay. Trong phẫu thuật khâu, có nguy cơ trật muộn do chỉ khâu thoái hóa hoặc đứt về lâu dài, vì vậy cần tiếp tục khám mắt định kỳ. Tránh dụi mắt mạnh hoặc tác động lực bên ngoài. Nếu có thói quen đập mắt do dị ứng, có thể cần phối hợp với bác sĩ da liễu và tâm thần.
6. Tiên lượng và Diễn biến Dài hạn
Phần tiêu đề “6. Tiên lượng và Diễn biến Dài hạn”Tiên lượng Thị lực
Phần tiêu đề “Tiên lượng Thị lực”Cả phương pháp khâu và cố định trong củng mạc, khoảng 60-80% trường hợp đạt thị lực tốt nhất có điều chỉnh từ 0,6 trở lên tại thời điểm 3 tháng sau phẫu thuật. Tỷ lệ đạt độ chính xác khúc xạ trong ±0,5 D là khoảng 50%, thấp hơn so với cố định trong bao (khoảng 72%), do đó cần giải thích đầy đủ trước phẫu thuật.
Tần suất Biến chứng Chính
Phần tiêu đề “Tần suất Biến chứng Chính”| Biến chứng | Phương pháp Khâu | Phương pháp Yamane | Ghi chú Đặc biệt |
|---|---|---|---|
| Đứt hoặc rơi chỉ khâu | 5-15% | 0% | Biến chứng muộn chính của phương pháp khâu |
| Viêm nội nhãn | 0,1-0,2% | <0,1% | Xu hướng thấp hơn ở phương pháp Yamane |
| Trật hoặc lệch IOL | 5-10% | 2-5% | Lệch trục thị giác |
| Nghiêng hoặc lệch tâm IOL | Có | Có10) | Nguyên nhân sai số khúc xạ |
| Sai khúc xạ | Thay đổi | Thay đổi | Tính toán công suất IOL rất quan trọng |
| Nông tiền phòng | Hiếm | Hiếm | Hiếm khi trở nên nghiêm trọng |
| Bắt giữ đồng tử | Có | Có | Do phần quang học nằm ngay phía sau mống mắt |
Điểm theo dõi dài hạn
Phần tiêu đề “Điểm theo dõi dài hạn”- Trong phẫu thuật khâu, cần tái khám định kỳ dài hạn để đề phòng trật IOL muộn do thoái hóa chỉ khâu
- Trong phương pháp Yamane, kiểm tra sự thay đổi theo thời gian của xuyên thủng/xói mòn kết mạc của haptic, nghiêng/lệch trục của IOL.
- Phù hoàng điểm dạng nang (CME) có thể xảy ra vài tháng sau phẫu thuật, và đánh giá OCT được thực hiện khi thị lực giảm.
7. Sinh lý bệnh và Cơ chế bệnh sinh chi tiết
Phần tiêu đề “7. Sinh lý bệnh và Cơ chế bệnh sinh chi tiết”Chức năng của dây chằng Zinn và Cơ chế lệch trục IOL
Phần tiêu đề “Chức năng của dây chằng Zinn và Cơ chế lệch trục IOL”Dây chằng Zinn kéo bao thể thủy tinh theo mọi hướng 360 độ, thực hiện chức năng kép: cố định vị trí trên trục thị giác và duy trì hình dạng bao bằng lực kéo đồng đều. Tùy thuộc vào mức độ và phạm vi đứt, một hoặc cả hai chức năng có thể bị mất.
Cơ chế lệch trục IOL theo nguyên nhân như sau:
- Lệch tâm và nghiêng: Do các khiếm khuyết trong quy trình phẫu thuật như đặt ngoài bao, đặt không đối xứng, hoặc đặt không đúng khi khâu hoặc cố định củng mạc
- Trật trong bao: Tình trạng IOL chìm về phía sau khi đứt dây chằng Zinn tiến triển. Hội chứng bong tróc chiếm khoảng 40%, tiếp theo là phẫu thuật dịch kính, cận thị nặng và thói quen dụi mắt ở bệnh nhân cơ địa dị ứng
- Trật ngoài bao: Thường xảy ra sau biến chứng bao trong phẫu thuật
- Rơi IOL: Khi trật trong bao tiến triển đến đứt hoàn toàn dây chằng Zinn, hoặc khi IOL hoàn toàn tách khỏi bao trong trật ngoài bao
Yếu dây chằng Zinn trong hội chứng bong tróc
Phần tiêu đề “Yếu dây chằng Zinn trong hội chứng bong tróc”Trong hội chứng bong tróc, chất bong tróc lắng đọng trên mống mắt, bề mặt thể thủy tinh, góc tiền phòng và bề mặt thể mi. Chất này tích tụ trực tiếp trên các sợi dây chằng Zinn, gây yếu dần các sợi theo tuổi tác. Thường kèm theo giãn đồng tử kém trong phẫu thuật đục thủy tinh thể, làm tăng độ khó của phẫu thuật.
Lệch muộn do co bao trước
Phần tiêu đề “Lệch muộn do co bao trước”Sau khi mở bao trước liên tục hình tròn (CCC), các tế bào biểu mô thủy tinh thể ở rìa vết mở bao tăng sinh và chuyển dạng thành nguyên bào sợi cơ. Khi lực co hướng tâm do các tế bào này tạo ra vượt quá lực kéo ly tâm của dây chằng Zinn, tình trạng co bao trước (capsulophimosis) sẽ tiến triển. Sự gia tăng trọng lượng của IOL và bao do đục thủy tinh thể thứ phát càng làm tăng thêm áp lực lên dây chằng Zinn.
Đặc tính khúc xạ của IOL khâu cố định trong củng mạc
Phần tiêu đề “Đặc tính khúc xạ của IOL khâu cố định trong củng mạc”IOL sau khi khâu hoặc cố định trong củng mạc có xu hướng lệch về phía trước so với cố định trong bao, làm giảm khả năng dự đoán khúc xạ. Tỷ lệ đạt trong vòng ±0,5 D là khoảng 72% đối với cố định trong bao, trong khi cố định củng mạc chỉ khoảng 50%. 10) Đây là điểm quan trọng cần giải thích cho bệnh nhân trước phẫu thuật.
Chỉ định khâu khi vỡ bao sau
Phần tiêu đề “Chỉ định khâu khi vỡ bao sau”Trong trường hợp vỡ bao sau trong mổ khiến không thể đặt IOL ngoài bao, chỉ định khâu cố định IOL. Thủ thuật phức tạp và tần suất biến chứng cao, khuyến cáo nên giao cho phẫu thuật viên giàu kinh nghiệm.
8. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “8. Nghiên cứu mới nhất và triển vọng tương lai”Ứng dụng của Thấu kính điều chỉnh bằng ánh sáng (LAL) trong cố định củng mạc
Phần tiêu đề “Ứng dụng của Thấu kính điều chỉnh bằng ánh sáng (LAL) trong cố định củng mạc”Thách thức lớn nhất sau phẫu thuật khâu hoặc cố định trong củng mạc là khả năng dự đoán khúc xạ thấp (tỷ lệ đạt ±0,5 D: khoảng 50%10)). Thấu kính điều chỉnh bằng ánh sáng (Light Adjustable Lens; LAL) là IOL có thể điều chỉnh công suất sau phẫu thuật bằng tia UV.
Ma và cộng sự (2023) đã thực hiện cố định haptic trong củng mạc dựa trên trocar (ISHF) với LAL cho một phụ nữ 53 tuổi bị bán trật thủy tinh thể hai bên tự phát.7) Sau phẫu thuật, điều chỉnh công suất được thực hiện để đạt được micro-monovision, và cả hai mắt đều đạt thị lực 20/20 không kính. Ứng dụng LAL trong cố định củng mạc là một hướng tiếp cận đầy hứa hẹn để khắc phục điểm yếu lớn nhất của phẫu thuật cố định củng mạc, đó là sai số dự đoán khúc xạ.
Đơn giản hóa thủ thuật bằng biến thể trocar
Phần tiêu đề “Đơn giản hóa thủ thuật bằng biến thể trocar”Bever và cộng sự (2021) báo cáo một biến thể trong đó IOL được thả có chủ đích lên võng mạc, sau đó đầu haptic được kẹp trực tiếp bằng kẹp 27-gauge và kéo ra ngoài củng mạc.8) Không cần thao tác trên mặt phẳng mống mắt, và kỹ thuật này an toàn và hiệu quả đối với phẫu thuật viên thành thạo phẫu thuật dịch kính võng mạc. IOL ổn định và định tâm tốt đạt được ở cả bốn trường hợp.
Tái cố định IOL đa tiêu bằng phương pháp dây buộc
Phần tiêu đề “Tái cố định IOL đa tiêu bằng phương pháp dây buộc”Eom và cộng sự (2022) báo cáo cố định nội củng mạc 4 điểm bằng chỉ polypropylene 6-0 sử dụng phương pháp dây buộc cho IOL đa tiêu bán trật với haptic dạng vòng C và vòng C kép.9) Bằng cách tạo vòng dây buộc từ chỉ khâu, có thể cố định chắc chắn tại điểm nối quang học-haptic, và định tâm IOL tốt cùng thị lực xa và gần đạt được ở cả hai trường hợp.
Cố định nội củng mạc 4 điểm
Phần tiêu đề “Cố định nội củng mạc 4 điểm”Canabrava (2020) báo cáo kỹ thuật cố định nội củng mạc 4 điểm mà không sử dụng vạt củng mạc, chỉ khâu hay keo dán.11) Cố định haptic tại 4 điểm được kỳ vọng sẽ giảm độ nghiêng (tilt).
9. Tài liệu tham khảo
Phần tiêu đề “9. Tài liệu tham khảo”- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124:1136-1142.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129:P52-P142.
- Li X, Ni S, Li S, et al. Comparison of three intraocular lens implantation procedures for aphakic eyes with insufficient capsular support: A network meta-analysis. Am J Ophthalmol. 2018;192:10-19.
- John T, Tighe S, Hashem O, et al. New use of 8-0 polypropylene suture for four-point scleral fixation of secondary intraocular lenses. J Cataract Refract Surg. 2018;44(12):1421-1425.
- Yamane S, Ito A. Flanged fixation: Yamane technique and its application. Curr Opin Ophthalmol. 2021;32:19-24.
- Mano Y, Mizobuchi K, Watanabe T, Watanabe A, Nakano T. Minimally invasive surgery for intraocular lens removal and intrascleral intraocular lens fixation with trabeculectomy in a patient with dislocated intraocular lens and elevated intraocular pressure. Case Rep Ophthalmol. 2021;12:538-542. PMID: 34248588. PMCID: PMC8255743. doi:10.1159/000511593.
- Ma CJ, Schallhorn CC, Stewart JM, Schallhorn JM. Modified intrascleral haptic fixation of the light adjustable lens in a case of spontaneous adult-onset bilateral lens subluxation. Am J Ophthalmol Case Rep. 2023;31:101864.
- Bever GJ, Liu Y, Stewart JM. Modified technique for trocar-based sutureless scleral fixation of intraocular lenses: a new approach to haptic externalization. Am J Ophthalmol Case Rep. 2021;23:101145.
- Eom Y, Lee YJ, Park SY, et al. Cable tie technique for securing scleral fixation suture to intraocular lens. Am J Ophthalmol Case Rep. 2022;27:101646.
- Kumar DA, Agarwal A, Chandrasekar R, Priyanka V. Long-term assessment of tilt of glued intraocular lenses: An optical coherence tomography analysis 5 years after surgery. Ophthalmology. 2015;122:48-55.
- Canabrava S, Canedo Domingos Lima AC, Ribeiro G. Four-flanged intrascleral intraocular lens fixation technique: No flaps, no knots, no glue. Cornea. 2020;39:527-528.
