IOL偏移和脫位
Zinn小帶斷裂導致IOL掉落的診斷和手術適應症。鞏膜內固定術(法蘭法、鑷子法)的選擇。

眼內透鏡(intraocular lens; IOL)是在白內障手術中移除混濁水晶體後永久植入眼內的人工水晶體。植入IOL的眼睛稱為假性水晶體眼(pseudophakia)。與眼鏡或隱形眼鏡矯正不同,IOL直接整合到眼球光學系統中,因此不會產生影像放大或縮小,可獲得最自然、最生理的視覺功能。
目前最普及的IOL是可折疊的折疊式IOL,由光學部(optic)和支撐部(haptic)構成。標準光學直徑為6.0 mm,可透過超音波水晶體乳化吸除術(PEA)的2.4–2.8 mm小切口使用注射器植入。在某些困難病例中,使用7.0 mm大光學直徑IOL,有助於改善眼底檢查時的觀察性和囊外固定時的中心固定性。
依材質分類如下。
| 材質 | 特點 | 主要適應症 |
|---|---|---|
| 疏水性丙烯酸 | 後發性白內障較少。注意閃輝(glistenings) | 目前標準選擇 |
| 親水性丙烯酸 | 生物相容性高。長期使用有鈣沉積(IOL混濁)風險 | 特殊設計IOL |
| 矽膠 | 可折疊性佳。不適用於接受矽油眼內填充術的眼睛。 | 部分PIOL |
| PMMA | 硬質材料。需將切口擴大至5-7毫米。 | 特殊固定IOL、二次植入 |
在結構方面,有光學部和支撐部採用相同材質的一片式人工水晶體和採用不同材質的三片式人工水晶體。一片式通常用於囊袋內固定,三片式適用於囊袋外固定、鞏膜固定和縫合固定。需注意,如果將一片式錯誤地固定在囊袋外(睫狀溝),支撐部可能摩擦虹膜,導致虹膜色素播散和發炎遷延。
球面人工水晶體會產生球面像差,即通過光軸附近的近軸光線和周邊光線的焦點位置不一致。相比之下,非球面人工水晶體通過改變各折射面的曲率,使周邊光線和近軸光線匯聚到同一焦點,從而減少球面像差。目前幾乎所有人工水晶體都採用非球面設計,可提高對比敏感度。但非球面設計在偏心或傾斜時會導致彗形像差增加,因此在Zinn小帶脆弱、人工水晶體固定不穩定的病例中,也可選擇球面人工水晶體。
著色(黃色濾光)人工水晶體降低短波長光(藍光)的透射率,使其接近成人水晶體的光譜透射率,有望降低視網膜光損傷風險。
1981年,Sanders等人提出了SRK公式(Sanders-Retzlaff-Kraff公式),使人工水晶體度數計算系統化1)。1984年,Mazzocco開發了可折疊矽膠人工水晶體,為小切口手術開闢了道路。日本是全球首個批准可折疊人工水晶體的國家,隨後在推注器開發方面也發揮了國際領先作用。1953年,Strampelli進行了前房型人工水晶體植入,但數年後70%~80%的病例出現水疱性角膜病變,導致失敗;然而,這成為後來人工水晶體設計改進的動力。
最普及的IOL,設計為僅聚焦於一個點。它是保險適用(選定醫療)的標準選擇。若以術後正視為目標,遠方視力無需眼鏡即可良好,但近方視力需要閱讀眼鏡。其優勢在於對比敏感度最高,夜間眩光和光暈最小。
術後老視管理有以下選擇:
→ 詳細請參閱單焦點人工水晶體。
多焦點人工水晶體可在多個焦距提供良好視力,是一種旨在減少對眼鏡依賴(脫鏡)的加值型人工水晶體。由於光能利用率分散,容易導致對比敏感度下降及眩光、光暈,術前需充分說明。作為選擇性治療,患者需自費。
聚焦於遠和近兩個點。對中間距離(如50–80公分的電腦工作)不太適合。有繞射型(AcrySof IQ ReSTOR、TECNIS Multifocal)和折射型。
繞射型中,0階繞射光聚焦於遠,1階繞射光聚焦於近,而更高階繞射光(約18%)會導致高頻對比敏感度下降。漸變型透過降低瞳孔周邊階梯高度,改善黃昏時的遠視力。
一項包含8個RCT的統合分析顯示,與單焦點IOL相比,多焦點IOL在裸眼近視力(UCNVA,6/6或更好的比例:RR 0.20,95% CI 0.07–0.58,782眼)和眼鏡脫離率(RR 0.63,95% CI 0.55–0.73,1000眼)方面更優。然而,多焦點IOL的光暈頻率(RR 3.58,95% CI 1.99–6.46,662眼)顯著更高。3)
三焦點人工水晶體聚焦於遠、中、近三個點,是目前多焦點人工水晶體的主流。首個三焦點人工水晶體於2010年臨床引入4),當前代表產品包括AcrySof IQ PanOptix(愛爾康)、AT LISA tri(蔡司)、FineVision(PhysIOL)、TECNIS Synergy(壯生視力)等。
一項包含22項試驗、2200隻眼的統合分析顯示,三焦點人工水晶體在近視力(UCNVA: MD = 0.12 logMAR, p < 0.00001)和脫鏡率(OR = 0.26, p = 0.02)方面優於EDOF人工水晶體。同時,兩組在遠視力(UDVA)和中視力(UIVA)方面無顯著差異,三焦點人工水晶體的視覺品質評分顯著較高(MD = 1.24, p = 0.03)。5)
三焦點人工水晶體的系統性回顧顯示,與雙焦點人工水晶體相比,三焦點人工水晶體的中視力顯著較佳(DCIVA: MD −0.16 logMAR, 95% CI −0.22至−0.10),但在CDVA、遠視力、近視力、對比敏感度和患者滿意度方面無顯著差異。4)
景深擴展型(EDOF)人工水晶體將光線分散到連續焦點範圍而非單一焦點,提供從遠到中的寬景深。首個獲得CE標誌的產品於2014年問世4)。代表產品包括TECNIS Symfony(壯生視力)、TECNIS Eyhance和AcrySof IQ Vivity(愛爾康)等。
在上述統合分析(22項試驗)中,EDOF IOL在遠距離矯正視力(CDVA: MD = −0.01 logMAR, p = 0.01)方面略優於三焦點IOL,兩組間眩光和光暈的發生頻率無顯著差異。5) ESCRS指引建議EDOF IOL作為「重視中距離視力並希望最小化光學副作用的患者之選擇」。4) 評估EDOF IOL(AcrySof IQ Vivity)的美國註冊試驗顯示,最佳矯正遠視力(BCVA)與單焦點對照組相當(單眼CDVA 0.00 logMAR),暗視對比敏感度的下降為中度。17)
→ 詳細請參閱多焦點人工水晶體。
散光矯正型IOL旨在矯正角膜規則散光,其光學部沿弱主徑線有標記,植入時需將此標記與角膜強主徑線對齊並固定於囊袋內。軸位每偏移1°,矯正效果約降低3.3%;偏移30°時不僅矯正效果消失,還可能比非散光矯正型IOL更差,導致視功能下降。
ESCRS 指引(2024)建議在角膜散光 ≥1.0 D 的眼睛考慮使用 Toric IOL,≥2.0 D 時有強證據(GRADE ++)。4) 13 項試驗的統合分析顯示,與非 Toric IOL(有或無鬆弛切開)相比,Toric IOL 在術後 UDVA(MD −0.07 logMAR,95% CI −0.10 至 −0.04)和未達到 20/25 的比例(RR 0.59,95% CI 0.50 至 0.70)方面更優。14)
懸韌帶脆弱、後囊破裂或瞳孔散大不充分的病例通常不適合,因為難以精確對軸。計算時使用各製造商提供的線上計算器或設備內建的 Barrett Toric 公式或 Haigis-T 公式。
→ 詳細請參閱 Toric 人工水晶體。
這是一種在保留自身水晶體的同時固定於虹膜後面或睫狀溝的 IOL,是屈光手術的一種形式。代表性的是 ICL(Implantable Collamer Lens;EVO+ ICL),一種由 Collamer 材料製成的後房型 PIOL,具有高生物相容性。它不切削角膜,可逆,適用於中到高度近視的廣泛範圍。
日本眼科學會的屈光矯正手術指南(第8版)規定,有晶體眼人工水晶體手術的適應年齡原則上為21至45歲,適應屈光度為6 D以上的近視。對於3至6 D以下的中度近視以及超過15 D的高度近視,需謹慎處理。除了與準分子雷射手術相同的禁忌症(活動性外眼炎症、白內障、葡萄膜炎等)外,淺前房、角膜內皮損傷和進行性圓錐角膜為額外禁忌症。6)
術前評估必須包括角膜內皮細胞密度檢查、眼前段影像分析(包括前房深度)和角膜直徑測量(水平直徑)。6)
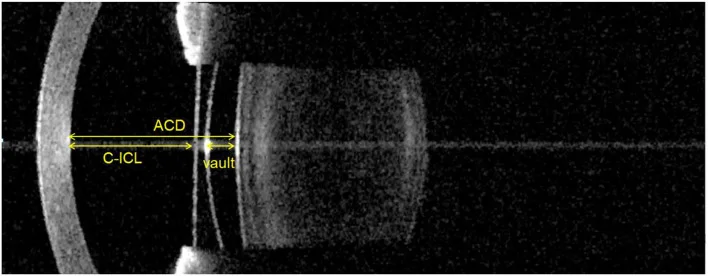
→ 詳細請參閱有晶體眼後房人工水晶體(ICL)。
這是一種輔助人工水晶體,透過睫狀溝固定,附加在現有的單焦點人工水晶體之上。即使過去曾植入單焦點人工水晶體的眼睛,也能後續進行老花矯正、散光矯正和近視矯正。它與囊袋內固定人工水晶體的距離相對恆定,長期穩定性良好。
→ 詳細請參閱附加型人工水晶體。
| 類型 | 焦點範圍 | 對比敏感度 | 眩光/光暈 | 散光矯正 | 保險給付 | 額外費用估計(雙眼) |
|---|---|---|---|---|---|---|
| 單焦點 | 1點(遠或近) | ◎ | 無 | △(散光型另計) | ○(選定醫療) | 0~數萬日圓 |
| 雙焦點(繞射型) | 遠+近 | ○ | ++(中等) | △〜○ | × | 30~50萬日圓 |
| 三焦點 | 遠+中+近 | ○ | ++(中等度) | △〜○ | × | 40〜60萬日圓 |
| EDOF | 遠至中(連續) | ◎〜○ | +(輕度) | △〜○ | × | 35萬~55萬日圓 |
| 散光型(單焦點) | 1點(遠距離優先) | ◎ | 無 | ◎ | ×(選定療養) | 10~15萬日圓 |
| 有晶體眼(PIOL/ICL) | 遠距離(無需角膜矯正) | ◎ | 無 | EVO+ 為△~○ | × | 50~70萬日圓 |
| 附加型 | 現有IOL+老視矯正 | ○ | + | ○ | × | 30~45萬日圓 |
費用為雙眼自費治療的粗略估算。因機構和所選鏡片不同而有很大差異。
IOL選擇直接影響術後視力,因此術前仔細確認患者意願至關重要。ESCRS白內障指南明確指出:「評估患者期望並進行詳細的知情同意是恰當選擇IOL的最重要前提。」4) 需要掌握的資訊:
適合多焦點IOL(三焦點/EDOF)的條件:
統合分析顯示,若多焦點IOL植入後眼鏡依賴未解除或光學副作用未改善,一年內的IOL置換率會升高。3)
散光矯正型IOL對矯正角膜規則散光有效,但需滿足若干前提條件。
為考慮後角膜散光的影響,建議使用Barrett Toric公式或光學眼軸長測量儀內建的Haigis-T公式。7) 此外,坐位和仰臥位時的眼球旋轉(ocular cyclotorsion)平均為4–5°,因此使用照片標記或影像導引系統(CALLISTO eye, VERION)進行自動軸對齊有助於提高精度。一項比較影像導引系統與手動標記的前瞻性研究顯示,影像導引組的術後殘餘散光顯著較少(0.33 D vs. 0.51 D,p = 0.003)。19)
精確的IOL度數計算,標準做法是使用光學式眼軸長測量裝置同時測量多個參數。與超音波A型法相比,光學式測量誤差較小。在日本,2010年「光學眼軸長測量」納入健保給付後迅速普及。採用FD(傅立葉域)技術後,測量成功率從約90%提升至約98%,測量值的標準差也控制在0.02 mm以內。7)
| 裝置 | 測量方式 | 主要功能 |
|---|---|---|
| IOLMaster 700(卡爾蔡司) | SS-OCT(掃頻源) | 眼軸長、角膜屈光力、前房深度、水晶體厚度、角膜直徑,金標準 |
| ARGOS(參天/Santek) | FD-OCT(分段方式) | 單獨測量各組織的折射率。傾向於比IOLMaster 700測得的眼軸長更短 |
| OA-2000(Tomey) | FD-OCT | 並排顯示B掃描影像和A掃描波形 |
| 超音波A模式法 | 超音波(1,550 m/s) | 適用於所有病例但誤差較大(被認為是術後屈光誤差的主要原因)7) |
光學式比超音波法顯示的眼軸長度長0.2~0.3 mm,因此必須使用測量裝置專用的IOL常數(如A常數)。由於ARGOS採用分段方式,必須避免與IOLMaster 700互換使用IOL常數。7)
| 計算公式 | 世代 | 特點 | 主要用途 |
|---|---|---|---|
| SRK/T公式 | 第三代 | 日本國內90%以上使用。臨床經驗豐富,A常數 | 標準眼軸(22~25 mm)的首選 |
| Haigis公式 | 第三代 | 使用前房深度作為獨立變數。a0、a1、a2三個常數(需在200眼以上優化) | 前房淺/深的眼 |
| Barrett Universal II 公式 | 第四代 | 基於厚透鏡理論。低度數 IOL 精度良好。可在 APACRS 網站免費計算。 | 長眼軸、短眼軸、低度數 IOL |
| Hill-RBF | AI(機器學習) | 從大數據中進行模式識別。不依賴公式。 | 長眼軸、高度近視 |
| Kane 公式 | AI(機器學習 + 理論公式) | 性別也作為變數使用 | 極度高度近視(眼軸長 ≥ 30 mm) |
在日本,第三代 SRK/T 公式被廣泛使用,但建議根據眼軸長度和眼前節解剖(眼球生物測量)比較多個計算結果。約 15% 的白內障手術患者存在眼軸長度和角膜屈光力不匹配的眼球,因此選擇計算公式時需注意。7)
一項涉及 13,301 隻眼的多中心研究顯示,Barrett Universal II、Olsen 和 Haigis 公式的準確性顯著高於 SRK/T、Holladay 1 和 Hoffer Q(Holladay 2 的準確性幾乎相當),且第四代及以後的公式在長眼軸和短眼軸方面均更優。15) 另一項針對短眼軸(AL < 22 mm)的統合分析也發現,Barrett Universal II 的 MAE 顯著小於 Haigis 和 SRK/T(p < 0.05)。18)
在一項針對80隻高度近視眼(眼軸長度≥30 mm)的研究中,AI公式(Kane、Hill-RBF)的平均絕對誤差(MAE)顯著小於SRK/T(Kane: 0.51 D, Hill-RBF: 0.52 D, Barrett Universal II: 0.66 D, SRK/T: 有顯著差異,p < 0.05)。Kane和Hill-RBF的屈光誤差超過1.0 D的比例控制在7.5%,而SRK/T則達到42.5%。8) 在眼軸長度≥32 mm的眼中,Kane公式實現了最低的MAE(0.44 D)和MedAE(0.40 D)。8) Rong 2019的另一項針對眼軸長度≥28 mm的研究中,Barrett Universal II的MedAE為0.37 D,顯著小於Haigis的0.46 D(p = 0.038)。在眼軸長度≥30 mm的眼中,Barrett Universal II比Haigis表現出更好的精度。16)
| 病例 | 推薦公式 | 注意事項 |
|---|---|---|
| 標準眼(AL 22~25 mm) | SRK/T、Haigis、Barrett Universal II | 多種公式比較 |
| 長眼軸(AL > 26 mm) | Barrett Universal II、Hill-RBF、Kane | 注意低度數IOL時的精度差異15,16) |
| 短眼軸(AL < 22 mm) | Barrett Universal II、Haigis、Holladay 2 | 存在高度屈光誤差風險。ELP預測誤差較大18) |
| 角膜屈光手術後(LASIK術後) | Haigis-L、Shammas No-history、Barrett True-K、OKULIX | 使用ASCRS線上計算機比較多種公式9,20) |
| 睫狀溝(囊外)固定 | 用SRK/T等計算後調整−1.0 D | 長眼軸低度數時調整較少,短眼軸高度數時調整−2.0 D |
| 鞏膜內固定(鑷子法) | 與囊外固定相同的矯正 | 因術式而異 |
| 圓錐角膜/角膜移植術後 | 專用公式(Seitz-Langenbucher等)或專家判斷 | 標準公式誤差較大 |
LASIK術後角膜局部變平,自動角膜曲度計容易高估中央屈光力,導致術後遠視化。即使沒有LASIK術前數據,各光學式眼軸長測量裝置也搭載了可用的計算公式(如Haigis-L、Shammas No-history、Barrett True-K等),此外,使用ASCRS(美國白內障與屈光矯正手術學會)的免費線上計算器進行多種公式比較是對策之一。7,9) 一項針對110隻LASIK術後眼的研究顯示,單獨使用Barrett True-K生物測量儀的精度與多種公式平均值方法相當(MAE 0.41 D vs. 0.42 D,p = 0.81),單獨使用也具有可靠性。20)
術前根據患者的生活環境、工作、嗜好設定目標屈光值(以等效球面度預測)。
| 生活型態 | 建議目標屈光值 |
|---|---|
| 遠方視力優先(開車、運動) | 正視(0.00 D)〜−0.25 D |
| 平衡型 | −0.25〜−0.50 D(輕度近視傾向) |
| 近距離視力優先(閱讀、精細工作) | −1.50〜−2.00 D(單眼視候選) |
| 單眼視(非優勢眼) | −1.50〜−2.00 D |
| 多焦點人工水晶體(大多數產品) | 正視(必須在±0.25 D以內) |
對於散光矯正型IOL的計算,使用光學式眼軸長測量儀內建的公式(如Haigis-T公式或Barrett Toric公式)可以省去測量值輸入的麻煩,也無需擔心輸入錯誤。基本原則是始終一致地使用光學眼軸長、角膜屈光力和IOL常數。7)
植入IOL後,原有的水晶體調節(睫狀肌收縮引起的厚度變化)消失。然而,臨床上可能出現稱為「偽調節」的現象,從而獲得輕微的近距離視力。偽調節由角膜的多焦點性、散光、瞳孔的針孔效應以及IOL的球面像差等引起,即使是單焦點IOL也可能觀察到約0.5至1.0D的偽調節。
單焦點IOL可獲得與年輕正常水晶體相當或更好的對比敏感度。另一方面,多焦點IOL由於光散射導致高頻區域的對比敏感度下降。在輕度白內障或IOL植入眼中,即使視力沒有變化,對比敏感度也可能下降。三焦點IOL與EDOF IOL的統合分析(22項研究)顯示,兩組間的對比敏感度無顯著差異。5) 多焦點IOL總體(包括8項RCT的Cochrane統合分析)與單焦點相比,對比敏感度略有下降,但其臨床意義尚不明確。3)
術後5年內發生後發性白內障(PCO)時,對比敏感度可能顯著下降。疏水性丙烯酸IOL與親水性丙烯酸相比,PCO發生率較低,方邊光學部設計也有助於預防。10)
光暈(halo)是指光源周圍可見的光環,眩光(glare)是指光源引起的刺眼或視野白濁。多焦點IOL與單焦點IOL相比,光暈(RR 3.58,95% CI 1.99~6.46)和眩光顯著增加。3) EDOF IOL比傳統的雙焦點或三焦點IOL光學副作用更少,但並未完全消失。5)
應對措施:
植入無色人工水晶體後,由於其對短波長光的透射率高於人眼水晶體,患者可能感覺視物偏藍(藍視症)。有色(黃色濾光)人工水晶體可減輕此現象。數天至數週內神經適應,大多數患者不再察覺。
疏水性丙烯酸酯人工水晶體光學部出現的點狀反光稱為閃爍現象(glistenings)。深層發生的稱為glistenings,表層發生的稱為亞表面納米閃爍(SSNG)。兩者均為房水進入光學材料內部微小間隙所致,並非材料退化。通常不影響視功能,但在視網膜功能減退的患者中也有視功能下降的報導。目前市售的人工水晶體已改進製程,這些現象較前減輕。親水性丙烯酸酯人工水晶體長期使用後,表面可能沉積磷酸鈣,導致嚴重混濁(鈣沉積)。10)
| 併發症 | 發生率(參考值) | 概要 | 處理 |
|---|---|---|---|
| 後發性白內障(後囊混濁) | 術後5年發生率為20~40% | 水晶體上皮細胞在IOL後方的後囊上增殖,導致視功能下降 | Nd:YAG雷射後囊切開術 |
| IOL偏位或脫位 | 懸韌帶薄弱的眼睛每年發生率為百分之幾 | 因老化、外傷或假性剝落症候群導致懸韌帶斷裂,IOL落入玻璃體腔 | 鞏膜內固定術、縫合術或IOL置換11) |
| 瞳孔捕捉(虹膜捕捉) | 鞏膜內固定等術後約數% | IOL光學部脫位至瞳孔前方的狀態。 | 散瞳、體位變換、更換為光學部直徑較大的IOL12) |
| IOL混濁 | 疏水性閃輝:數%;親水性鈣沉積:數年後 | 因材質變質導致視功能下降 | IOL更換10) |
| PIOL術後青光眼 | ICL術後眼壓升高1~5% | 隅角閉塞和瞳孔阻塞引起的眼壓升高 | 術前前房深度評估及術後定期管理13) |
IOL偏移和脫位
Zinn小帶斷裂導致IOL掉落的診斷和手術適應症。鞏膜內固定術(法蘭法、鑷子法)的選擇。
IOL 混濁
生物測量(IOL 度數計算)
使用光學式眼軸長測量裝置同時精確測量眼軸長、角膜屈光力及前房深度。 IOL 度數計算的生物測量
鞏膜內固定術
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)