前房隅角支撐型
代表產品:AcrySof(Alcon)。支撐部置於前房隅角。
併發症:角膜內皮細胞慢性減少、瞳孔橢圓化、核性白內障等問題,目前已退出市場。不建議用於年輕患者的屈光矯正。

有水晶體眼人工水晶體(phakic intraocular lens: pIOL)是在保留自身水晶體的同時向眼內植入人工水晶體以矯正屈光不正的手術。與白內障手術中植入人工水晶體類似,是在手術顯微鏡下進行的內眼手術,但不同之處在於不摘除水晶體。
pIOL主要適用於中度至高度近視(尤其是-6 D以上)。由於不切削角膜,沒有角膜擴張的風險。優點是保留調節力,可逆性優異。特別適用於不適合LASIK或PRK的病例以及角膜薄的患者。
歷史上,Strampelli於1953年開發了第一個前房型pIOL。早期水晶體併發症多,如角膜內皮功能不全和青光眼,但1977年Worst開發了虹膜固定型(虹膜夾),1986年Fyodorov開發了後房型,安全性大幅提高。目前,STAAR Surgical公司的Visian有水晶體眼後房型人工水晶體(Implantable Collamer Lens)是使用最廣泛的後房型pIOL。
在日本,後房型pIOL是主流。在表面麻醉下,向前房注入黏彈劑,使用專用植入器將水晶體植入虹膜和自身水晶體之間。具有散光矯正功能和中心孔(有孔)的類型也已獲批。
適合pIOL的屈光不正的主要症狀如下。
| 項目 | 適應標準 |
|---|---|
| 年齡 | 21歲及以上 |
| 屈光穩定性 | 穩定至少1年(變化<0.5 D) |
| 角膜內皮細胞密度 | ≥2300 cells/mm²(21歲及以上) |
前房深度需≥3.0 mm。在昏暗環境下瞳孔直徑最好小於5–6 mm。
禁忌症包括活動性眼前段疾病、復發性葡萄膜炎、白內障、青光眼(眼壓>21 mmHg)、既有黃斑病變、視網膜疾病、虹膜或瞳孔異常。
前房隅角支撐型
代表產品:AcrySof(Alcon)。支撐部置於前房隅角。
併發症:角膜內皮細胞慢性減少、瞳孔橢圓化、核性白內障等問題,目前已退出市場。不建議用於年輕患者的屈光矯正。
前房虹膜固定型
代表產品:Artisan/Verisyse(Ophtec/Abbott)、Artiflex/Veriflex(可折疊型)。
特點:用爪固定於虹膜中周邊部。角膜內皮細胞慢性減少仍令人擔憂,但比隅角支撐型更安全。需要大切口,需注意術後散光4)。
後房型(ICL)
代表產品:Visian 有晶體眼後房型人工水晶體(STAAR Surgical)。由Collamer材料(甲基丙烯酸羥乙酯+膠原共聚物)製成。
特點:置於睫狀溝。遠離角膜內皮,內皮細胞丟失風險低。EVO/EVO+型號的中心孔降低了瞳孔阻滯和前囊下白內障的風險。可通過3.0 mm小切口植入。
ESCRS指引建議,在前房型pIOL植入後需進行白內障手術時,術前評估應包括虹膜損傷情況、周邊虹膜切開通暢性、角膜內皮細胞密度和型態的確認4)。需要大切口的隅角支撐型會導致順規性散光,而可折疊的虹膜固定型因切口小,散光變化較小4)。
EVO/EVO+有水晶體眼後房型人工水晶體的中心孔(KS-Aquaport)是位於光學部中央、直徑360微米的小孔。通過這個孔,房水可以生理性地流過前囊表面,從而無需傳統型所需的術前周邊虹膜切開術。此外,改善房水供應到水晶體前表面被認為可以降低前囊下白內障的風險。該水晶體於2022年獲得FDA批准。
前房型水晶體使用Van der Heijde列線圖,根據屈光度、角膜屈光力和前房深度計算度數。後房型有水晶體眼人工水晶體使用Binkhorst列線圖,根據房角間距或角膜橫徑(WTW)確定水晶體尺寸。ESCRS指南建議,在pIOL植入後進行白內障手術時,最好使用pIOL植入前的生物測量值4)。
| 測量項目 | 使用的IOL類型 |
|---|---|
| 前房深度 | 所有類型 |
| 隅角間距離 | 後房型有水晶體眼人工水晶體 |
| 角膜橫徑(WTW) | 後房型有水晶體眼人工水晶體 |
對於後房型有水晶體眼人工水晶體,水晶體與水晶體前表面的距離(拱高)理想範圍為200至800微米,可透過前段OCT測量。
前房虹膜固定型(Artisan/Verisyse):在球後或球周麻醉下進行。縮瞳下標記角膜中心,透過角膜或鞏膜切口將水晶體與黏彈劑一起植入。用固定針將爪固定於虹膜。進行周邊虹膜切除術以預防瞳孔阻塞。用10-0尼龍線縫合傷口。
後房型有水晶體眼人工水晶體(Visian ICL):散瞳下透過3.0 mm切口用專用注射器植入水晶體。用鏟將腳板置於虹膜下。EVO/EVO+型無需進行周邊虹膜切開。
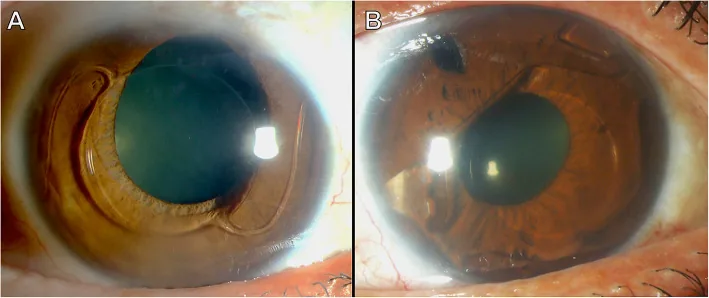
前房型併發症
後房型併發症
Warrak等人的病例中,前房型pIOL植入18年後因隱匿性低度炎症發生囊樣黃斑水腫,但僅用酮咯酸0.5%眼藥水在3週內完全消退1)。這是一份重要的報告,表明即使在長期追蹤後也可能發生遲發性併發症。
Mandal等人的病例中,後房型pIOL植入後發生TASS,導致嚴重病程,需要取出pIOL、白內障手術,甚至角膜移植和鞏膜固定IOL2)。強調了早期發現和強化類固醇治療TASS的重要性。
Alsugayhi等人報告了兩例外傷後有水晶體後房型水晶體脫位(27歲和29歲年輕男性),在受傷後數天內復位獲得了良好的視力結果3)。建議有水晶體後房型水晶體佩戴者在接觸性運動中保護眼睛。
pIOL通過在眼內放置一個附加屈光力的水晶體來調整視網膜上的焦點位置。在近視中,凹透鏡(負透鏡)延遲光線會聚,將視網膜前的焦點移動到視網膜上。在遠視中,使用凸透鏡(正透鏡)。
與眼鏡矯正不同,眼內透鏡位於眼球主點附近,因此幾乎沒有影像的放大或縮小,提供最生理性的視覺。與隱形眼鏡相比,高階像差的誘發較少,對比敏感度保持良好。
角膜內皮細胞減少:前房型有晶體眼人工水晶體靠近角膜內皮,透鏡的微小擺動對內皮細胞造成機械應力。慢性細胞損傷導致內皮細胞密度逐年下降,最終導致角膜內皮功能不全(水泡性角膜病變)。
前囊下白內障:當後房型有晶體眼人工水晶體的拱高(透鏡與水晶體前表面的距離)不足時,透鏡與前囊的接觸阻礙房水循環,引起水晶體上皮細胞代謝障礙。EVO/EVO+的中心孔改善了這種房水循環障礙。
TASS:手術器械清洗不當、污染物或眼內溶液的毒性可導致眼前段急性非感染性炎症2)。嚴重時可引起角膜內皮損傷、周邊前粘連和續發性青光眼,需要角膜移植。
帶有中心孔的EVO有晶體眼後房型人工水晶體與傳統型相比,白內障發生率顯著降低。在5年追蹤中,未報告影響視力的白內障,不影響視力的前囊下混濁發生率也較低。認為穿過前囊的房水生理流動有助於維持水晶體健康。
近年來,針對輕度近視(-3至-6 D)的有晶體眼後房型人工水晶體與SMILE的比較研究顯示,兩者具有相當的安全性和有效性。適應症不僅限於高度近視,還正在向中度近視和遠視擴展。
掃頻源前段OCT的出現使得能夠精確測量房角間距和睫狀溝直徑。術後拱高預測精度提高,有助於降低白內障和房角關閉的風險。
Warrak EL, Haddam MS, Dandan WN, et al. Cystoid Macular Edema 18 Years after Anterior Chamber Phakic Intraocular Lens Implantation. Case Rep Ophthalmol Med. 2022;2022:1853248.
Mandal S, Sahay P, Tripathi M, et al. Complications following implantation of posterior chamber phakic intraocular lens (pIOL). BMJ Case Rep. 2022;15:e253876.
Alsugayhi M, Bin Husain O, Al-Swailem SA. Dislocation of implantable collamer lens following blunt trauma. Am J Ophthalmol Case Rep. 2023;29:101768.
European Society of Cataract and Refractive Surgeons (ESCRS). ESCRS Clinical Guidelines for Cataract Surgery. Brussels: ESCRS; 2024.