孔源性视网膜脱离是一种眼科急症 ,液化的玻璃体 通过视网膜裂孔 进入视网膜 下腔,导致神经上皮层与色素上皮层分离。
年发病率为每1万人1~1.5例。近视 (占病因的40%~80%)、格子状变性 、玻璃体 后脱离是主要危险因素。
飞蚊症 和闪光感 突然加重,或视野缺损 (幕状感),是需要紧急就医的征象。诊断基于散瞳 下间接检眼镜检查和巩膜 压迫。Shafer征(前部玻璃体 中的烟草尘样色素)强烈提示存在视网膜裂孔 。
手术(巩膜扣带术 、玻璃体切除术 、气体视网膜 复位术)是唯一的根治方法。首次手术复位率超过90%,多次手术可达98%。
黄斑 脱离会导致不可逆的感光细胞 变性。黄斑 前脱离的紧急手术决定视力 预后。增殖性玻璃体视网膜病变 (PVR )是最大的并发症,选择合适的手术方式并避免过度凝固是预防的关键。 孔源性视网膜脱离(Rhegmatogenous Retinal Detachment; RRD)是指视网膜 上形成裂孔,液化的玻璃体 进入视网膜 下腔,导致神经视网膜 (感觉视网膜 )从视网膜色素上皮 (RPE )层脱离的病理状态。rhegmatogenous一词源自希腊语“裂口”。
视网膜脱离 有三种类型。孔源性视网膜脱离(RRD)最为常见,需与牵拉性视网膜脱离 (TRD:增殖膜 引起的机械性牵拉)和渗出性视网膜脱离 (ERD:脉络膜 及视网膜 血管渗出的液体积聚)相鉴别。本文主要介绍孔源性视网膜脱离。
渗出性视网膜脱离 不伴有裂孔,其特征是体位改变时脱离部位移动(shifting fluid)。治疗以原发病治疗为主,与孔源性视网膜脱离根本不同。
滲出性網膜剥離
血液網膜関門の破綻による非裂孔原性網膜剥離の病態と治療
通过封闭裂孔进行修复的概念由Jules Gonin在20世纪20年代确立。在此之前,治愈率低于5%,但Gonin的烧灼术(热凝固)将其提高到30–60%。后续发展如下:
1949年 :Ernst Custodis报道了聚乙烯醇巩膜扣带术 20世纪50年代 :Charles Schepens推广了硅橡胶材料、间接检眼镜和冷冻凝固 术,奠定了巩膜扣带术 的基础Harvey Lincoff :建立了裂孔位置估计的Lincoff法则20世纪60年代末 :Robert Machemer开发了闭合式玻璃体切除术 (PPV )2002年起 :25G微切口玻璃体 手术(MIVS)出现,近年来27G超小切口也在推进
目前首次手术复位率超过90%,多次手术可达98%。
发病率 :每年每1万人中1~1.5人(0.01~0.015%)2) 双眼性 :约10%家族内发病 :约20%年龄分布 :双峰型。20岁左右为高峰(格子状变性 内萎缩性圆孔引起的扁平脱离)和50岁左右为高峰(急性玻璃体 后脱离伴瓣状裂孔 引起的高耸脱离)与近视 的关系 :近视 占病因的40%~80%发病率增加趋势 :德国登记数据显示年发病率从15.6/10万增加到24.8/10万,背景因素包括人口老龄化、近视 人口增加和白内障 手术数量增加 2) 白内障 术后风险白内障手术史 。术后RRD风险约为0.21%(约1/500),随着手术方式的改进呈下降趋势 2) 外伤性 :约占所有RRD的10%,多见于年轻男性2) 黄斑裂孔 性视网膜脱离 高度近视 女性,约占所有视网膜脱离 病例的5%(高于欧美的0.5%~2.0%)
Q
孔源性视网膜脱离有多罕见?
A
每年每1万人中约有1~1.5人发病,是一种相对罕见的疾病。但在近视 人口较多的地区或人群中,发病数量呈增加趋势。约10%的患者双眼发病,因此单眼手术后的患者需定期观察对侧眼。
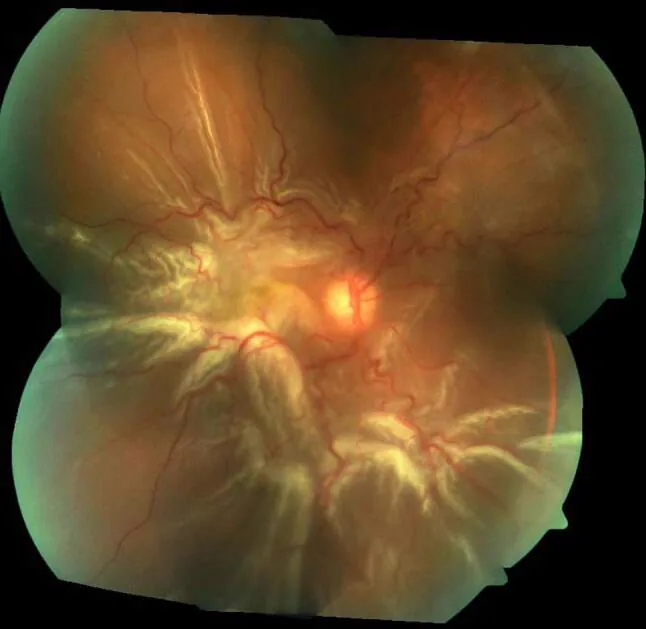
孔源性视网膜脱离的眼底照片。可见广泛的脱离视网膜和由PVR引起的星形皱襞。 Xiong J, et al. A review of rhegmatogenous retinal detachment: past, present and future. Wien Med Wochenschr. 2025. Figure 3. PM
CI D: PMC12031774. License: CC BY.
飞蚊症 玻璃体 脱离导致的玻璃体混浊 。约6%的飞蚊症 患者存在视网膜裂孔 。急剧增加或出现新形状需警惕。闪光感 玻璃体 牵拉视网膜 引起。在暗处增强,闭眼时也可出现,眼球运动可诱发。闪光感 出现在裂孔对侧,因此询问发生部位有助于推测病因裂孔的位置。视野缺损 青光眼 进展或上睑下垂 混淆。视力 下降和视物变形 视网膜脱离 累及黄斑 时出现。
眼压 脉络膜 脱离时降低更明显。Schwartz综合征 :伴有眼压 升高的视网膜脱离 。由脱离视网膜 脱落的视细胞外节堵塞小梁网 引起。Shafer征 :前部玻璃体 内漂浮的烟草尘样色素(来自视网膜色素上皮 细胞)。是强烈提示裂孔发生的重要体征。前房 所见
瓣状裂孔(马蹄形裂孔)
由玻璃体 牵拉引起的视网膜 撕裂。视网膜 瓣呈马蹄形。
中老年人后玻璃体 脱离时,好发于颞上象限(60%) 。易引起高耸的视网膜脱离 。
伴有盖膜的圆孔
由玻璃体 牵拉导致裂孔瓣完全脱离而形成。脱离的瓣膜(operculum)漂浮在玻璃体 内。
由于牵拉解除,进展较慢。但液化玻璃体 容易通过扩大的孔流入。
萎缩性圆孔
由格子状变性 内视网膜 的萎缩性变化引起。不伴有盖膜(operculum)。
多见于年轻人、女性和高度近视 。由于不伴有玻璃体 牵拉,进展通常缓慢。
裂孔的好发部位是视网膜 周边部,占全部病例的2/3。按象限分:颞上方60%,颞下方15%,鼻上方15%,鼻下方10%。
Q
出现闪光感时应立即就医吗?
A
闪光感 是后玻璃体 脱离引起的视网膜 牵拉征象,可能是裂孔形成的前驱症状。特别是与飞蚊症 同时出现或伴有视野缺损 时,建议当天就诊。急性PVD 症状就诊的患者中5.4%~8%发现视网膜裂孔 ,伴有玻璃体出血 时2/3可发现裂孔。2)
孔源性视网膜脱离的发生需要两个绝对条件:(1)视网膜 存在孔洞,(2)玻璃体 液化。视网膜 出现孔洞需要视网膜 有变薄的变性灶,或玻璃体 牵拉及眼球受到强外力作用。
近视 近视 (-1~-3D)风险增加约4倍,超过-3D风险增加约10倍。2) 主要机制是眼轴 延长导致周边视网膜 变薄。格子状变性 视网膜脱离 患者眼中约占30%。2) 参与所有RRD病例的20-30%。有症状的马蹄形裂孔 未经治疗至少半数会进展为RRD,但激光光凝可将其抑制到5%以下。无症状马蹄形裂孔 自然病程中RRD转化率约为5%。2) 后玻璃体 脱离(PVD ) :急性PVD 伴随的玻璃体 牵拉是瓣状裂孔 形成的主要机制。在老年人中作为生理性变化发生。约88%伴有玻璃体出血 的患者裂孔位于上方象限。2) 白内障手术史 白内障手术史 。2) 术后RRD风险约为0.21%,后囊膜Nd:YAG激光切开后风险增加约4倍。2) 外伤 :占所有RRD病例的约10%。2) 多见于年轻男性,是锯齿缘 离断和巨大裂孔的主要原因。对侧眼病史 :约10%的病例出现双眼发病。遗传性结缔组织疾病 :Stickler综合征、Marfan综合征和Ehlers-Danlos综合征需注意早期发病和严重化。Stickler综合征推荐360°预防性激光光凝。2)
以下高风险视网膜裂孔 是预防性激光视网膜光凝术 的积极对象。
有飞蚊症 或闪光感 等自觉症状的视网膜裂孔
视网膜脱离 对侧眼发生的视网膜裂孔 无晶状体 眼、人工晶状体 眼或白内障 术前的视网膜裂孔
有视网膜脱离 家族史的视网膜裂孔
格子状变性 预防性治疗的危险因素:①对侧眼有视网膜脱离 病史,②无晶状体 眼或人工晶状体 眼,③高度近视 伴有严重格子状变性 ,④视网膜脱离 家族史,⑤合并马凡综合征 、Stickler综合征或Ehlers-Danlos综合征。
激光光凝条件:从0.2秒、150 mW、200 μm开始逐渐增加功率,达到厚白色程度的凝固斑。对于格子状变性 ,使用三面镜或广角倒像接触镜,用23排无间隙的凝固斑包围病灶(凝固大小400500 μm)。
Q
近视的人都会发生视网膜脱离吗?
A
近视 是RRD的最大危险因素,但发病率为人口的0.010.015%,即使有近视 ,大多数人也不会发病。但高度近视 (-6D以上)合并格子状变性 的比例较高,格子状变性 内的萎缩性圆孔进展为RRD的报道为0.30.5%。定期眼底检查 尤为重要。
诊断通过使用间接检眼镜、前置镜或三面镜的裂隙灯 显微镜进行眼底检查 ,确认脱离的视网膜 和引起脱离的裂孔。裂隙灯 显微镜同时观察玻璃体 ,评估是否存在后玻璃体 脱离以及裂孔处的玻璃体 牵引。是否累及黄斑 区会影响术后视力 预后,因此必须确认。
在门诊检查中,使用双目间接检眼镜进行巩膜 压迫检查最为有用。鉴别真性裂孔和假性裂孔、评估裂孔周围有无视网膜下液 以及脱离范围,对制定治疗方案至关重要。
病史询问中以下信息对诊断和治疗方案制定很重要:2)
闪光感 和飞蚊症 的有无及出现时间视野缺损 的有无和范围(幕状感的方向)近视 的有无和程度眼手术史(白内障 手术、Nd:YAG激光后囊切开术)
外伤史
家族史(RRD、Stickler综合征)
OCT (光学相干断层扫描 )黄斑部 细微脱离。有助于与视网膜劈裂症 鉴别及确认黄斑 下液是否存在。2) 也用于预测术后视力 预后。B超 扫描玻璃体出血 等混浊介质时必不可少。可评估脱离范围、形态及增殖膜 。2)
根据脱离形态估计病因裂孔位置的实用法则。
脱离形态 预测裂孔位置 准确率 颞侧或鼻侧的上方脱离 在较高边界1.5个钟点以内 98% 越过12点向两侧下降的上方脱离 在12点顶点的三角形内 93% 下方视网膜脱离 裂孔位于较高边界侧 95% 下方水泡性视网膜脱离 源于上方裂孔 —
Q
仅通过眼底检查就能诊断吗?
A
倒像鏡による散瞳 眼底検査が診断の基本であるが、硝子体出血などで眼底透見が不良な場合はBスキャン超音波が必須となる。また黄斑部 の微細な剥離はOCT による補助が有用である。裂孔の完全な同定のために強膜圧迫法を組み合わせた全周検査が推奨される。
網膜剥離は緊急的な手術治療が原則である。治療の必須条件は裂孔の完全閉塞であり、裂孔が残存すると再剥離を生じる。初回手術で90%以上が、複数回の手術で98%が復位する。
術後視力は術前の黄斑部 剥離の有無・剥離期間に大きく左右される。黄斑部 が既に剥離している症例では可及的速やかに手術を予定する。適切な時期に手術を行えば95%以上が治癒するが、網膜復位後の視力は約半数が0.5以下であり、視野欠損や歪視症が残ることも多い。
Cochrane系統的レビューおよびメタ解析では、硝子体手術(PPV )と強膜バックリング術(SB)の解剖学的・視力転帰に有意差はなく(低〜極めて低いエビデンス)、術式選択は個々の症例の特性に基づいて判断する。2)
当黄斑 脱离时,感光细胞 开始发生不可逆变性。黄斑 未脱离型视网膜脱离 术后2个月,73%的患者矫正视力 达到0.5以上。黄斑 脱离型中约半数视力 停留在0.5以下。
术前体位保持可抑制液体流入黄斑 :
上方泡状脱离 → 仰卧位(头低脚高位)
下方脱离 → 坐位
根据年龄、有无后玻璃体 脱离、裂孔的位置和大小等选择术式。
年轻患者的萎缩性圆孔 :巩膜扣带术 (巩膜 入路)为首选中老年患者的瓣状裂孔 :玻璃体 手术(玻璃体 入路)为主合并难治性PVR :需要硅油 填充局限性上方裂孔 :门诊气体视网膜 复位术也是一种选择
这是一种眼外手术,将硅胶扣带缝合固定在眼球外侧的巩膜 上,使眼球壁向内压陷,从而封闭裂孔。
适应症 :
年轻患者、有晶状体 眼、单纯性RRD
裂孔局限于周边部
可保留晶状体 的病例
手术流程 :
结膜 切开及外眼肌暴露冷冻凝固 :对裂孔边缘和变性区域进行最小限度的凝固。避免过度凝固,因其可能促进PVR 。巩膜 扣带的选择与放置:局部扣带(单裂孔)或环扎带(多裂孔或合并PVR 病例)
扣带材料 形状 主要用途 硅海绵 局部隆起型 单一/局部裂孔 硅胶带 带状/环状 环扎/360°环扎扣 硅胶轮胎 宽带状 大面积裂孔、格子样变性
引流视网膜下液 (必要时):当存在大量视网膜下液 时,通过部分巩膜 切开引流。也可选择非引流法,并发症风险较低。
气体注入(必要时):使用SF₆或C₃F₈进行额外内部填塞。
结果 :初次解剖复位率超过90%。在有晶状体 眼中,视力 结果可能优于玻璃体 手术,5, 6) 在黄斑 未脱离型中,有报告显示SB的结果显著更好。6)
主要并发症 :再脱离、PVR 、SINS(环扎带引起的感染、坏死、暴露)、4) 屈光 改变(近视 化)、眼球运动障碍 /复视 。
适应症 :
方法 :玻璃体 切除后封闭裂孔,使用气体(20% SF₆、14% C₃F₈)或硅油 进行眼内填充。
结果 :初次解剖复位率与巩膜扣带术 相当。2) 缺点是加速白内障 进展,对于有晶状体 眼的年轻患者需谨慎适应。
黄斑 未脱离型术中黄斑 保护黄斑 未脱离的病例中,术中黄斑 保护尤为重要。
使用带阀套管针防止术中眼压 波动
避免通过大的开放性裂孔使灌注液流入视网膜 下
如果存在泡状脱离,先通过引流性视网膜 切开术减少视网膜下液
在后极部放置全氟碳液体(PFCL),防止液体向中心凹 下移动
在完全气液交换前充分引流视网膜下液 (引流不充分可能引起黄斑 脱离)
蒸汽滚筒法 :在黄斑 附近的泡状脱离中,通过将气体滚过黄斑 来防止医源性黄斑 脱离的技术。这是黄斑 未脱离型RRD中独特的术中管理方法。
这是一种门诊手术,将膨胀性气体注入玻璃体 腔,利用气体的浮力封闭裂孔,然后通过冷冻凝固 或光凝使裂孔周围形成瘢痕。
适应症:
裂孔位于上方(10点至2点方向)120–180°范围内的RRD
瓣状裂孔 (单个或邻近的簇状裂孔)PVR B级或以下能够保持术后体位的患者
气体的种类与特性 :
气体 注入量 膨胀倍数 眼内滞留时间 SF₆(六氟化硫) 0.5~0.6 mL 约2倍 约2周 C₃F₈(八氟丙烷) 0.3 mL 约4倍 约8周
操作流程:
散瞳 和表面麻醉(或球后麻醉 )凝固治疗(先行冷冻凝固 或在气体注入后进行光凝)
前房穿刺 :用27–30G针排出0.2–0.4 mL房水 气体注入:从颞侧睫状体 平坦部(有晶状体 眼在角膜缘 后4 mm)注入
检查眼压 和血流:确认视网膜 中央动脉血流。如果搏动消失持续数分钟,则再次减压
体位指导:保持气体位于裂孔部位5–8天
PIVOT试验(PR与PPV 的随机对照试验)结果:
评估指标 气性视网膜复位术 (PR)组玻璃体切除术 (PPV )组初次复位率 80.8% 93.2% 最终复位率 98.7% 98.6% 术后视力 (6个月) 78.4±12.3个字母 68.5±17.8个字母 白内障 手术(12个月,有晶状体 眼)16% 65%
最终复位率几乎相同,PR组在术后视力 和较少视物变形 方面更优。
主要并发症 :视网膜 下气体迷入(鱼卵现象)、10) 新裂孔形成、视网膜中央动脉阻塞 、白内障 进展。
这是一种不进行引流的节段性巩膜扣带术 ,据报道适用于约90%的孔源性视网膜脱离。良好结果报告:初次复位率91%,再次手术后97.4%,PVR 发生率0.9%。
禁忌症如下:
位于不同纬度的多个裂孔
后极部裂孔
超过70°的广泛脱离
巨大裂孔
C2级以上的PVR
术式 主要适应症 初次复位率 特点 巩膜扣带术 年轻、萎缩性裂孔 、单纯RRD 90%以上 保留晶状体 、眼外手术 玻璃体 手术复杂、多裂孔、PVR 约90% 适用范围广、促进白内障 气体视网膜 复位术 上方局限性裂孔 80.8% 门诊、体位限制、视力 良好 Lincoff-Kreissig法 约90%的RRD 91% 非引流、微创
根据增殖性玻璃体视网膜病变 (PVR )的严重程度选择手术方式。
A级、B级、轻度C级 :通常可通过巩膜扣带术 治疗视网膜 固定皱襞位于裂孔附近或后极的病例、深部裂孔玻璃体 手术填充材料 :20% SF₆、14% C₃F₈或硅油
眼内ガス残存中の航空機搭乗・急速な高所移動は禁忌。気圧変化でガスが膨張し眼圧が急上昇して中心網膜動脈閉塞を起こす危険がある。SF₆では注入後約2週間、C₃F₈では約8週間が禁忌期間の目安。
黄斑部 剥離がある場合は待機せず早急に手術を予定する。全身麻酔を受ける場合は眼内ガスの存在を必ず麻酔科医に伝えること。亜酸化窒素(笑気)はガスを膨張させるため禁忌となる。
Q
手術後の視力はどの程度回復するか?
A
初回手術で90%以上が解剖学的に復位するが、術後視力は約半数が0.5以下であり、視野欠損や歪視症が残ることも多い。視力予後を決定する最大因子は黄斑部 剥離の有無と持続期間である。黄斑 剥離前の早期手術では視力予後が良好だが、黄斑 剥離後でも早期手術ほど良好な転帰が期待できる。
Q
玻璃体手术和巩膜扣带术哪个更好?
A
在有晶状体 眼的单纯性RRD(尤其是年轻患者)中,巩膜扣带术 可能获得更好的视力 结果。2, 5, 6) 对于高度PVR 或伴有后极部裂孔的复杂性RRD,则选择玻璃体 手术。手术方式的选择需综合考虑裂孔的性质、位置、PVR 严重程度、患者背景以及术者的熟练程度。
孔源性视网膜脱离的发生条件包括:(1)视网膜 存在裂孔;(2)玻璃体 液化。
瓣状裂孔 的形成玻璃体 脱离引起的玻璃体 牵拉集中在格子样变性或玻璃体 视网膜 强附着区域。存在格子样变性或玻璃体 视网膜 强附着部位时,会导致裂孔形成。好发于颞上象限(60%)。
萎缩性裂孔 的形成玻璃体 牵拉的情况下,由格子样变性区域内的视网膜 变薄和坏死形成。多见于年轻人、女性和高度近视 者。由于发生在后玻璃体 脱离之前,玻璃体 仍附着,进展通常缓慢。
发生视网膜脱离 时,感光细胞 和视网膜色素上皮 细胞分离,脉络膜 的氧气和营养供应受阻。早期即出现感光细胞 外节的变性和脱落,逐渐导致不可逆性变性。
视网膜下液 向黄斑部 进展的主要因素如下。
重力 :上方裂孔的液体因重力易向黄斑部 移动。下方脱离时,重力会延迟黄斑 受累。眼球运动的惯性力 :扫视 (快速眼球运动)对裂孔边缘施加牵拉力,促进液体流入。这是术前休息有效的理论依据。玻璃体 液化程度玻璃体 容易流入,导致大泡性视网膜脱离 快速进展。年轻人玻璃体 呈凝胶状,流入缓慢,常形成浅脱离。
不进行引流而仅通过巩膜 扣带使视网膜 复位的机制如下。
眼壁和视网膜 向中央移动减少玻璃体 视网膜 牵拉
视网膜下液 从扣带位置移动(重新分布到眼底周边部)术后扣带高度增加带来的进一步效果
裂孔与相邻玻璃体 凝胶的接近
增加对通过裂孔的流体流动的阻力
PVR 是RRD术后最常见的并发症,定义为由视网膜 前和视网膜 下增殖膜 形成引起的牵拉性再脱离。
机制:视网膜脱离 →血-视网膜屏障 破坏→RPE 细胞、胶质细胞和巨噬细胞进入玻璃体 腔→细胞因子(如TGF-β)刺激→细胞上皮-间质转化和增殖→收缩性膜形成→再脱离。
RPE 细胞转化为成纤维细胞样细胞,产生胶原蛋白,形成膜状或索状增殖组织。旧的PVR 严重程度分类(视网膜 学会1983年)如下。
A级 :玻璃体混浊 、玻璃体 内色素团块、视网膜 上色素团块B级 :视网膜 表面皱襞形成、视网膜 血管迂曲、裂孔边缘翘起、玻璃体 活动性降低C级 :视网膜 全层皱襞(C-1:1个象限,C-2:2个象限,C-3:3个象限)D级 :累及4个象限的视网膜 全层皱襞(D-1:宽漏斗,D-2:窄漏斗,D-3:闭合漏斗)
1991年的Machemer新分类考虑了前部PVR 和视网膜 下病变,并用钟点方位描述病变范围。
Arndt等人(2023)对73名非糖尿病RRD患者和64名ERD患者进行的研究报告称,RD眼的玻璃体 内葡萄糖浓度(2.28 mmol/L)显著高于ERM 眼(1.60 mmol/L)(p<0.0001)。1) 玻璃体 内葡萄糖与巨噬细胞密度显著相关(p=0.002),也与RD范围相关(r=0.38)。与术后中心凹 厚度(MFT)呈负相关(r=-0.51),上皮细胞密度与PVR -C分级之间存在显著相关性(p=0.002)。1) 也有假说认为,晚期糖基化终末产物(AGE)引起的胶原交联参与玻璃体 硬化。1)
Arndt等人(2023)的数据表明,胰岛素可能对视锥细胞 起到保护作用。1) 基于RD眼高糖环境加剧光感受器损伤的假说,通过代谢干预改善视力 预后已成为研究课题。
德国登记数据显示,年发病率从每10万人15.6例增加到24.8例,老龄化、近视 人口增加和白内障 手术数量增多被认为是背景因素。2) 随着手术方式的改进,白内障 术后RRD风险已降至0.21%。2)
对未治疗ROP 病史眼的长期观察发现,18岁以下者18.4%、19-30岁者35.1%出现视网膜裂孔 。3) 主要机制是后玻璃体 脱离前玻璃体 视网膜 的强附着,视网膜脱离 病例的再手术率高达36%。根据儿童和青少年基础疾病优化手术策略是一个挑战。3)
该技术结合广角观察系统和吊灯照明,以弥补传统手术视野受限的不足。7) 荟萃分析显示,与传统方法相比,视力 和解剖成功率相当,且手术时间缩短。9)
术后光感受器重新排列可能影响功能结局,目前正作为解释巩膜扣带术 与玻璃体切除术 后视功能差异的因素进行研究。6)
对于RRD修复后发生的囊样黄斑水肿 (CME ),正在研究地塞米松缓释植入物等新型治疗方法。8)
Ahmed Iら(2025)は、RRD修復後にドルーゼンが消失した83歳女性の1例を報告した。11) 機序として網膜下液の溶解および局所炎症応答の関与が示唆されている。
ガス注入による硝子体黄斑 牽引(VMT )や黄斑 円孔の非手術的解除を目指す研究段階の手技である。
RCOphth iFTMH Guideline(2025年版)では、pneumatic vitreolysisによる黄斑 円孔閉鎖率は47.8%、黄斑 円孔の新規発生率は5.3%と報告されている。12)
AAO ERM /VMT PPP(2019)が引用するDRCR無作為化比較試験では、C₃F₈による硝子体黄斑 牽引解除率が78% vs 9%(偽手術群)であったが、安全性上の懸念により試験は早期中止となっている。13) 現時点では適応が限定的であり、標準治療には至っていない。
Al-Saleh等人(2025)对创伤性黄斑 未脱离的RRD使用SF₆气体进行气体视网膜 复位术,在24小时内实现复位,最终视力 为20/40。14) 这表明在适当选择病例的情况下,该术式对创伤性RRD也可能有效。
Dean等人(2023)报告了一例玻璃体 手术联合巩膜扣带术 后2-3周出现炎症加重、角膜 后沉着物和玻璃体混浊 的病例。15) 通过增加类固醇 和全身使用NSAIDs后改善,表明HLA-B27检测对术后迁延性炎症的鉴别诊断有用。
Au Eong等人(2024)报告了一例照片记录持续30年的特发性黄斑裂孔 合并急性黄斑 在位RRD的病例,通过PPV 联合ILM 剥离和C₃F₈填充同时实现了复位和裂孔闭合。16) 尽管由于长期光感受器损伤,视力 改善有限(仍为6/45),但该报告因展示了同期手术的可能性而受到关注。
3D手术显微镜 :优点包括减轻术者姿势负担、共享视野、便于图像记录27G系统(外径0.36mm) :减少术后散光 和切口闭合问题眼内内窥镜 :扩大角膜 混浊、瞳孔 散大不良病例的适应症
Arndt C, Hubault B, Hayate F, et al. Increased intravitreal glucose in rhegmatogenous retinal detachment. Eye (Lond). 2023;37(4):638-643. doi:10.1038/s41433-022-01968-w.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
Hamad AE, Moinuddin O, Blair MP, et al. Late-Onset Retinal Findings and Complications in Untreated Retinopathy of Prematurity. Ophthalmol Retina. 2020;4(6):602-612. doi:10.1016/j.oret.2019.12.015.
Jayallan B, Goswami P, Bhakat A. Rhegmatogenous retinal detachment in anterior scleritis associated with ulcerative colitis: a case report. Cureus. 2024;16(6):e61819.
Ferro Desideri L, Bonfiglio V, Russo A, et al. Scleral buckling: a review of clinical aspects and current concepts. J Clin Med. 2022;11(2):314.
Cruz-Pimentel M, Huang CY, Wu L. Scleral buckling: a look at the past, present and future in view of recent findings on the importance of photoreceptor re-alignment following retinal re-attachment. Clin Ophthalmol. 2022;16:1971-1984.
Genovese L, Crisafulli C, Mancuso S, et al. Chandelier-assisted scleral buckling: a literature review. Vision (Basel). 2023;7(3):47.
Bernardi E, Shah N, Ferro Desideri L, et al. Cystoid macular edema following rhegmatogenous retinal detachment repair surgery: incidence, pathogenesis, risk factors and treatment. Clin Ophthalmol. 2025;19:629-639.
Ziafati M, Mirshahi R, Sanadgol N, et al. Functional outcome of chandelier-assisted scleral buckling in rhegmatogenous retinal detachment: a systematic review and meta-analysis. J Curr Ophthalmol. 2025;37:172-182.
Wang JC, Tang WM, Eliott D. Management of large subretinal gas bubble after pneumatic retinopexy with head-positioning maneuver. J VitreoRetin Dis. 2022;6(2):167-170.
Ahmed I, Wu DM. Drusen Disappearance After Retinal Detachment Repair. J VitreoRetin Dis. 2025;9(1):109-112. doi:10.1177/24741264241276603.
Royal College of Ophthalmologists. Idiopathic Full Thickness Macular Holes. Clinical Guideline. London: RCOphth; 2025. Available from: https://www.rcophth.ac.uk/resources-listing/idiopathic-full-thickness-macular-holes/
American Academy of Ophthalmology. Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2019.
Al-Saleh A, Al-Otabi A, Al-Shammari Y, et al. Successful management of macula-sparing retinal detachment following blunt ocular trauma using pneumatic retinopexy. Cureus. 2025;17(6):e85709.
Dean J, McTavish S, Feng Y, et al. Persistent inflammation associated with HLA-B27 after pars plana vitrectomy with scleral buckle placement. J VitreoRetinal Dis. 2023;7(6):557-561.
Au Eong JTW, Lim JHM, George SM, et al. Successful anatomical closure of a photographically documented 30-year-old idiopathic full-thickness macular hole following surgery for concurrent repair of an acute macula-on rhegmatogenous retinal detachment. J Surg Case Rep. 2024;4:rjae231.