早期表现

弥漫性单侧亚急性视神经视网膜炎(DUSN)
一目了然的要点
Section titled “一目了然的要点”1. 弥漫性单侧亚急性视神经视网膜炎(DUSN)
Section titled “1. 弥漫性单侧亚急性视神经视网膜炎(DUSN)”弥漫性单侧亚急性视神经视网膜炎(Diffuse Unilateral Subacute Neuroretinitis; DUSN)是由线虫在视网膜下腔移动引起的多灶性脉络膜视网膜炎。1978年由Gass等人首次报道,最初也被称为“单侧擦除综合征”3)。好发于健康的儿童和年轻成人1),典型表现为单侧,但也有双侧发病的报道3)。
已知有多种线虫可致病,根据虫体大小和推测流行地区进行分类。
| 虫种 | 体长参考 | 主要流行地区 |
|---|---|---|
| Baylisascaris procyonis | 1500〜2000 μm | 美国中西部/北美 |
| 犬弓首蛔虫 | 400〜1000 μm | 美国东南部·热带地区 |
| 犬钩口线虫 | 400〜1000 μm | 热带·亚热带 |
| Gnathostoma spinigerum | 400〜1000 μm | 亚洲(泰国等) |
流行区域广泛,包括美国中西部和东南部、巴西、加勒比海诸岛、印度、马来西亚等。据报道,马来西亚土壤传播性线虫(STH)的患病率高达52%至76%4)。
单侧发病是典型的,但也有双侧发病的报道3)。如果一只眼治疗延迟或根据免疫状态,可能波及对侧眼。但双眼同时发病罕见,如果一只眼的发现与另一只眼不对称,则需要考虑DUSN并进行详细检查。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”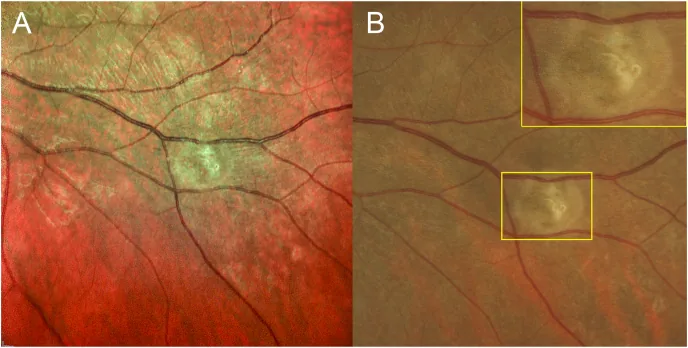
- 视力下降:急性期(早期)为轻度至中度,但晚期会导致严重的不可逆性下降。
- 中心暗点及旁中心暗点:伴随黄斑部病变出现。
- 视野缺损:随着病变扩散至整个视网膜而扩大。
- 飞蚊症:由玻璃体炎引起的漂浮感。
- 眼痛:不常见,但在合并肉芽肿性葡萄膜炎的病例中可能出现疼痛4)。
DUSN的临床表现因病程阶段而异。
晚期表现
视神经萎缩:视盘苍白。若未早期治疗,可在数月内出现1)。
视网膜小动脉狭窄:病程超过18个月的病例中可见1)。
弥漫性RPE变性:视网膜色素上皮弥漫性萎缩、变性。
RAPD阳性:相对性传入性瞳孔障碍。视神经损伤的证据1)3)。
非典型的临床表现为广泛渗出性视网膜脱离(视力下降至手动/光感)1)、肉芽肿性前葡萄膜炎(mutton-fat KP、前房炎症4+、继发性高眼压38 mmHg)4)、黄斑囊样水肿(CME)4)等。
3. 原因与风险因素
Section titled “3. 原因与风险因素”DUSN的感染途径主要是与宿主动物接触或暴露于污染环境。
- 宿主动物粪便接触:浣熊(B. procyonis的终宿主)的粪便可能成为感染源3)。
- 摄入受污染食物:食用未充分加热的肉类或海鲜。有报告病例曾前往泰国2),或曾在巴基斯坦食用街头食品3)。
- 户外活动:露营或户外作业导致接触土壤或动物粪便1)。
- 年龄:多见于40岁以下的年轻人。20岁以上患者中,1个月内早期就诊与最终视力改善相关1)。
- 前往或居住于流行地区:在上述流行地区的生活史是危险因素。
好发于健康儿童和青少年,但即使没有特定基础疾病也可能发病1)。流行地区(美国中西部和东南部、巴西、亚洲热带地区)的旅行或居住史、与浣熊等野生动物的接触史、食用未充分加热食物的病史是危险因素。
4. 诊断和检查方法
Section titled “4. 诊断和检查方法”确诊诊断需要在眼底直接观察到线虫,但仅约25-39%的病例可实现1)。通过连续眼底照片比较确认虫体移动模式是有用的1)。
主要影像学检查的特点如下表所示。
| 检查方法 | 主要所见/特征 |
|---|---|
| 红外线实时成像 | 使用900 nm光追踪可视化畏光性线虫2) |
| Enface swept-source OCT | 线虫迁移路径的“虫洞”空洞(首次报道)3) |
| 多色扫描激光 | GR(515 nm)和BR(488 nm)显示虫体3) |
| OCT(断层) | 视网膜下液中卷曲的线虫显影1) |
| FFA | 弥漫性RPE改变、视乳头渗漏1)4) |
| FAF | 视乳头周围及黄斑部自身荧光增强1) |
在Enface扫频源玻璃体OCT中,可观察到内界膜(ILM)水平上由线虫移动路径形成的空洞“虫洞”,这是首次报道的线虫移入玻璃体时的痕迹3)。此外,红外线实时成像利用线虫对可见光(450-490 nm)表现出回避行为的避光性,可在900 nm近红外模式下实时追踪虫体2)。
- 血液检查:嗜酸性粒细胞增多可作为辅助诊断依据1)4)。
- 血清学检查:Toxocara、B. procyonis抗体检测2)。若怀疑合并猫抓病(CSD),也应检测Bartonella henselae抗体4)。
- ERG:可见b波振幅降低。
需要与中心性浆液性脉络膜视网膜病变、弓形虫视网膜脉络膜炎、结节病、梅毒性视网膜炎、多发性一过性白点综合征(MEWDS)、猫抓病(CSD)等进行鉴别。已有CSD与DUSN重叠感染的报道4),因此不应固守单一诊断。
线虫可直接可视化的病例仅约25~39%1)。若无法看到,需综合单侧多灶性白点病变、视神经乳头炎、玻璃体炎的组合,嗜酸性粒细胞增多,流行地区旅行史、动物接触史等进行临床诊断。建议利用红外线实时成像、Enface OCT等多模态成像技术尝试检测线虫。
5. 标准治疗方法
Section titled “5. 标准治疗方法”DUSN的治疗根据能否看到线虫而策略不同。激光光凝、口服阿苯达唑、全身类固醇三联疗法被认为预后最佳1)。
当能看到线虫时,这是首选治疗1)。
- 标准参数:光斑大小200 μm,输出功率150~200 mW,照射时间0.2秒1)。
- 导航激光(Navilas 577s):光斑100 μm,功率400 mW,照射时间20 ms,以4×4模式照射2)。
- 红外线实时成像辅助:在近红外模式下观察畏光性线虫的同时实时确定照射位置2)。由于线虫在受到蓝光(450-490 nm)照射时会表现出回避行为,因此开发了在照射前一直使用红外模式、在照射前瞬间切换的技术3)。
阿苯达唑的标准剂量和疗程尚未确定1)2),但已有多种方案被报道。
| 给药方案 | 备注 |
|---|---|
| 400 mg/日 × 30日 | 标准单纯方案2) |
| 400 mg × 2次/日 × 30天 | 高剂量方案2) |
| 200 mg × 2次/日 × 6周 | 分次给药1) |
| 400 mg × 2次/日 × 6周 | 高剂量・长期1) |
| 400 mg/日 × 6周 | 单次给药・长期4) |
阿苯达唑在合并玻璃体炎的眼内因血-视网膜屏障(BRB)破坏而提高眼内移行性,治疗效果增强1)。
类固醇(肾上腺皮质激素):为抑制炎症,泼尼松龙40~60 mg/日,在2~4周内逐渐减量(例如:30 mg→20 mg→10 mg→5 mg的方案)2)。
合并感染的治疗:猫抓病合并病例使用多西环素100 mg × 2次/日 × 6周4)。继发性高眼压使用噻吗洛尔、溴莫尼定、乙酰唑胺4)。
激光光凝
阿苯达唑
类固醇
适应症:炎症严重时的辅助治疗。
用法:从泼尼松龙40~60 mg/日开始逐渐减量2)。
目的:抑制玻璃体炎、血管炎、视神经炎。
早期进行激光光凝治疗有望恢复视力。但若出现视神经萎缩或广泛RPE变性的晚期病例,则会残留不可逆的视力障碍1)。研究表明,20岁以上患者在1个月内早期就诊与最终视力改善相关1),因此早期干预至关重要。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”DUSN的视网膜损伤是由线虫在视网膜下腔移动引起的局部机械性和毒性刺激,以及宿主免疫应答(炎症反应)共同作用所致。这一机制被称为“毒性自身免疫性线虫视网膜病变”1)。
线虫最初局限于视网膜下腔移动,但也可移行至玻璃体腔。在Enface swept-source玻璃体OCT中观察到的“虫洞”首次被报道为线虫在玻璃体内移动后留下的空洞痕迹3),提示B. procyonis可能随机移动穿过视网膜全层3)。
病理过程的时间序列如下:
- 早期:沿线虫移动路径出现局部炎症,表现为灰白色视网膜下病变(簇状白点)。玻璃体炎和视乳头炎同时进展。
- 中期:形成视网膜下隧道,RPE和外层光感受器损伤累积。弥漫性RPE变性扩散。
- 晚期:出现视神经萎缩和视网膜小动脉变细,ERG的b波振幅显著降低。这些变化是不可逆的1),由于线虫可在眼内存活长达3年,诊断延迟会最终恶化预后。
线虫产生的毒素和宿主的免疫反应共同导致视网膜损伤1)。早期仅表现为可逆的光感受器功能下降,但晚期会出现视神经萎缩、弥漫性RPE变性和视网膜动脉变细,导致不可逆的视力障碍。因此,线虫在眼内停留时间越长,视力预后越差。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”红外线实时成像+导航激光
Section titled “红外线实时成像+导航激光”Hänsli等人(2024)对一名泰国旅行后发生DUSN的14岁男孩(最佳矫正视力20/100)使用红外线实时成像(900 nm)实时追踪线虫,并通过导航激光(Navilas 577s)进行激光光凝治疗2)。
通过激光照射前的红外模式可视化线虫,并结合4×4模式(100 μm、400 mW、20 ms、41个光斑)照射,在抑制畏光线虫逃避行为的同时精确完成光凝2)。治疗后加用阿苯达唑(400 mg/日×30日)和泼尼松(30 mg→逐渐减量),血清弓蛔虫抗体阳性被确认。
Enface扫频源玻璃体OCT“虫洞”
Section titled “Enface扫频源玻璃体OCT“虫洞””Sodhi等人(2021)对一名37岁女性(最佳矫正视力CF,玻璃体细胞1+)的DUSN病例进行了Enface扫频源玻璃体OCT检查,并在ILM水平首次记录了与线虫迁移路径一致的空洞(“虫洞”)3)。
传统断层OCT在ILM水平观察到线虫,而Enface玻璃体OCT图像则连续显示出迁移路径本身的空洞3)。这一发现是线虫侵入玻璃体的证据,支持了B. procyonis随机穿越视网膜全层的假说。
MultiColor扫描激光成像
Section titled “MultiColor扫描激光成像”在同一病例中,使用MultiColor扫描激光成像(绿色反射515 nm、蓝色反射488 nm)可显示白色光眼底照片中难以看清的线虫全貌3)。这些多模态方法有望提高线虫无法直接可见病例的诊断率1)2)3)。
8. 参考文献
Section titled “8. 参考文献”- Nurul-Farhana M, Roslin-Azni A, Sor-Earn T, Shatriah I, Shelina OM. Diffuse unilateral subacute neuroretinitis: challenges in diagnosis and management. Cureus. 2024;16(4):e58510.
- Hänsli C, Staehelin C, Bograd A, Tappeiner C. Infrared live imaging and navigated laser for nematode photocoagulation in a child with DUSN. Am J Ophthalmol Case Rep. 2024;36:102102.
- Sodhi SK, Golding J, Mandelcorn ED, Boggild アカントアメーバ角膜炎, Choudhry N. Enface vitreous OCT ‘worm holes’: a novel finding in a patient with DUSN. Am J Ophthalmol Case Rep. 2021;23:101112.
- Siti-Khadijah AR, Azhany Y, Norwazilah MA, Nor-Azita AT. Presumed DUSN and cat-scratch disease: dual infection in a single patient. Taiwan J Ophthalmol. 2022;12(3):349-353.
