Nguy cơ tiến triển ra sau
Nguyên tắc cơ bản: Theo dõi
Chỉ định laser rào chắn: Giãn rộng tiến triển, gần cực sau
Mục tiêu điều trị: Ngăn chặn tiến triển ra sau thêm

Bong võng mạc (retinoschisis) là tình trạng võng mạc thần kinh bị tách ra ở lớp đám rối trong hoặc ngoài. Điều này khác cơ bản với bong võng mạc nơi lớp tế bào cảm thụ tách khỏi biểu mô sắc tố.
| Thể bệnh | Tuổi và giới thường gặp | Vị trí thường gặp | Tỷ lệ mắc và tỷ lệ hiện mắc |
|---|---|---|---|
| Bong võng mạc liên quan đến tuổi (mắc phải) | Trên 40 tuổi; cả nam và nữ | Vùng ngoại vi thái dương dưới (70%) | 7–30% người trên 40 tuổi |
| Bong võng mạc liên kết X (bẩm sinh) | Tuổi đi học; hầu như chỉ nam | Hố trung tâm (gần như tất cả) + ngoại vi (khoảng một nửa) | 1 trong 5.000–25.000 người2) |
| Bong mạc võng mạc trung tâm do cận thị | Trung niên trở lên; cận thị nặng | Cực sau / Hoàng điểm | Một tỷ lệ nhất định của mắt cận thị nặng |
Bong võng mạc là tình trạng xảy ra sự tách rời bên trong các lớp của võng mạc thần kinh, hoàn toàn khác với bong võng mạc (tách toàn bộ võng mạc khỏi biểu mô sắc tố). Trong bong võng mạc, sự kết nối với biểu mô sắc tố võng mạc vẫn được duy trì, do đó tiên lượng thị lực thường tốt hơn so với bong võng mạc. Tuy nhiên, nếu xuất hiện lỗ ở cả hai lớp trong và ngoài, có thể tiến triển thành bong võng mạc.
Bong võng mạc liên quan đến tuổi tác là tình trạng thoái hóa dạng nang sinh lý của võng mạc ngoại vi người lớn (nang Blessig-Iwanoff) hợp nhất và mở rộng, gây ra sự tách ở lớp đám rối ngoài hoặc lớp hạt trong.
Tỷ lệ hiện mắc là 1,65–7%2), thường gặp ở người trên 40 tuổi, hai mắt chiếm khoảng 70% trường hợp. 70% xảy ra ở võng mạc ngoại vi dưới thái dương, bề mặt phồng lên nhẵn. Không có tính di truyền và phát sinh theo tuổi tác.
Bong võng mạc thứ phát có thể do màng tăng sinh, kéo dịch kính, thay đổi dạng nang, xuất huyết nội võng mạc, dịch rỉ hoặc viêm. Các bệnh nguyên nhân cụ thể bao gồm bệnh võng mạc tiểu đường, bong võng mạc cũ, thoái hóa hoàng điểm tuổi già, bệnh võng mạc trẻ sinh non (ROP) và bệnh Coats.
Phần lớn không có triệu chứng, hiếm khi lan đến cực sau và thị lực thường bình thường. Khi tổn thương vượt qua xích đạo, có thể xuất hiện triệu chứng chủ quan như khiếm khuyết thị trường.
| Dấu hiệu | Đặc điểm | Ý nghĩa trong chẩn đoán phân biệt |
|---|---|---|
| Phồng hình vòm | Hình bán cầu nhẵn, trong suốt; cố định, bất động | Không di chuyển khi thay đổi tư thế |
| Dạng lụa nước | Lớp trong óng ánh gợn sóng | Đặc trưng của bệnh này |
| snowflakes (đục dạng bông tuyết) | đục dạng hạt trắng-vàng trên bề mặt trong của lớp tách rời | chỉ số thoái hóa |
Ngay cả khi xảy ra lỗ lớp ngoài và bong võng mạc ngoài, nguy cơ vẫn thấp. Nếu lỗ trong và ngoài xảy ra và tiến triển thành bong võng mạc, cần điều trị phẫu thuật cho bong võng mạc do rách thông thường.
Cơ chế bệnh sinh chính là sự hợp nhất và mở rộng của thoái hóa dạng nang của sợi Henle ở lớp đám rối ngoài do lão hóa. Cơ chế của ám điểm tuyệt đối là sự tách lớp trong lớp đám rối ngoài gây đứt gãy mô tại các khớp thần kinh, làm gián đoạn truyền tín hiệu kích thích ánh sáng1).
Các yếu tố nguy cơ bao gồm tuổi tác và viễn thị 2). Yếu tố di truyền chưa được xác định 2).
Chẩn đoán bằng OCT đóng vai trò trung tâm 2). Nó có thể mô tả mức độ lan rộng và độ sâu của khoang bong, cũng như các cấu trúc cột giữa các lớp (cầu nối mô dọc), xác nhận trực tiếp sự tách lớp ở lớp đám rối ngoài.
Phân biệt với bong võng mạc là quan trọng nhất.
| Đặc điểm | Bong võng mạc dạng tách lớp | Bong võng mạc |
|---|---|---|
| Tính di động của chỗ phồng | Cố định, không di động | Di chuyển khi thay đổi tư thế |
| Độ trong suốt | Cao (trong) | Thấp (đục) |
| Tính chất ám điểm | Ám điểm tuyệt đối | Ám điểm tương đối |
| Đặc điểm bề mặt | Nhẵn (water silk) | Không đều / gợn sóng |
Nguyên tắc là theo dõi. Nguy cơ tiến triển thành bong võng mạc thấp, khoảng 0,05% mỗi năm, và hầu hết các trường hợp ổn định không triệu chứng.
Nguy cơ tiến triển ra sau
Nguyên tắc cơ bản: Theo dõi
Chỉ định laser rào chắn: Giãn rộng tiến triển, gần cực sau
Mục tiêu điều trị: Ngăn chặn tiến triển ra sau thêm
Hình thành lỗ rách lớp ngoài
Nguyên tắc cơ bản: Theo dõi
Lưu ý: Rách lớp ngoài làm tăng nguy cơ bong võng mạc
Đánh giá chỉ định cẩn thận: Cần thận trọng nếu có lỗ lớp trong đồng thời
Bong võng mạc do tách lớp
Nguyên tắc cơ bản: Phẫu thuật theo bong võng mạc do rách thông thường
Chỉ định phẫu thuật: Khi có lỗ ở cả hai lớp trong và ngoài và bong tiến triển
Tiên lượng: Nhìn chung tốt
Trường hợp thâm nhiễm hoàng điểm
Nguyên tắc cơ bản: Xem xét phẫu thuật dịch kính
Kỹ thuật phẫu thuật: Bóc màng ILM + bơm khí
Bằng chứng: Mức báo cáo ca bệnh1)
Sự tách lớp ở lớp đám rối ngoài gây ra đứt gãy mô tại các điểm nối synap, dẫn đến ám điểm tuyệt đối1). Các sợi Henle được cho là bị tách ra do sự hợp nhất của thoái hóa dạng nang liên quan đến tuổi tác, gây ra sự phân tách. Đánh giá ba chiều bằng SD-OCT cho phép đánh giá chính xác mức độ lan rộng của khoang phân tách và độ mỏng của các lớp trong và ngoài, thúc đẩy sự hiểu biết về diễn tiến tự nhiên lâu dài và xác định các yếu tố dự báo tiến triển2).
Trong bệnh tách võng mạc liên quan đến tuổi, sự phân tách giữa các lớp xảy ra ở lớp đám rối ngoài. Tại khu vực này, có các kết nối synap giữa tế bào cảm thụ ánh sáng và tế bào hạch, và khi các synap bị đứt do phân tách, các kích thích ánh sáng không thể truyền đến tế bào lưỡng cực và tế bào hạch1). Do đó, ở vùng phân tách, ngay cả khi chiếu sáng, tín hiệu điện không được dẫn truyền, và bệnh nhân cảm nhận được ám điểm tuyệt đối.
Hầu hết các trường hợp tách võng mạc liên quan đến tuổi đều có diễn tiến ổn định. Nguy cơ tiến triển thành bong võng mạc rất thấp, khoảng 0,05% mỗi năm. Tuy nhiên, nếu có lỗ thủng ở cả hai lớp trong và ngoài, nguy cơ bong võng mạc tăng lên, do đó việc theo dõi định kỳ bằng khám đáy mắt là quan trọng2).
Bệnh tách lớp võng mạc liên kết X (XLRS) là một bệnh võng mạc bẩm sinh di truyền lặn liên kết nhiễm sắc thể X do đột biến gen RS1. Đây là một bệnh thoái hóa dịch kính võng mạc tương đối hiếm, với tỷ lệ mắc ước tính khoảng 1 trên 5.000 đến 25.000 người 2). Thông thường chỉ nam giới mắc bệnh, còn nữ giới là người mang gen.
Thông thường chỉ nam giới mới bị ảnh hưởng. Vì là di truyền lặn liên kết X, phụ nữ chỉ có đột biến trên một nhiễm sắc thể X là người mang gen và thường không có triệu chứng. Hiếm khi, kiểu hình nhẹ ở phụ nữ đã được báo cáo do bất hoạt X lệch hoặc đơn bội nhiễm sắc thể một bố mẹ2).
Triệu chứng chủ quan:
Dấu hiệu lâm sàng:
Dấu hiệu hoàng điểm
Tách lớp hố trung tâm (hầu như tất cả các trường hợp): thay đổi dạng nang kèm nếp gấp hình nan hoa (nang và cầu nối cấu trúc trên OCT)
Teo hoàng điểm: Theo tuổi tác, các thay đổi dạng nang thoái lui và chuyển thành teo; thường trông giống phù hoàng điểm dạng nang đơn giản.
Chụp mạch huỳnh quang: Không có rò rỉ huỳnh quang khác với phù hoàng điểm dạng nang (hố trung tâm bình thường hoặc khuyết cửa sổ)
Phát hiện ngoại vi
Bong tách võng mạc ngoại vi (khoảng một nửa): thường xảy ra ở vùng thái dương dưới; có thể kèm theo lỗ lớn ở lớp trong võng mạc
Phản xạ dát vàng: Dấu hiệu đặc trưng ở võng mạc ngoại vi; kèm theo vạch trắng trên mạch máu võng mạc
Màng thủy tinh thể: gặp trong các trường hợp nặng; dịch kính không bong ra và dính chặt vào võng mạc
Biến chứng: Bong võng mạc (5-20%), xuất huyết dịch kính, xuất huyết trong khoang tách
Khi thấy phù hoàng điểm dạng nang hai mắt ở trẻ nam, cần nghi ngờ bệnh này là bước khởi đầu chẩn đoán quan trọng.
Chẩn đoán phân biệt:
| Bệnh | Điểm phân biệt |
|---|---|
| Bong võng mạc do rách | Thường một mắt; hình thành đường ranh giới; kèm thoái hóa dạng lưới |
| Phù hoàng điểm dạng nang | Rò hình cánh hoa trên chụp mạch huỳnh quang; không rò trong XLRS |
| Bong võng mạc do tuổi già (thoái hóa) | Xảy ra ở người cao tuổi; khu trú vùng ngoại vi; sóng b bình thường |
| Hội chứng Goldman-Favre | Kèm quáng gà và lắng đọng sắc tố |
Trong phù hoàng điểm dạng nang (CME), chụp mạch huỳnh quang cho thấy rò rỉ và ứ đọng huỳnh quang hình cánh hoa. Ngược lại, trong XLRS, có khoang tách ở trung tâm hoàng điểm nhưng hàng rào máu-võng mạc bình thường, chụp mạch không thấy rò rỉ, chỉ có khuyết cửa sổ (window defect). Sự khác biệt này rất quan trọng trong chẩn đoán phân biệt khi kết hợp OCT và chụp mạch huỳnh quang.
Chưa có phương pháp điều trị triệt để được thiết lập.
Điều trị bằng thuốc:
Điều trị phẫu thuật:
Quản lý bệnh nhân:
Các thay đổi dạng nang ở hoàng điểm có thể giảm tự nhiên khi trẻ lớn lên2). Tuy nhiên, một số trường hợp có thể chuyển thành teo hoàng điểm, và sự biến mát không nhất thiết có nghĩa là cải thiện thị lực. Một số trường hợp được báo cáo là tách võng mạc ngoại vi giảm sau khi bong dịch kính sau.
Retinoschisin do gen RS1 mã hóa là một protein bài tiết gồm 224 axit amin, hình thành phức hợp đồng nhất oligomer qua vùng discoidin 2). Bằng cách liên kết với tế bào cảm quang và tế bào lưỡng cực, nó duy trì tính toàn vẹn cấu trúc và khớp thần kinh của võng mạc. Đột biến RS1 làm phá vỡ phức hợp, tạo ra khoang tách đặc trưng và rối loạn dẫn truyền tín hiệu võng mạc 2).
Về mô bệnh học, sự tách rời võng mạc chủ yếu xảy ra ở lớp sợi thần kinh. Trên OCT, thấy sự tách rời ở lớp đám rối ngoài và lớp hạt trong tại hố trung tâm và vùng lân cận. Ngay cả khi sự tách rời hình thái chỉ khu trú, các xét nghiệm điện sinh lý cho thấy rối loạn chức năng võng mạc toàn bộ, biểu hiện bằng sóng b âm tính.
Tương quan kiểu gen - kiểu hình (đoàn hệ 83 bệnh nhân Hàn Quốc, Lee et al. 2025) 2):
Trong một nghiên cứu phân tích dịch khoang tách ở XLRS, protein liên kết retinoid giữa các tế bào cảm thụ ánh sáng (IRBP) đã được xác định trong dịch khoang, có thể chỉ ra bất thường chuyển hóa võng mạc trong khoang tách2). Ngoài ra, đã có báo cáo về các trường hợp bệnh hoàng điểm xuất tiết không điển hình trong XLRS, cho thấy sự tồn tại của các kiểu hình đa dạng dưới cùng một chẩn đoán2).
Liệu pháp gen RS1 đang được tiến hành thử nghiệm lâm sàng2)3). Các mô hình động vật và thử nghiệm lâm sàng giai đoạn đầu báo cáo sự phục hồi một phần đáp ứng điện võng mạc và cải thiện giải phẫu võng mạc.
Các thử nghiệm lâm sàng chính:
Thách thức hiện tại: Trong XLRS, độ mỏng manh của võng mạc tăng lên, khiến bong màng dịch kính sau và tiêm dưới võng mạc rất khó về mặt kỹ thuật3). Tiêm nội nhãn có thể được ưu tiên trong một số trường hợp, nhưng cần chấp nhận nguy cơ viêm dịch kính.
Liệu pháp gen cho XLRS vẫn đang trong giai đoạn thử nghiệm lâm sàng và chưa được phê duyệt như một phương pháp điều trị tại bệnh viện thông thường. Một số thử nghiệm lâm sàng đã phát hiện ra các vấn đề về an toàn như viêm nội nhãn, và một số thử nghiệm đã bị dừng lại 3). Nếu muốn tham gia, cần tham khảo ý kiến tại cơ sở chuyên khoa.
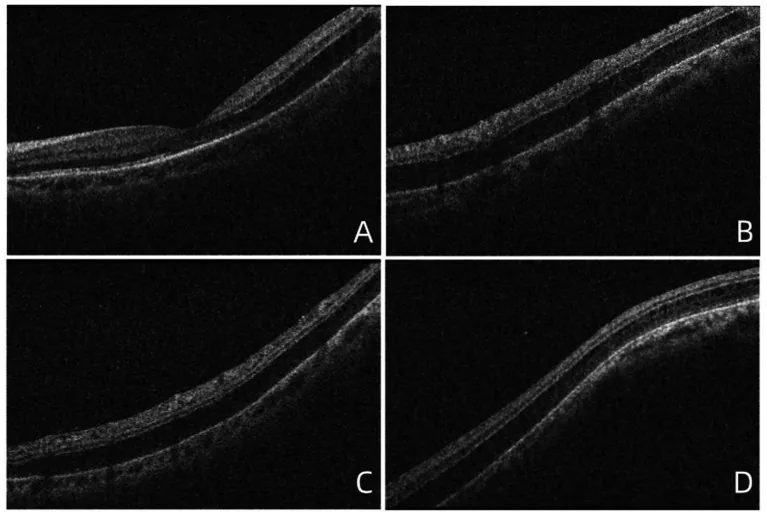
Bong tách lớp võng mạc trung tâm do cận thị (myopic foveoschisis) là sự tách rời các lớp võng mạc bên trong ở cực sau liên quan đến cận thị nặng. Trước đây được mô tả là bong võng mạc cực sau liên quan đến cận thị nặng, và hiện nay khái niệm này bao gồm cả các trường hợp có kết hợp lỗ hoàng điểm.
Bệnh sinh liên quan đến sự kết hợp của các yếu tố sau:
Triệu chứng cơ năng: Giảm thị lực, ám điểm trung tâm, nhìn méo mó (metamorphopsia), nhìn mờ. Trong cận thị nặng, triệu chứng cơ năng có thể rất ít.
Chẩn đoán (OCT):
Điều trị: Phẫu thuật dịch kính là cơ bản.
Tiên lượng: