خطر التقدم الخلفي
المبدأ الأساسي: المراقبة
مؤشرات الليزر الحاجز: التوسع التدريجي، الاقتراب من القطب الخلفي
الهدف العلاجي: منع المزيد من التقدم الخلفي

انفصال الشبكية (retinoschisis) هو حالة تنفصل فيها الشبكية العصبية عند الطبقة الشبكية الداخلية أو الخارجية. يختلف هذا جوهريًا عن انفصال الشبكية حيث تنفصل طبقة المستقبلات الضوئية عن طبقة الظهارة الصبغية.
| النوع | العمر والجنس الشائع | الموقع الشائع | الانتشار ومعدل الإصابة |
|---|---|---|---|
| انفصال الشبكية المرتبط بالعمر (المكتسب) | فوق 40 سنة؛ ذكور وإناث | الجزء السفلي الصدغي المحيطي (70%) | 7-30% ممن فوق 40 سنة |
| انفصال الشبكية المرتبط بـ X (الخلقي) | سن المدرسة؛ ذكور فقط تقريبًا | النقرة المركزية (جميع الحالات تقريبًا) + المحيط (نصف الحالات) | 1 من كل 5,000-25,000 شخص2) |
| انفصال الشبكية القريب من النقرة المرتبط بقصر النظر | منتصف العمر فما فوق؛ قصر نظر شديد | القطب الخلفي / البقعة | نسبة معينة من العيون ذات قصر النظر الشديد |
انفصال الشبكية هو حالة يحدث فيها انفصال داخل طبقات الشبكية العصبية، وهو يختلف تمامًا عن انفصال الشبكية (انفصال كامل طبقات الشبكية عن الظهارة الصبغية). في حالة الانفصال، يظل الاتصال بالظهارة الصبغية محفوظًا، لذا فإن تشخيص الرؤية عادة ما يكون أفضل مقارنة بانفصال الشبكية. ومع ذلك، إذا تشكلت ثقوب في كل من الطبقتين الداخلية والخارجية، فقد يتطور الأمر إلى انفصال الشبكية.
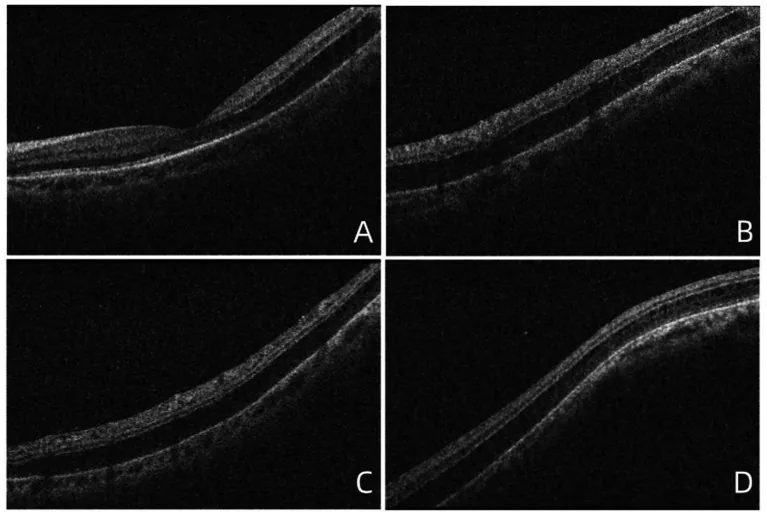
انفصال الشبكية المرتبط بالعمر هو حالة يحدث فيها اندماج وتوسع التنكس الكيسي الفسيولوجي للشبكية المحيطية لدى البالغين (أكياس بليسينغ-إيوانوف)، مما يؤدي إلى انفصال في الطبقة الضفيرية الخارجية أو الطبقة النووية الداخلية.
يتراوح معدل الانتشار بين 1.65% و7%2)، ويحدث غالبًا لدى الأشخاص فوق سن 40 عامًا، ويكون ثنائي الجانب في حوالي 70% من الحالات. يحدث في 70% من الحالات في الجزء السفلي الصدغي المحيطي للشبكية، ويكون سطح الانتفاخ أملسًا. لا يوجد استعداد وراثي، ويحدث مع تقدم العمر.
انفصال الشبكية الثانوي يمكن أن يحدث بسبب الأغشية التكاثرية، الجر الزجاجي، التغيرات الكيسية، النزف داخل الشبكية، الإفرازات، أو الالتهاب. تشمل الأمراض المسببة المحددة اعتلال الشبكية السكري، انفصال الشبكية القديم، التنكس البقعي المرتبط بالعمر، اعتلال الشبكية الخداجي (ROP)، ومرض كوتس.
معظم الحالات لا تظهر عليها أعراض، ونادرًا ما يمتد إلى القطب الخلفي، وغالبًا ما تكون حدة البصر طبيعية. عندما تتجاوز الآفة خط الاستواء، قد تظهر أعراض ذاتية مثل عيوب المجال البصري.
| العلامة | الخاصية | الأهمية في التشخيص التفريقي |
|---|---|---|
| انتفاخ على شكل قبة | نصف كروي أملس وشفاف؛ ثابت وغير متحرك | لا يتحرك بتغيير وضعية الجسم |
| مظهر الحرير المائي | لمعان متموج للطبقة الداخلية | مميز لهذا المرض |
| snowflakes (عتامة تشبه رقاقات الثلج) | عتامة صفراء-بيضاء حبيبية على السطح الداخلي للطبقة المنفصلة | مؤشر التنكس |
حتى في حالة حدوث ثقب في الطبقة الخارجية وانفصال الشبكية الخارجي، يكون الخطر منخفضًا. إذا تطور الأمر إلى انفصال مع ثقوب داخلية وخارجية، يلزم العلاج الجراحي لانفصال الشبكية الناتج عن التمزق المعتاد.
الآلية الرئيسية هي اندماج وتوسع التنكس الكيسي لألياف هنلي في الطبقة الضفيرية الخارجية بسبب الشيخوخة. آلية العتمة المطلقة هي أن الانفصال بين الطبقات في الطبقة الضفيرية الخارجية يؤدي إلى تمزق الأنسجة عند الوصلات المشبكية، مما يمنع نقل إشارات التحفيز الضوئي1).
تشمل عوامل الخطر التقدم في العمر وطول النظر 2). لم يتم تحديد الاستعداد الوراثي 2).
يلعب التشخيص بواسطة التصوير المقطعي البصري (OCT) دورًا محوريًا 2). يمكنه تصوير امتداد وعمق التجويف الانفصالي والهياكل العمودية بين الطبقات (الجسور النسيجية العمودية)، وتأكيد الانفصال بين الطبقات في الطبقة الضفيرية الخارجية مباشرة.
التفريق بين انفصال الشبكية هو الأهم.
| السمة | انفصال الشبكية | انفصال الشبكية |
|---|---|---|
| حركة الانتفاخ | ثابت غير متحرك | يتحرك بتغيير الوضعية |
| الشفافية | عالية (شفافة) | منخفضة (معتمة) |
| طبيعة العتمة | عتمة مطلقة | عتمة نسبية |
| خصائص السطح | أملس (حريري) | غير منتظم / متموج |
المبدأ هو المراقبة. خطر التقدم إلى انفصال الشبكية منخفض بنحو 0.05% سنويًا، ومعظم الحالات مستقرة بدون أعراض.
خطر التقدم الخلفي
المبدأ الأساسي: المراقبة
مؤشرات الليزر الحاجز: التوسع التدريجي، الاقتراب من القطب الخلفي
الهدف العلاجي: منع المزيد من التقدم الخلفي
تشكل ثقب الطبقة الخارجية
المبدأ الأساسي: المراقبة
ملاحظة مهمة: يزيد التمزق في الطبقة الخارجية من خطر الانفصال
تقييم دقيق للمؤشرات: يجب الحذر في حالة وجود ثقب في الطبقة الداخلية في نفس الوقت
انفصال الشبكية الناتج عن الانشقاق
المبدأ الأساسي: الجراحة وفقًا لانفصال الشبكية الناتج عن التمزق المعتاد
مؤشرات الجراحة: في حالة حدوث ثقب في كل من الطبقتين الداخلية والخارجية وتقدم الانفصال
التشخيص: جيد بشكل عام
حالات تسرب البقعة الصفراء
الخط الأساسي: النظر في جراحة الجسم الزجاجي
التقنية الجراحية: تقشير الغشاء الداخلي المحدد + ملء بالغاز
الأدلة: مستوى تقارير الحالات1)
يؤدي الانفصال بين الطبقات في الطبقة الضفيرية الخارجية إلى تمزق الأنسجة عند نقاط الاشتباك العصبي، مما يسبب عتمة مطلقة1). يُعتقد أن ألياف هنلي تنفصل بسبب اندماج التنكس الكيسي المرتبط بالعمر، مما يسبب الانفصال. أتاح التقييم ثلاثي الأبعاد باستخدام التصوير المقطعي التوافقي البصري ذي المجال الطيفي تقييمًا دقيقًا لانتشار تجويف الانفصال ورقة الطبقات الداخلية والخارجية، مما أدى إلى تقدم في فهم المسار الطبيعي طويل الأمد وتحديد عوامل التنبؤ بالتقدم2).
في انفصال الشبكية المرتبط بالعمر، يحدث انفصال بين الطبقات في الطبقة الضفيرية الخارجية. في هذه المنطقة، توجد وصلات اشتباكية بين الخلايا المستقبلة للضوء والخلايا العقدية، وعند انقطاع هذه الوصلات بسبب الانفصال، لا تنتقل المنبهات الضوئية إلى الخلايا ثنائية القطب والخلايا العقدية1). لذلك، في منطقة الانفصال، حتى عند تسليط الضوء، لا تنتقل الإشارات الكهربائية، ويشعر المريض بعتمة مطلقة.
معظم حالات انفصال الشبكية المرتبط بالعمر تكون مستقرة. خطر التقدم إلى انفصال الشبكية منخفض جدًا، حوالي 0.05% سنويًا. ومع ذلك، إذا حدث ثقب في كل من الطبقتين الداخلية والخارجية، يزداد خطر الانفصال، لذا فإن المتابعة المنتظمة بفحص قاع العين مهمة2).
انفصال الشبكية المرتبط بـ X (XLRS) هو مرض شبكي خلقي متنحي مرتبط بالكروموسوم X ناتج عن طفرات في جين RS1. وهو مرض تنكسي زجاجي شبكي نادر نسبيًا، ويقدر معدل الإصابة به بـ 1 من كل 5,000 إلى 25,000 شخص 2). يصيب الذكور عادةً فقط، بينما تكون الإناث حاملات.
عادةً ما يصيب الذكور فقط. نظرًا لأنه وراثة متنحية مرتبطة بـ X، فإن النساء اللواتي لديهن طفرة في كروموسوم X واحد فقط يكن حاملات وعادةً ما يكن بدون أعراض. نادرًا، تم الإبلاغ عن ظهور نمط ظاهري خفيف لدى النساء بسبب انحراف تعطيل كروموسوم X أو اختلال الصيغة الصبغية الأحادية الوالدية2).
الأعراض الذاتية:
العلامات السريرية:
نتائج فحص البقعة
انفصال النقرة (في جميع الحالات تقريبًا): تغيرات كيسية مع طيات تشبه المحور (أكياس وجسور هيكلية على التصوير المقطعي البصري)
ضمور البقعة الصفراء: مع التقدم في العمر، تتراجع التغيرات الكيسية وتتحول إلى ضمور؛ وغالبًا ما تبدو مشابهة للوذمة البقعة الصفراء الكيسية البسيطة.
تصوير الأوعية بالفلوريسين: لا يوجد تسرب فلوريسيني على عكس الوذمة البقعية الكيسية (النقرة طبيعية أو بها عيب نافذ)
النتائج المحيطية
انفصال الشبكية المحيطي (حوالي النصف): يحدث غالبًا في الجانب الصدغي السفلي؛ قد يصاحبه ثقب كبير في الطبقة الداخلية للشبكية
الانعكاس الذهبي: علامة مميزة في الشبكية المحيطية؛ مصحوبة بتبييض الأوعية الدموية الشبكية
حجاب زجاجي: يُلاحظ في الحالات الشديدة؛ الجسم الزجاجي غير منفصل وملتصق بشدة بالشبكية
المضاعفات: انفصال الشبكية (5-20%)، نزيف الجسم الزجاجي، نزيف داخل التجويف الانفصالي
عند رؤية وذمة بقعية كيسية ثنائية العينين عند الأولاد، يجب الاشتباه في هذا المرض، وهو مدخل تشخيصي مهم.
التشخيص التفريقي:
| المرض | نقاط التمييز |
|---|---|
| انفصال الشبكية الناتج عن تمزق | عادةً في عين واحدة؛ تشكل خط الحدود؛ مصحوب بتنكس شبكي شبيه بالشبكة |
| الوذمة البقعية الكيسية | تسرب على شكل بتلات الزهور في تصوير الأوعية الفلوريسيني؛ لا تسرب في XLRS |
| انفصال الشبكية المرتبط بالعمر (التنكسي) | يحدث في كبار السن؛ محدود في المنطقة المحيطية؛ موجة b طبيعية |
| متلازمة غولدمان-فافر | مصحوبة بالعشى الليلي وترسبات صبغية |
في الوذمة البقعية الكيسية (CME)، يُظهر تصوير الأوعية بالفلوريسين تسربًا وتجمعًا فلوريسينيًا على شكل بتلات الزهور. بينما في انفصال الشبكية المرتبط بـ XLRS، يوجد تجويف انفصالي في النقرة ولكن حاجز الدم الشبكي طبيعي، ولا يوجد تسرب في تصوير الأوعية بالفلوريسين، بل يظهر فقط عيب نافذ (window defect). هذا الاختلاف مهم في التشخيص التفريقي باستخدام التصوير المقطعي البصري (OCT) وتصوير الأوعية بالفلوريسين.
لا يوجد علاج جذري مثبت.
العلاج الدوائي:
العلاج الجراحي:
إدارة المريض:
قد تتحسن التغيرات الكيسية في النقرة بشكل طبيعي مع النمو2). ومع ذلك، قد تتحول بعض الحالات إلى ضمور البقعة، ولا يعني الاختفاء بالضرورة تحسن الرؤية. في بعض الحالات، يُبلغ عن تحسن الانفصال المحيطي بعد حدوث انفصال الجسم الزجاجي الخلفي.
الريتينوسكين المشفر بواسطة جين RS1 هو بروتين إفرازي مكون من 224 حمضًا أمينيًا، ويشكل معقدات هومو أوليغوميرية عبر مجال الديسكويدين 2). يحافظ على السلامة الهيكلية والمشبكية للشبكية من خلال الارتباط بالخلايا المستقبلة للضوء والخلايا ثنائية القطب. يؤدي طفرة RS1 إلى انهيار المعقد، مما يسبب تجويفًا انفصاليًا مميزًا واضطرابًا في نقل الإشارات الشبكية 2).
من الناحية النسيجية المرضية، يحدث الانفصال الشبكي بشكل رئيسي في طبقة الألياف العصبية. في التصوير المقطعي التوافقي البصري (OCT)، يُلاحظ انفصال في الطبقة الضفيرية الخارجية والطبقة النووية الداخلية في النقرة وما حولها. حتى إذا كان الانفصال المورفولوجي موضعيًا، فإن الفحوصات الفيزيولوجية الكهربية تُظهر وجود خلل وظيفي في جميع أنحاء الشبكية، كما يتضح من موجة b السلبية.
الارتباط بين النمط الجيني والنمط الظاهري (مجموعة كورية مكونة من 83 مريضًا، Lee et al. 2025) 2):
في دراسة حللت سائل التجويف في XLRS، تم تحديد بروتين ربط الريتينويد بين المستقبلات الضوئية (IRBP) في سائل التجويف، مما قد يشير إلى وجود خلل في التمثيل الغذائي للشبكية داخل التجويف2). كما تم الإبلاغ عن حالات اعتلال بقعة نضحي غير معتاد في XLRS، مما يدل على وجود أنماط ظاهرية متنوعة تحت نفس التشخيص2).
العلاج الجيني لـ RS1 قيد التجارب السريرية حاليًا2)3). أظهرت النماذج الحيوانية والتجارب السريرية المبكرة تحسنًا جزئيًا في استجابة مخطط كهربية الشبكية وتحسنًا في تشريح الشبكية.
التجارب السريرية الرئيسية:
التحديات الحالية: في XLRS، تزداد هشاشة الشبكية، مما يجعل انفصال الغشاء الزجاجي الخلفي والحقن تحت الشبكية صعبين تقنيًا للغاية3). قد يكون الحقن داخل الجسم الزجاجي مفضلاً في بعض الحالات، ولكن يجب قبول خطر التهاب الجسم الزجاجي.
لا يزال العلاج الجيني لـ XLRS في مرحلة التجارب السريرية ولم تتم الموافقة عليه كعلاج في المستشفيات العامة. كشفت بعض التجارب السريرية عن مشكلات تتعلق بالسلامة مثل الالتهاب داخل العين، وتم إيقاف بعض التجارب 3). إذا كنت ترغب في المشاركة، فمن الضروري استشارة مركز متخصص.
انشقاق الشبكية المركزي القصري (myopic foveoschisis) هو انفصال الطبقات الداخلية للشبكية في القطب الخلفي المصاحب لقصر النظر الشديد. تم وصفه منذ القدم على أنه انفصال شبكي في القطب الخلفي مصاحب لقصر النظر الشديد، ويشمل المفهوم الحالي الحالات المصحوبة بثقب البقعة.
تساهم العوامل التالية بشكل مركب في الفيزيولوجيا المرضية:
الأعراض الذاتية: انخفاض حدة البصر، العتمة المركزية، تشوه الرؤية (metamorphopsia)، ضبابية الرؤية. في حالات قصر النظر الشديد، قد تكون الأعراض الذاتية ضئيلة.
التشخيص (OCT):
العلاج: جراحة الجسم الزجاجي هي الأساس.
الإنذار: