पीछे की ओर बढ़ने का जोखिम
मूल सिद्धांत: निगरानी
बैरिकेड लेजर संकेत: प्रगतिशील विस्तार, पश्च ध्रुव के निकट
उपचार का उद्देश्य: आगे पीछे की ओर बढ़ने से रोकना

रेटिनोस्किसिस (retinoschisis) एक ऐसी स्थिति है जिसमें तंत्रिका रेटिना आंतरिक या बाहरी प्लेक्सीफॉर्म परत में विभाजित हो जाती है। यह रेटिना डिटेचमेंट से मौलिक रूप से भिन्न है, जिसमें फोटोरिसेप्टर परत वर्णक उपकला से अलग हो जाती है।
| प्रकार | सामान्य आयु और लिंग | सामान्य स्थान | व्यापकता और घटना दर |
|---|---|---|---|
| उम्र से संबंधित (अधिग्रहित) रेटिनोस्किसिस | 40 वर्ष और उससे अधिक; पुरुष और महिला दोनों | निचला टेम्पोरल परिधीय क्षेत्र (70%) | 40 वर्ष और उससे अधिक आयु के 7–30% |
| एक्स-लिंक्ड (जन्मजात) रेटिनोस्किसिस | स्कूली उम्र; लगभग केवल पुरुष | फोविया (लगभग सभी मामलों में) + परिधीय (लगभग आधे मामलों में) | 5,000 से 25,000 लोगों में से 12) |
| मायोपिक रेटिनल फोवियोस्किसिस | मध्यम आयु या उससे अधिक; उच्च मायोपिया | पश्च ध्रुव, मैक्युला | उच्च मायोपिया वाली आँखों का एक निश्चित अनुपात |
रेटिनोस्किसिस एक ऐसी स्थिति है जिसमें न्यूरोरेटिना की “परतों के भीतर” पृथक्करण होता है, जो रेटिनल डिटेचमेंट (जहां रेटिना की पूरी मोटाई रंजित उपकला से अलग हो जाती है) से पूरी तरह अलग है। रेटिनोस्किसिस में रेटिनल रंजित उपकला के साथ संपर्क बना रहता है, इसलिए रेटिनल डिटेचमेंट की तुलना में दृष्टि का पूर्वानुमान आमतौर पर बेहतर होता है। हालांकि, यदि आंतरिक और बाहरी दोनों परतों में छेद हो जाते हैं, तो यह रेटिनल डिटेचमेंट में बदल सकता है।
आयु-संबंधित रेटिनोस्किसिस एक ऐसी स्थिति है जिसमें वयस्क परिधीय रेटिना के शारीरिक सिस्टॉइड अध:पतन (ब्लेसिग-इवानॉफ सिस्ट) के संलयन और विस्तार से बाहरी प्लेक्सीफॉर्म परत या आंतरिक दानेदार परत में पृथक्करण होता है।
प्रसार 1.65–7%2) बताया गया है, जो 40 वर्ष से अधिक आयु में अधिक सामान्य है, और लगभग 70% मामलों में द्विपक्षीय होता है। 70% मामलों में अवर टेम्पोरल रेटिनल परिधि में होता है, और उभार की सतह चिकनी होती है। यह वंशानुगत नहीं है और उम्र बढ़ने के साथ विकसित होता है।
द्वितीयक रेटिनोस्किसिस प्रोलिफेरेटिव झिल्ली, कांचदार कर्षण, सिस्टिक परिवर्तन, रेटिना के अंदर रक्तस्राव, स्राव या सूजन के कारण हो सकता है। विशिष्ट कारण रोगों में डायबिटिक रेटिनोपैथी, पुरानी रेटिना डिटेचमेंट, एज-रिलेटेड मैक्यूलर डिजनरेशन, रेटिनोपैथी ऑफ प्रीमैच्योरिटी (ROP), और कोट्स रोग शामिल हैं।
अधिकांश मामले लक्षणहीन होते हैं, और पश्च ध्रुव तक बढ़ना दुर्लभ है, अक्सर दृष्टि सामान्य रहती है। जब घाव भूमध्य रेखा से आगे बढ़ता है, तो दृश्य क्षेत्र दोष जैसे लक्षण उत्पन्न हो सकते हैं।
| निष्कर्ष | विशेषताएँ | विभेदक निदान में महत्व |
|---|---|---|
| गुंबद के आकार का उभार | चिकना, पारदर्शी अर्धगोलाकार; स्थिर, अचल | शरीर की स्थिति बदलने पर हिलता नहीं |
| जल रेशम जैसी उपस्थिति | आंतरिक परत की लहरदार चमक | इस रोग की विशेषता |
| snowflakes (हिमकण जैसी अपारदर्शिता) | पृथक्कृत परत की आंतरिक सतह पर पीले-सफेद दानेदार अपारदर्शिता | अपकर्ष का संकेतक |
बाहरी परत में छिद्र होने और बाहरी रेटिना पृथक्करण होने पर भी जोखिम कम होता है। यदि आंतरिक और बाहरी छिद्र हो जाएं और पृथक्करण बढ़ जाए, तो सामान्य रेटिना विदरण संबंधी रेटिना पृथक्करण के लिए शल्य चिकित्सा उपचार की आवश्यकता होती है।
उम्र बढ़ने के कारण बाहरी प्लेक्सीफॉर्म परत के हेनले फाइबर में सिस्टॉइड अध:पतन का संलयन और विस्तार मुख्य रोग प्रक्रिया है। पूर्ण अंध स्थान का तंत्र यह है कि बाहरी प्लेक्सीफॉर्म परत में अंतर-स्तरीय पृथक्करण सिनैप्टिक जंक्शनों पर ऊतक विच्छेदन का कारण बनता है, जिससे प्रकाश उत्तेजना का संकेत संचरण अवरुद्ध हो जाता है1)।
जोखिम कारकों में उम्र बढ़ना और दूरदर्शिता शामिल हैं2)। आनुवंशिक प्रवृत्ति की पहचान नहीं की गई है2)।
OCT द्वारा निदान केंद्रीय भूमिका निभाता है2)। यह विभाजन गुहा के विस्तार, गहराई और अंतर-स्तरीय स्तंभ संरचनाओं (ऊर्ध्वाधर ऊतक पुलों) को चित्रित करता है, और बाहरी प्लेक्सिफॉर्म परत में अंतर-स्तरीय पृथक्करण की सीधी पुष्टि करता है।
रेटिना डिटेचमेंट से विभेदन सबसे महत्वपूर्ण है।
| विशेषताएँ | रेटिनोस्किसिस | रेटिना डिटेचमेंट |
|---|---|---|
| उभार की गतिशीलता | स्थिर/अचल | शरीर की स्थिति बदलने पर हिलता है |
| पारदर्शिता | उच्च (पारदर्शी) | निम्न (धुंधला) |
| स्कोटोमा की प्रकृति | पूर्ण स्कोटोमा | सापेक्ष स्कोटोमा |
| सतह की बनावट | चिकनी (वॉटर सिल्क) | अनियमित, लहरदार |
सिद्धांततः अनुवर्ती अवलोकन किया जाता है। रेटिना डिटेचमेंट में बढ़ने का जोखिम प्रति वर्ष लगभग 0.05% कम है, और अधिकांश मामले लक्षणहीन और स्थिर रहते हैं।
पीछे की ओर बढ़ने का जोखिम
मूल सिद्धांत: निगरानी
बैरिकेड लेजर संकेत: प्रगतिशील विस्तार, पश्च ध्रुव के निकट
उपचार का उद्देश्य: आगे पीछे की ओर बढ़ने से रोकना
बाहरी परत में छिद्र का बनना
मूल सिद्धांत: अनुवर्ती निरीक्षण
सावधानी: बाहरी परत का छिद्र अलग होने के जोखिम को बढ़ाता है
सावधानीपूर्वक संकेतों का मूल्यांकन करें: यदि आंतरिक परत का छिद्र भी हो तो विशेष ध्यान दें
रेटिनोस्किसिस से संबंधित रेटिना अलगाव
मूल सिद्धांत: सामान्य रियेग्मेटोजेनस रेटिनल डिटेचमेंट के अनुरूप सर्जरी
सर्जरी के संकेत: जब आंतरिक और बाहरी दोनों परतों में छेद हो जाएं और डिटेचमेंट बढ़ जाए
पूर्वानुमान: सामान्यतः अच्छा
मैक्युलर घुसपैठ के मामले
मूल सिद्धांत: विट्रोक्टोमी सर्जरी पर विचार
शल्य प्रक्रिया: आईएलएम पृथक्करण + गैस भराई
साक्ष्य: केस रिपोर्ट स्तर 1)
बाह्य प्लेक्सिफॉर्म परत में अंतर-परत पृथक्करण के कारण सिनैप्टिक जंक्शनों पर ऊतक टूट जाता है, जिससे पूर्ण अंध स्थान (absolute scotoma) उत्पन्न होता है 1)। हेनले तंतुओं का उम्र के साथ सिस्टॉइड अध:पतन के संलयन से अलग होना पृथक्करण का कारण माना जाता है। SD-OCT द्वारा त्रि-आयामी मूल्यांकन से पृथक्करण गुहा के विस्तार और आंतरिक-बाह्य परतों की पतलीपन का सटीक आकलन संभव हो गया है, जिससे दीर्घकालिक प्राकृतिक इतिहास और प्रगति के पूर्वानुमान कारकों की पहचान आगे बढ़ी है 2)।
उम्र से संबंधित रेटिनोस्किसिस में बाह्य प्लेक्सिफॉर्म परत में अंतर-परत पृथक्करण होता है। इस स्थान पर फोटोरिसेप्टर और गैंग्लियन कोशिकाओं के बीच सिनैप्टिक जंक्शन मौजूद होते हैं, और पृथक्करण के कारण सिनैप्स के टूटने से प्रकाश उत्तेजना द्विध्रुवी कोशिकाओं और गैंग्लियन कोशिकाओं तक नहीं पहुँच पाती 1)। इसलिए, पृथक्करण क्षेत्र में प्रकाश डालने पर भी विद्युत संकेत संचालित नहीं होता, जिसे पूर्ण अंध स्थान के रूप में महसूस किया जाता है।
अधिकांश आयु-संबंधित रेटिनोस्किसिस स्थिर रहता है। रेटिना डिटेचमेंट का वार्षिक जोखिम लगभग 0.05% बहुत कम है। हालांकि, यदि आंतरिक और बाहरी दोनों परतों में छेद हो जाते हैं, तो डिटेचमेंट का जोखिम बढ़ जाता है, इसलिए नियमित फंडस जांच से निगरानी महत्वपूर्ण है2)।
एक्स-लिंक्ड रेटिनोस्किसिस (XLRS) RS1 जीन उत्परिवर्तन के कारण होने वाला एक्स-क्रोमोसोम रिसेसिव जन्मजात रेटिना रोग है। यह एक अपेक्षाकृत दुर्लभ विट्रियोरेटिनल डिजनरेटिव रोग है, जिसकी व्यापकता 5,000 से 25,000 लोगों में 1 बताई गई है2)। आमतौर पर केवल पुरुष प्रभावित होते हैं, और महिलाएं वाहक होती हैं।
आमतौर पर केवल पुरुष ही प्रभावित होते हैं। चूंकि यह एक्स-लिंक्ड रिसेसिव डिसऑर्डर है, इसलिए महिलाएं जिनमें केवल एक एक्स क्रोमोसोम पर उत्परिवर्तन होता है, वे वाहक होती हैं और आमतौर पर लक्षणहीन रहती हैं। शायद ही कभी, एक्स क्रोमोसोम निष्क्रियता के पक्षपात या यूनिपेरेंटल डिसॉमी के कारण महिलाओं में हल्का फेनोटाइप दिखाई देने की सूचना मिली है2)।
व्यक्तिपरक लक्षण:
नैदानिक निष्कर्ष:
मैक्युला संबंधी निष्कर्ष
फोवियल स्किज़िस (लगभग सभी मामलों में): धुरी के आकार की सिलवटों के साथ सिस्टॉइड परिवर्तन (OCT पर सिस्ट और ब्रिजिंग संरचनाएं)
मैकुलर एट्रोफी: उम्र बढ़ने के साथ सिस्टॉइड परिवर्तन कम हो जाते हैं और एट्रोफी में बदल जाते हैं; कई मामले साधारण सिस्टॉइड मैकुलर एडिमा जैसे दिखते हैं
फ्लोरेसिन एंजियोग्राफी: सिस्टॉइड मैकुलर एडिमा के विपरीत, कोई फ्लोरेसिन रिसाव नहीं होता (फोविया सामान्य या विंडो डिफेक्ट दिखता है)
परिधीय निष्कर्ष
परिधीय रेटिनोस्किसिस (लगभग आधे मामलों में): निचले टेम्पोरल क्षेत्र में अधिक होता है; कभी-कभी बड़े आंतरिक रेटिनल छेद के साथ होता है
स्वर्णिम चमक प्रतिबिंब : परिधीय रेटिना में विशिष्ट निष्कर्ष; रेटिना वाहिकाओं का सफेद होना इसके साथ होता है
कांचदार पर्दा : गंभीर मामलों में देखा जाता है; कांचदार शरीर अलग नहीं होता और रेटिना से मजबूती से जुड़ा होता है
जटिलताएं : रेटिना टुटना (5-20%), कांचदार रक्तस्राव, विभाजन गुहा में रक्तस्राव
यदि किसी लड़के में दोनों आँखों में सिस्टॉइड मैक्यूलर एडिमा दिखे तो इस बीमारी का संदेह करना निदान का महत्वपूर्ण प्रारंभिक बिंदु है।
विभेदक निदान:
| रोग | विभेदन के बिंदु |
|---|---|
| रेग्मेटोजेनस रेटिनल डिटेचमेंट | आमतौर पर एक आँख में; डीमार्केशन लाइन बनना; लैटिस डिजनरेशन के साथ |
| सिस्टॉइड मैक्यूलर एडिमा | फ्लोरेसिन एंजियोग्राफी में पंखुड़ी के आकार का रिसाव; XLRS में कोई रिसाव नहीं |
| उम्र से संबंधित (अपक्षयी) रेटिनोस्किसिस | वृद्धों में होता है; परिधि तक सीमित; b-तरंग सामान्य |
| गोल्डमैन-फेवरे सिंड्रोम | रतौंधी और वर्णक जमाव के साथ |
सिस्टॉइड मैक्यूलर एडिमा (CME) में फ्लोरेसिन एंजियोग्राफी पर पंखुड़ी के आकार का फ्लोरेसिन रिसाव और संचय देखा जाता है। दूसरी ओर, XLRS में फोविया में एक विभाजन गुहा मौजूद होती है, लेकिन रक्त-रेटिना बाधा सामान्य होती है, और फ्लोरेसिन एंजियोग्राफी पर कोई रिसाव नहीं होता, केवल विंडो दोष दिखाई देता है। यह अंतर OCT और फ्लोरेसिन एंजियोग्राफी के संयोजन से विभेदन में महत्वपूर्ण है।
कोई स्थापित कारणात्मक उपचार नहीं है।
दवा चिकित्सा:
शल्य चिकित्सा उपचार:
रोगी प्रबंधन:
बढ़ती उम्र के साथ फोविया में सिस्टॉइड परिवर्तन स्वतः कम हो सकते हैं 2)। हालांकि, कुछ मामलों में यह मैक्यूलर एट्रोफी में बदल सकता है, और कमी का मतलब हमेशा दृष्टि में सुधार नहीं होता। कुछ मामलों में, पश्च कांच पृथक्करण के बाद परिधीय विभाजन में कमी की भी सूचना मिली है।
RS1 जीन द्वारा कोडित रेटिनोस्किसिन 224 अमीनो एसिड का एक स्रावी प्रोटीन है, जो डिस्कॉइडिन डोमेन के माध्यम से होमो-ऑलिगोमेरिक कॉम्प्लेक्स बनाता है2)। यह फोटोरिसेप्टर और द्विध्रुवी कोशिकाओं से जुड़कर रेटिना की संरचनात्मक और सिनैप्टिक अखंडता बनाए रखता है। RS1 उत्परिवर्तन के कारण कॉम्प्लेक्स के टूटने से विशिष्ट पृथक्करण गुहाएं और रेटिनल सिग्नल ट्रांसमिशन में बाधा उत्पन्न होती है2)।
ऊतक विकृति विज्ञान के अनुसार, रेटिनल पृथक्करण मुख्य रूप से तंत्रिका तंतु परत में होता है। OCT में, फोविया और उसके आसपास बाहरी प्लेक्सिफॉर्म परत और आंतरिक दानेदार परत में पृथक्करण देखा जाता है। भले ही रूपात्मक पृथक्करण सीमित हो, इलेक्ट्रोफिजियोलॉजिकल रूप से पूरे रेटिना में कार्यात्मक हानि मौजूद होती है, जैसा कि नकारात्मक b-तरंग से संकेत मिलता है।
जीनोटाइप-फेनोटाइप सहसंबंध (कोरियाई 83 रोगियों का समूह, Lee et al. 2025)2):
XLRS के पृथक्करण द्रव के विश्लेषण में, अंतर-फोटोरिसेप्टर रेटिनॉइड-बाइंडिंग प्रोटीन (IRBP) की पहचान की गई है, जो पृथक्करण गुहा के भीतर रेटिना चयापचय असामान्यता का संकेत दे सकता है2)। इसके अलावा, XLRS में आमतौर पर न देखे जाने वाले एक्सयूडेटिव मैकुलोपैथी के मामले भी रिपोर्ट किए गए हैं, जो एक ही निदान के तहत विविध फेनोटाइप की उपस्थिति दर्शाते हैं2)।
RS1 जीन थेरेपी के नैदानिक परीक्षण चल रहे हैं2)3)। पशु मॉडल और प्रारंभिक नैदानिक परीक्षणों में इलेक्ट्रोरेटिनोग्राम प्रतिक्रिया में आंशिक सुधार और रेटिना शरीर रचना में सुधार की सूचना दी गई है।
प्रमुख नैदानिक परीक्षण:
वर्तमान चुनौती: XLRS में रेटिना की कमजोरी बढ़ जाती है, जिससे पश्च कांचीय झिल्ली का पृथक्करण और उपरेटिनल इंजेक्शन तकनीकी रूप से बहुत कठिन हो जाता है3)। कभी-कभी अंतःकाचीय प्रशासन बेहतर हो सकता है, लेकिन कांचदाह के जोखिम को स्वीकार करना आवश्यक है।
XLRS के लिए जीन थेरेपी अभी भी नैदानिक परीक्षण चरण में है और सामान्य अस्पतालों में उपचार के रूप में स्वीकृत नहीं है। कुछ नैदानिक परीक्षणों में अंतःनेत्र सूजन जैसी सुरक्षा संबंधी चुनौतियाँ सामने आई हैं, और कुछ परीक्षण रोक दिए गए हैं3)। भाग लेने की इच्छा होने पर विशेषज्ञ केंद्र से परामर्श आवश्यक है।
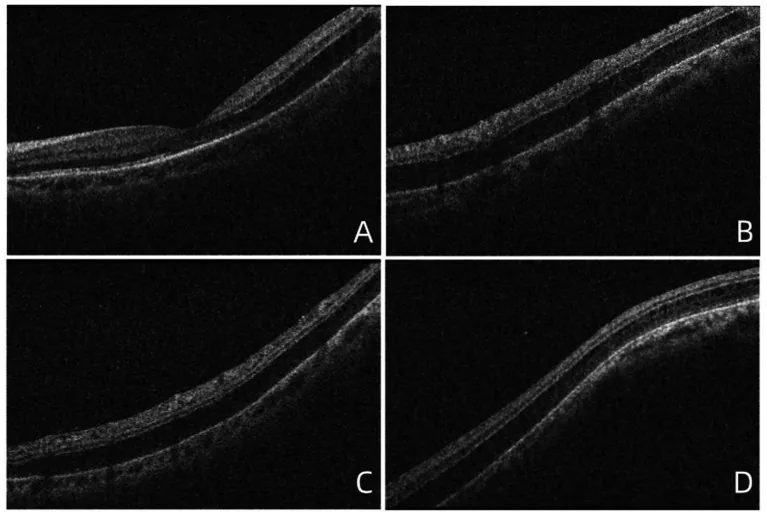
मायोपिक फोवियोस्किसिस (myopic foveoschisis) उच्च निकटदृष्टि से जुड़ा पश्च ध्रुव का रेटिना आंतरिक परत पृथक्करण है। प्राचीन काल से इसे उच्च निकटदृष्टि से जुड़े पश्च ध्रुवीय रेटिना डिटेचमेंट के रूप में वर्णित किया गया है, और अब इसमें मैक्यूलर होल के साथ संयुक्त मामले भी शामिल हैं।
रोगविज्ञान में निम्नलिखित कारक जटिल रूप से शामिल होते हैं:
व्यक्तिपरक लक्षण: दृष्टि में कमी, केंद्रीय अंधेरा, विकृति (मेटामॉर्फोप्सिया), और धुंधली दृष्टि। उच्च निकटदृष्टि में व्यक्तिपरक लक्षण कम हो सकते हैं।
निदान (OCT):
उपचार: विट्रोक्टोमी सर्जरी मूल उपचार है।
पूर्वानुमान: