การบาดเจ็บทะลุ (perforating)
คำจำกัดความ: มีทั้งบาดแผลเข้าและบาดแผลออก
เรียกอีกอย่างว่า การทะลุสองครั้ง โดยมีเนื้อหาภายในลูกตาออกมาสองแห่ง (ด้านหน้าและด้านหลัง) ความรุนแรงค่อนข้างสูง

การบาดเจ็บตาทะลุ (perforating eye injury) ตามคำจำกัดความของ Birmingham Eye Trauma Terminology คือ บาดแผลจากวัตถุมีคมที่มีทั้งรูเข้าและรูออก เป็นการบาดเจ็บลูกตาชนิดเปิด (open globe injury) ที่ทะลุผนังลูกตาจากด้านหน้าไปด้านหลัง ทำให้เกิดบาดแผลเข้าและบาดแผลออก
การบาดเจ็บนี้แตกต่างอย่างชัดเจนจากการบาดเจ็บตาทะลุเข้า (penetrating: มีเพียงบาดแผลเข้า) และการแตกของลูกตา (rupture: จากแรงทื่อ) การบาดเจ็บตาทะลุเรียกอีกอย่างว่าการทะลุสองครั้ง (double perforation) ซึ่งรุนแรงกว่าการบาดเจ็บทะลุเข้าเนื่องจากมีบาดแผลสองแห่ง (ด้านหน้าและด้านหลัง)
การบาดเจ็บทะลุ (perforating)
คำจำกัดความ: มีทั้งบาดแผลเข้าและบาดแผลออก
เรียกอีกอย่างว่า การทะลุสองครั้ง โดยมีเนื้อหาภายในลูกตาออกมาสองแห่ง (ด้านหน้าและด้านหลัง) ความรุนแรงค่อนข้างสูง
การบาดเจ็บทะลุเข้า (penetrating)
คำจำกัดความ: มีเพียงบาดแผลเข้า
ไม่มีบาดแผลออก และไม่มีการทะลุไปยังส่วนหลังของตา ค่อนข้างรุนแรงน้อยกว่าการบาดเจ็บทะลุ
การแตกของลูกตา (rupture)
คำจำกัดความ: ภาวะที่กระจกตาหรือตาขาวแยกออกจากกันเนื่องจากความดันภายในลูกตาเพิ่มขึ้นอย่างฉับพลันจากแรงทื่อ
เกิดจากการบาดเจ็บแบบทื่อ ไม่ใช่วัตถุมีคม
ตำแหน่งที่บาดเจ็บมีผลต่อการพยากรณ์โรค และแบ่งออกเป็น 3 โซนดังนี้1) ในการบาดเจ็บแบบทะลุ แผลออกมักถึงโซน III ทำให้มีความเสี่ยงสูงต่อการบาดเจ็บของส่วนหลังของลูกตา
| โซน | ขอบเขต | ลักษณะ |
|---|---|---|
| I | กระจกตาถึงลิมบัสกระจกตา | จำกัดเฉพาะส่วนหน้าของลูกตา |
| II | ถึง 5 มม. ด้านหลังลิมบัส | ด้านหน้าของ ora serrata |
| III | มากกว่า 5 มม. ด้านหลังลิมบัส | ส่วนหลังของลูกตารวมถึงจอประสาทตา |
| รายการ | ทะลุ (penetrating) | ทะลุผ่าน (perforating) |
|---|---|---|
| จำนวนบาดแผล | แผลเข้าเท่านั้น | แผลเข้า + แผลออก |
| ความรุนแรง | ค่อนข้างน้อย | ค่อนข้างมาก |
| การยื่นของเนื้อเยื่อลูกตา | เฉพาะทางเข้า | สองตำแหน่ง (ด้านหน้าและด้านหลัง) |
| การบาดเจ็บส่วนหลังของลูกตา | พบน้อย | พบบ่อย (Zone III) |
| ความถี่ของการผ่าตัดน้ำวุ้นตา | ต่ำ | สูง |
อุบัติการณ์ของการบาดเจ็บที่ตาประมาณ 3.5–4.5 ต่อ 100,000 คน 1) ผู้ป่วยส่วนใหญ่เป็นเพศชาย โดยมีความเสี่ยงสัมพัทธ์สูงกว่าเพศหญิงประมาณ 5.5 เท่า และอายุเฉลี่ยเมื่อได้รับบาดเจ็บประมาณ 30 ปี
ในเด็ก อุบัติการณ์ของการบาดเจ็บที่ตาอย่างรุนแรงคือ 11.8 ต่อเด็ก 100,000 คนต่อปี เด็กคิดเป็นมากกว่า 35% ของการบาดเจ็บที่ตาอย่างรุนแรง และส่วนใหญ่อายุต่ำกว่า 12 ปี เนื่องจากมีความเสี่ยงเพิ่มเติมของภาวะตาขี้เกียจในเด็ก จึงจำเป็นต้องตอบสนองอย่างรวดเร็วเป็นพิเศษ
การบาดเจ็บที่ตาแบบทะลุ (perforating) มีทั้งแผลเข้าและแผลออก (ทะลุสองแห่ง) ในขณะที่แบบแทง (penetrating) มีเพียงแผลเข้าโดยไม่มีแผลออก ในแบบทะลุ เนื้อเยื่อในตาจะออกจากสองตำแหน่ง (ด้านหน้าและด้านหลัง) และมักมีรอยโรคที่ส่วนหลังของตา (Zone III) ร่วมด้วย จึงรุนแรงกว่าแบบแทง ความถี่ที่ต้องผ่าตัดน้ำวุ้นตาก็สูงกว่าในแบบทะลุ
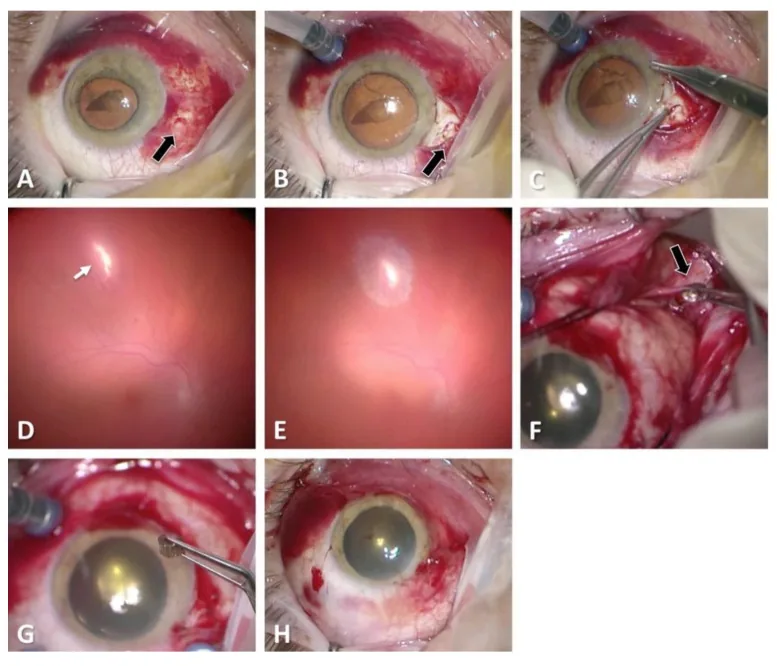
ในการบาดเจ็บทะลุ อาการแสดงต่อไปนี้เป็นลักษณะเฉพาะ:
การทดสอบ Seidel ด้วยการย้อมฟลูออเรสซีนมีประโยชน์ในการประเมินแผลทะลุตลอดความหนา ภายใต้แสงสีฟ้าโคบอลต์ สีย้อมจะถูกชะล้างออกโดยการรั่วของอารมณ์ขันในช่องหน้าม่านตา (Seidel positive) ซึ่งยืนยันแผลทะลุตลอดความหนา
หากมีความดันลูกตาต่ำ เลือดออกใต้เยื่อบุตาอย่างรุนแรง หรือมีเลือดในช่องหน้าม่านตา ควรสงสัยการบาดเจ็บแบบลูกตาเปิด แม้ว่าผลการตรวจส่วนหน้าจะไม่รุนแรง แต่ถ้ามีประวัติการบาดเจ็บจากวัตถุความเร็วสูงหรือของมีคมแทง ควรพิจารณาความเป็นไปได้ของการทะลุและทำการตรวจ CT scan หากมีแผลเข้า จำเป็นต้องทำ CT scan (ความหนาชั้น 1 มม.) เพื่อยืนยันแผลออกที่ส่วนหลังของลูกตา
การบาดเจ็บที่ลูกตาแบบทะลุเกิดขึ้นเมื่อวัตถุมีคมเจาะทะลุลูกตาด้วยแรง
ในการบาดเจ็บจากการระเบิด อาจเกิดแผลทะลุหลายแห่ง ในการระเบิดที่ท่าเรือเบรุต (2020) ดวงตา 48 ข้างของผู้ป่วย 39 รายได้รับบาดเจ็บ และการบาดเจ็บแบบเปิดถึง 10 ดวงตา (20.8%) 2) 54.2% เป็นการบาดเจ็บที่ผิว แต่ 53.8% ต้องได้รับการผ่าตัด เศษชิ้นส่วนและแก้วที่กระเด็นจากการระเบิดเป็นสาเหตุหลักของการบาดเจ็บ 2)
ความถี่ของเยื่อบุตาอักเสบในบาดแผลเปิดของตาอยู่ที่ 2–7% การติดเชื้อจากพืชหรือดินมักนำไปสู่การสูญเสียการมองเห็น แตกต่างจากเยื่อบุตาอักเสบหลังการผ่าตัดต้อกระจก เยื่อบุตาอักเสบที่เกิดจากแบคทีเรียที่มีความรุนแรงสูง เช่น Bacillus เป็นปัญหาสำคัญ ในกรณีสิ่งแปลกปลอมในเบ้าตา ต้องคำนึงถึงการติดเชื้อจากแบคทีเรียที่ไม่ใช้ออกซิเจน (เช่น บาดทะยัก) ด้วย
ในการระเบิด ทั้งคลื่นกระแทกและเศษโลหะหรือแก้วที่กระเด็นสามารถทำลายดวงตาได้ ในการศึกษาหลังการระเบิดที่ท่าเรือเบรุต จาก 48 ตาของผู้ป่วย 39 ราย พบว่า 10 ตา (20.8%) ได้รับบาดเจ็บแบบเปิด โดยสาเหตุหลักคือเศษแก้วและเศษซากที่กระเด็น2) การบาดเจ็บจากการระเบิดแตกต่างจากการบาดเจ็บทางตาทั่วไปตรงที่ทำให้เกิดบาดแผลทะลุหลายแห่งและการบาดเจ็บต่อหลายตา
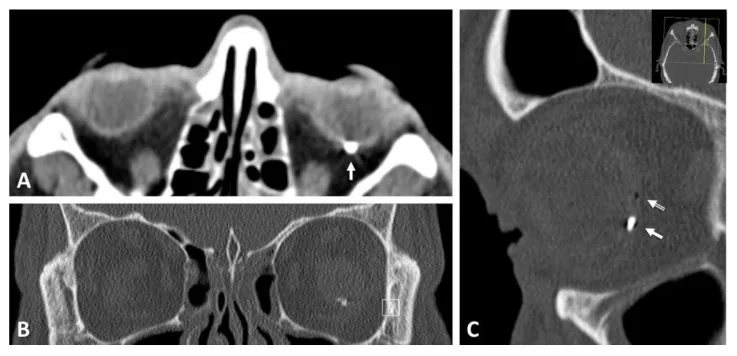
การวินิจฉัยการบาดเจ็บลูกตาแบบเปิดทำได้โดยการซักประวัติโดยละเอียด การตรวจอย่างระมัดระวัง และการตรวจภาพร่วมกัน
สอบถามรายละเอียดเกี่ยวกับเวลา กลไกการบาดเจ็บ และวัตถุที่ทำให้เกิดการบาดเจ็บ นอกจากนี้ยังยืนยันการใช้แว่นตาป้องกัน สถานะภูมิคุ้มกันบาดทะยัก และเวลามื้ออาหารสุดท้าย (เนื่องจากความเป็นไปได้ของการดมยาสลบ) ในผู้ป่วยที่มีระดับความรู้สึกลดลง การรวบรวมข้อมูลจากครอบครัวหรือผู้เกี่ยวข้องเป็นสิ่งสำคัญ
| วิธีการตรวจ | ข้อบ่งชี้หลัก | ข้อควรระวัง |
|---|---|---|
| CT เบ้าตา | ตรวจหาสิ่งแปลกปลอม ความผิดปกติของลูกตา ตำแหน่งแผลทะลุ | แนะนำให้ใช้ชิ้นบาง 1 มม. เหมาะสำหรับทุกกรณี |
| อัลตราซาวนด์โหมด B | การประเมินส่วนหลังของตาเมื่อการมองเห็นไม่ชัด | ห้ามกด ระวังหากสงสัยว่าเป็นแผลเปิด |
| เอกซเรย์ | การตรวจหาสิ่งแปลกปลอมที่เป็นโลหะ | สามารถตรวจพบได้หากมีขนาด ≥2 มม. และหนา ≥0.4 มม. |
การตรวจ CT มีข้อบ่งชี้ในทุกกรณีของบาดแผลทะลุลูกตา สามารถประเมินตำแหน่งสิ่งแปลกปลอมในลูกตา ความผิดรูปของลูกตา กระดูกเบ้าตาแตก และรอยโรคในกะโหลกศีรษะได้พร้อมกัน และยืนยันการลุกลามของแผลทะลุไปยังส่วนหลังของตา แนะนำให้ใช้ชิ้นบาง 1 มม.
ประเด็นเพิ่มเติมที่ต้องยืนยันในบาดแผลทะลุ: หากแผลทะลุอยู่ที่ส่วนหลังของตา (Zone III) ให้ยืนยันตำแหน่งแผลทั้งในแนวตัดขวางและแนวทัลของ CT ยิ่งใกล้ขั้วหลังมากเท่าใด ผลกระทบต่อการมองเห็นก็ยิ่งมากขึ้น
การตรวจ MRI เป็น ข้อห้าม หากสงสัยว่ามีสิ่งแปลกปลอมที่เป็นโลหะ สามารถใช้ได้เฉพาะเพื่อยืนยันสิ่งแปลกปลอมที่ไม่ใช่โลหะ (เช่น เศษไม้ ของเหลวที่คั่งลึก) เท่านั้น
การรักษาบาดแผลทะลุลูกตาให้ความสำคัญสูงสุด การปิดแผล (ซ่อมแซมครั้งแรก) เพื่อป้องกันการติดเชื้อและการยื่นของเนื้อลูกตา
แนะนำให้ซ่อมแซมระยะแรกภายใน 24 ชั่วโมง หลังการบาดเจ็บ การทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมาน (15 การศึกษา 8,497 ตา) แสดงให้เห็นว่าการซ่อมแซมภายใน 24 ชั่วโมงลดความเสี่ยงของเยื่อบุตาอักเสบเป็น OR 0.39 (95% CI 0.19–0.79)1) โดยพื้นฐานแล้วเลือกใช้การดมยาสลบ
ใช้ไนลอน 10-0 เป้าหมายคือการเย็บแบบกันน้ำ แต่การขันไหมแน่นเกินไปอาจทำให้เกิดสายตาเอียงที่กระจกตาและไม่สม่ำเสมอ ดังนั้นควรเย็บให้ห่างกันมากขึ้น
ใช้ไนลอน 7-0 เป็นพื้นฐาน และเลือกไนลอน 6-0 ถึง 8-0 ตามตำแหน่งของแผล ขั้นแรก ยึดกล้ามเนื้อเรกตัสทั้งสี่และสำรวจแผล หากแผลลึกและกล้ามเนื้อเรกตัสกีดขวาง ให้ตัดเอ็นชั่วคราว เย็บแผลบริเวณลิมบัสก่อนด้วยไนลอน 9-0 จากนั้นเย็บแผลกระจกตาด้วยไนลอน 10-0 และเย็บแผลตาขาวด้วยไนลอน 9-0 แบบปลายต่อปลาย
หากแผลออกอยู่ในส่วนหลัง (โซน III) อาจจำเป็นต้องตัดเอ็นกล้ามเนื้อนอกตาและพลิกกลับ สำรวจและเย็บแผลตาขาวส่วนหลังภายใต้การมองเห็นโดยตรง แผลใกล้ขั้วหลังเป็นเรื่องยากทางเทคนิคและควรให้ศัลยแพทย์ที่มีประสบการณ์ดำเนินการ
ให้ยาปฏิชีวนะชนิดออกฤทธิ์กว้างทั่วร่างกายที่ครอบคลุมแบคทีเรียแกรมบวกและแกรมลบ การใช้ vancomycin ร่วมกับ cephalosporin รุ่นที่สาม (เช่น ceftazidime) สัมพันธ์กับอัตราการเกิดเยื่อบุตาอักเสบที่ลดลง
หากสงสัยว่าเป็นเยื่อบุตาอักเสบ แนะนำให้รักษาโดยการผ่าตัดตั้งแต่เนิ่นๆ หากการอักเสบจำกัดอยู่ที่ช่องหน้าม่านตา ให้ล้างช่องหน้าม่านตา และฉีด vancomycin 1 มก./0.1 มล. และ ceftazidime 2.25 มก./0.1 มล. เข้าช่องหน้าม่านตาและวุ้นตา หากความขุ่นกระจายในวุ้นตา ให้ทำการผ่าตัดวุ้นตาฉุกเฉิน
ในบาดแผลทะลุ การบาดเจ็บส่วนหลังพบได้บ่อย ดังนั้นสัดส่วนที่ต้องผ่าตัดระยะที่สอง (การตัดวุ้นตา) จึงสูงกว่าบาดแผลแทง ในกรณีต่อไปนี้ ให้พิจารณาทำพร้อมกันกับการซ่อมแซมระยะแรก
ตัดวุ้นตาขุ่นและปลดวุ้นตาที่ถูกกักไว้ด้วยการผ่าตัดวุ้นตาแบบ 3 พอร์ต ใช้การอัดแก๊สหรือซิลิโคนออยล์เพื่อให้จอประสาทตากลับเข้าที่และความใสของสื่อนำแสง
แนะนำอย่างยิ่งให้ซ่อมแซมเบื้องต้นภายใน 24 ชั่วโมงหลังได้รับบาดเจ็บ การทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานแสดงให้เห็นว่าการซ่อมแซมภายใน 24 ชั่วโมงลดความเสี่ยงของ endophthalmitis ด้วย OR 0.39 (95% CI 0.19–0.79)1) อย่างไรก็ตาม ไม่พบความแตกต่างอย่างมีนัยสำคัญระหว่างเวลาที่ซ่อมแซมและระดับการมองเห็นสุดท้ายภายใน 24 ชั่วโมง (OR 0.89, 95% CI 0.61–1.29)1) การเปรียบเทียบเวลาที่เร็วกว่าภายใน 24 ชั่วโมงเป็นหัวข้อสำหรับการวิจัยในอนาคต
วัตถุมีคมแทงผ่านผนังด้านหน้าของลูกตา (กระจกตาหรือตาขาวส่วนหน้า) และทะลุออกทางด้านหลัง (ตาขาวส่วนหลัง) ในกระบวนการนี้ เนื้อหาภายในลูกตา (วุ้นตา, ยูเวีย) จะหลุดออกมาทางแผลทั้งสอง (ด้านหน้าและด้านหลัง) ทำให้ลูกตายุบ แตกต่างจากบาดแผลแทงทะลุ (penetrating injury) ที่บาดแผลทะลุ (perforating injury) จะมีการหลุดออกและความเสียหายของเนื้อหาภายในลูกตาทางด้านแผลออกด้วย
เมื่อบาดแผลทะลุถึงโซน III (มากกว่า 5 มม. หลังลิมบัส) จะเกิดความเสียหายโดยตรงต่อจอประสาทตา คอรอยด์ และเส้นประสาทตา วุ้นตา (vitreous) อาจติดอยู่ในบาดแผล และการหดตัวของมันอาจดึงจอประสาทตาด้านตรงข้ามจนฉีกขาด
ในการบาดเจ็บแบบทะลุ มีวุ้นตาติดอยู่สองตำแหน่ง (ด้านหน้าและด้านหลัง) ดังนั้นแรงดึงจึงเกิดขึ้นจากหลายทิศทาง มักทำให้เกิดจอประสาทตาลอกที่ซับซ้อน
หลังการรักษาเบื้องต้นของการบาดเจ็บ อาจเกิดการเปลี่ยนแปลงทุติยภูมิดังต่อไปนี้:
McMaster และคณะ (2025) ได้ดำเนินการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานเกี่ยวกับระยะเวลาการซ่อมแซมครั้งแรกหลังการบาดเจ็บลูกตาทะลุและความสัมพันธ์กับผลลัพธ์ทางการมองเห็นและอัตราการเกิดเยื่อบุตาอักเสบ 1) การวิเคราะห์จาก 15 การศึกษา 8,497 ตา รายงานผลดังต่อไปนี้
ผู้เขียนแนะนำอย่างยิ่งให้ซ่อมแซมภายใน 24 ชั่วโมง แต่การเปรียบเทียบที่ละเอียดมากขึ้น เช่น การผ่าตัดฉุกเฉินตอนกลางคืนเทียบกับการผ่าตัดตอนเช้า ยังคงต้องรอการศึกษาไปข้างหน้าในอนาคต 1)
Kheir และคณะ (2021) รายงานชุดผู้ป่วย 39 ราย (48 ตา) ที่ได้รับบาดเจ็บทางตาหลังการระเบิดที่ท่าเรือเบรุตในเดือนสิงหาคม 2020 2) ผลการค้นพบหลักแสดงไว้ด้านล่าง
ในการบาดเจ็บจากการระเบิด สิ่งสำคัญคือต้องเตรียมระบบเพื่อจัดการกับบาดแผลหลายแห่งและการบาดเจ็บที่ตาหลายข้าง
คะแนนการบาดเจ็บทางตา (Ocular Trauma Score) เป็นเครื่องมือพยากรณ์โรคที่ใช้ประมาณความน่าจะเป็นของผลลัพธ์ทางการมองเห็น โดยพิจารณาจากการมองเห็นทันทีหลังได้รับบาดเจ็บ การมีลูกตาทะลุ การติดเชื้อในลูกตา การบาดเจ็บแบบทะลุ จอประสาทตาลอก และการมี RAPD ในการศึกษาในผู้ป่วยบาดเจ็บทางตาที่เกี่ยวข้องกับการรบ 93 ราย รายงานความไวในการพยากรณ์การรอดชีวิตทางการมองเห็น (มีการรับรู้แสงเป็นอย่างน้อย) 94.8% และความจำเพาะในการพยากรณ์การไม่มีการรับรู้แสง 100% OTS มีประโยชน์ในการกำหนดแผนการรักษาสำหรับการบาดเจ็บแบบทะลุและการอธิบายให้ผู้ป่วยเข้าใจ