Trauma perforante (perforating)
Definizione: presenza sia di una ferita di entrata che di una di uscita.
Chiamata anche doppia perforazione, il contenuto oculare fuoriesce da due siti (anteriore e posteriore). La gravità è relativamente alta.

Una lesione oculare perforante (perforating eye injury) è definita, secondo la terminologia di Birmingham, come una lacerazione da oggetto tagliente con ferita di entrata e di uscita. Si tratta di una lesione oculare aperta (open globe injury) che attraversa la parete oculare da davanti a dietro, creando sia una ferita di entrata che una di uscita.
Si distingue chiaramente dalla lesione penetrante (penetrating: solo ferita di entrata) e dalla rottura oculare (rupture: da trauma contusivo). La perforazione, chiamata anche doppia perforazione, comporta due lesioni (anteriore e posteriore) ed è quindi più grave della lesione penetrante.
Trauma perforante (perforating)
Definizione: presenza sia di una ferita di entrata che di una di uscita.
Chiamata anche doppia perforazione, il contenuto oculare fuoriesce da due siti (anteriore e posteriore). La gravità è relativamente alta.
Trauma penetrante (penetrating)
Definizione: è presente solo una ferita di entrata.
Non c’è ferita di uscita e nessuna penetrazione nel segmento posteriore. Relativamente meno grave della perforazione.
Rottura oculare (rupture)
Definizione: condizione in cui la cornea e la sclera si separano a causa di un improvviso aumento della pressione intraoculare da trauma contusivo.
Causato da un trauma contusivo, non da un oggetto tagliente.
Il sito della lesione influenza la prognosi ed è classificato nelle seguenti tre zone 1). Nelle ferite perforanti, la ferita di uscita raggiunge spesso la zona III, aumentando il rischio di lesione del segmento posteriore.
| Zona | Estensione | Caratteristiche |
|---|---|---|
| I | Dalla cornea al limbo | Limitato al segmento anteriore |
| II | Fino a 5 mm posteriormente al limbo | Anteriormente all’ora serrata |
| III | Più di 5 mm posteriormente al limbo | Segmento posteriore inclusa la retina |
| Elemento | Penetrante (penetrating) | Perforante (perforating) |
|---|---|---|
| Numero di ferite | Solo ferita d’ingresso | Ferita d’ingresso + ferita d’uscita |
| Gravità | Relativamente lieve | Relativamente grave |
| Prolasso del contenuto oculare | Solo all’ingresso | In due punti (anteriore e posteriore) |
| Lesione del segmento posteriore | Raro | Frequente (Zona III) |
| Frequenza della vitrectomia | Bassa | Alta |
L’incidenza dei traumi oculari è stimata in circa 3,5-4,5 per 100.000 persone1). La maggior parte dei pazienti sono uomini, con un rischio relativo circa 5,5 volte superiore rispetto alle donne; l’età media al momento del trauma è di circa 30 anni.
Nei bambini, l’incidenza di traumi oculari gravi è di 11,8 per 100.000 bambini all’anno. I bambini rappresentano oltre il 35% dei traumi oculari gravi e la maggior parte ha meno di 12 anni. A causa del rischio aggiuntivo di ambliopia nei bambini, è particolarmente necessario un intervento rapido.
Una ferita oculare perforante presenta sia una ferita di entrata che una di uscita (doppia perforazione), mentre una ferita penetrante ha solo una ferita di entrata senza ferita di uscita. Nella perforazione, il contenuto oculare fuoriesce da due siti (anteriore e posteriore), ed è spesso associata a una lesione del segmento posteriore (Zona III), rendendola più grave di una ferita penetrante. Anche la frequenza di vitrectomia necessaria è maggiore nelle ferite perforanti.
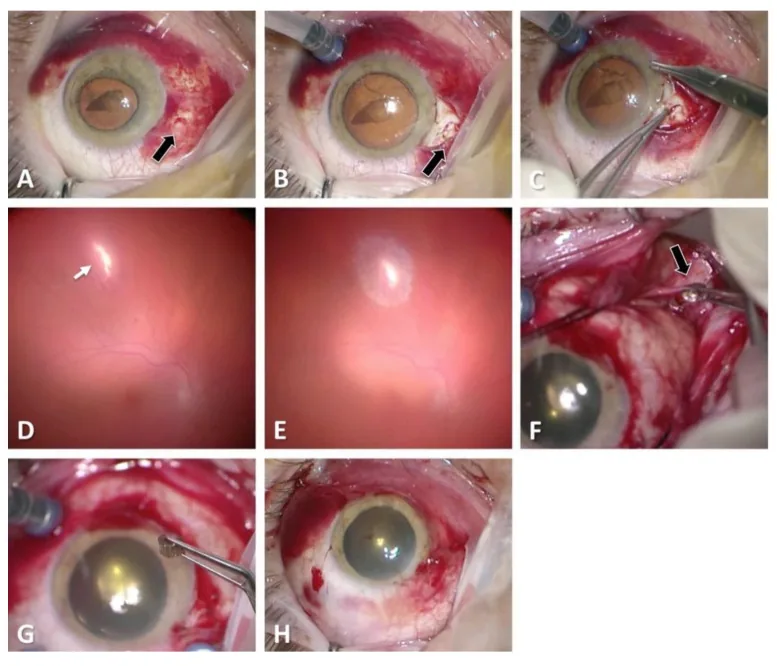
Nelle ferite perforanti, i seguenti reperti sono caratteristici:
Il test di Seidel con colorazione a fluoresceina è utile per valutare le ferite a tutto spessore. Sotto luce blu cobalto, la fuoriuscita di umore acqueo lava via il colorante (Seidel positivo), confermando una ferita a tutto spessore.
In presenza di ipotonia, grave emorragia sottocongiuntivale o ifema, è necessario sospettare un trauma oculare aperto. Anche se i reperti del segmento anteriore sono lievi, in caso di anamnesi di lesione da proiettile ad alta velocità o da oggetto appuntito, si deve considerare la possibilità di perforazione ed eseguire una TC. In presenza di una ferita d’ingresso, la TC (sezioni sottili di 1 mm) è obbligatoria per confermare una ferita d’uscita nel segmento posteriore.
I traumi oculari perforanti si verificano quando un oggetto appuntito penetra il bulbo oculare con forza sufficiente.
I traumi da esplosione possono causare multiple ferite perforanti. Nell’esplosione del porto di Beirut (2020), 39 pazienti hanno subito lesioni a 48 occhi, di cui 10 occhi (20,8%) con trauma aperto2). Il 54,2% erano lesioni superficiali, ma il 53,8% ha richiesto un intervento chirurgico. I frammenti e il vetro proiettato dall’esplosione sono state le principali cause di lesione2).
La frequenza di endoftalmite nei traumi oculari aperti è del 2-7%. In particolare, le infezioni di origine vegetale o tellurica portano a cecità in alta percentuale. A differenza dell’endoftalmite post-operatoria della cataratta, è problematica l’endoftalmite causata da batteri altamente virulenti come Bacillus spp. In caso di corpi estranei intraorbitali, si deve considerare anche l’infezione da batteri anaerobi (tetano).
In un’esplosione, sia l’onda d’urto stessa che i frammenti metallici o di vetro proiettati danneggiano l’occhio. In uno studio dopo l’esplosione del porto di Beirut, su 48 occhi di 39 pazienti, 10 occhi (20,8%) hanno subito un trauma aperto, principalmente a causa di schegge di vetro e detriti proiettati2). A differenza dei traumi oculari comuni, le esplosioni causano spesso multiple ferite perforanti e lesioni bilaterali.
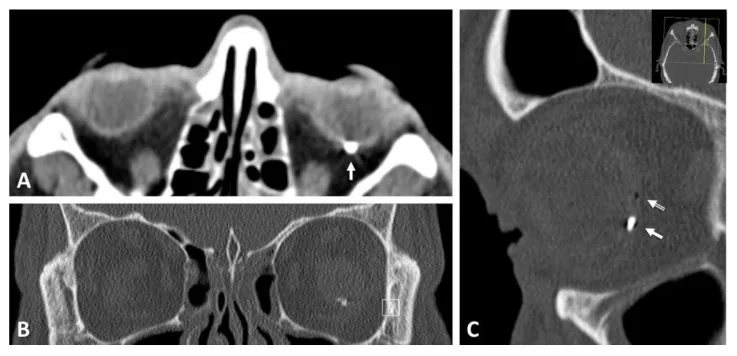
La diagnosi di trauma oculare aperto si basa sulla combinazione di un’anamnesi dettagliata, un esame clinico accurato e l’imaging.
Raccogliere in dettaglio l’ora, il meccanismo e l’oggetto causale del trauma. Verificare anche l’uso di occhiali protettivi, lo stato di immunizzazione antitetanica e l’ora dell’ultimo pasto (per possibile anestesia generale). In pazienti con ridotto livello di coscienza, è importante raccogliere informazioni da familiari o persone coinvolte.
| Metodo di esame | Indicazioni principali | Note |
|---|---|---|
| TC orbitaria | Rilevazione di corpo estraneo, deformazione del bulbo, localizzazione della ferita di uscita | Si raccomandano sezioni sottili da 1 mm, indicato in tutti i casi |
| Ecografia B-mode | Valutazione del segmento posteriore in caso di scarsa trasparenza | Nessuna compressione. Attenzione in caso di sospetta ferita aperta |
| Radiografia | Rilevamento di corpi estranei metallici | Rilevabile se ≥2 mm e spessore ≥0,4 mm |
La TC è indicata in tutti i casi di trauma oculare perforante. Consente di valutare contemporaneamente la posizione del corpo estraneo endoculare, la deformazione del bulbo, le fratture orbitarie e le lesioni intracraniche, e di confermare il raggiungimento del segmento posteriore da parte della ferita di uscita. Si raccomandano sezioni sottili di 1 mm.
Punti aggiuntivi da verificare nei traumi perforanti: se la ferita di uscita si trova nel segmento posteriore (Zona III), confermarne la posizione sia nelle scansioni TC assiali che sagittali. Più è vicina al polo posteriore, maggiore è l’impatto sulla funzione visiva.
La risonanza magnetica (RM) è controindicata in caso di sospetto di corpo estraneo metallico. Può essere utilizzata solo per confermare corpi estranei non metallici (schegge di legno, liquido profondo).
Il trattamento del trauma oculare perforante dà priorità alla chiusura della ferita (riparazione primaria) per prevenire infezione e fuoriuscita del contenuto oculare.
Si raccomanda una riparazione primaria entro 24 ore dal trauma. Una revisione sistematica e meta-analisi (15 studi, 8.497 occhi) ha mostrato che la riparazione entro 24 ore riduce il rischio di endoftalmite con OR 0,39 (IC 95% 0,19–0,79)1). L’anestesia di scelta è generalmente l’anestesia generale.
Utilizzare nylon 10-0. Puntare a una sutura stagna, ma un serraggio eccessivo dei fili può causare astigmatismo corneale e irregolare; pertanto, prendere punti più lunghi.
La sutura di base è in nylon 7-0, scegliendo nylon 6-0–8-0 in base alla sede della ferita. Prima, assicurare i quattro muscoli retti ed esplorare la ferita. Se la ferita è profonda e il muscolo retto è d’intralcio, tagliare temporaneamente il tendine. Le ferite limbali vengono suturate prima con nylon 9-0, poi la ferita corneale con nylon 10-0 e la ferita sclerale con nylon 9-0 a punti staccati.
Se la ferita di uscita si trova nel segmento posteriore (Zona III), può essere necessaria la tenotomia e il ribaltamento del muscolo extraoculare. Esplorare e suturare la ferita sclerale posteriore sotto visione diretta. Le ferite vicine al polo posteriore sono tecnicamente difficili da suturare e devono essere gestite da un chirurgo esperto.
Somministrare antibiotici ad ampio spettro per via sistemica che coprano batteri Gram-positivi e Gram-negativi. La combinazione di vancomicina e una cefalosporina di terza generazione (come ceftazidima) è associata a una riduzione dell’incidenza di endoftalmite.
In caso di sospetta endoftalmite, si raccomanda un trattamento invasivo precoce. Se l’infiammazione è limitata alla camera anteriore, eseguire un lavaggio della camera anteriore e iniettare vancomicina 1 mg/0,1 mL e ceftazidima 2,25 mg/0,1 mL nella camera anteriore e nel vitreo. Se l’opacità si estende nel vitreo, eseguire una vitrectomia d’urgenza.
Nei traumi perforanti, la frequenza di lesioni del segmento posteriore è elevata, quindi la proporzione di casi che richiedono un intervento secondario (vitrectomia) è maggiore rispetto alle ferite penetranti. Nei seguenti casi, considerare una vitrectomia in un unico tempo in continuità con la riparazione primaria.
Si esegue una vitrectomia a 3 porte per rimuovere il vitreo opaco e liberare il vitreo incarcerato. Si applica un tamponamento con gas o olio di silicone per garantire il riattacco retinico e la trasparenza.
Si raccomanda vivamente una riparazione primaria entro 24 ore dal trauma. Una revisione sistematica e meta-analisi ha mostrato che la riparazione entro 24 ore riduce il rischio di endoftalmite con OR 0,39 (IC 95% 0,19–0,79)1). Tuttavia, entro le 24 ore, non è stata osservata una differenza significativa tra il momento della riparazione e l’acuità visiva finale (OR 0,89, IC 95% 0,61–1,29)1). Il confronto di tempi più precoci entro le 24 ore è oggetto di studi futuri.
Un oggetto appuntito penetra nella parete anteriore del bulbo oculare (cornea, sclera anteriore) e lo attraversa fino alla parete posteriore (sclera posteriore), fuoriuscendo. In questo processo, il contenuto oculare (vitreo, uvea) fuoriesce dalle due ferite anteriore e posteriore, portando al collasso del bulbo. A differenza delle ferite penetranti, anche sul lato di uscita si verifica fuoriuscita e danno del contenuto oculare, caratteristica distintiva.
Quando la ferita di uscita raggiunge la Zona III (oltre 5 mm posteriormente al limbo), si verificano danni diretti a retina, coroide e nervo ottico. Il vitreo si incarcera nella ferita e la sua contrazione può lacerare la retina controlaterale per trazione.
Nei traumi perforanti ci sono due siti di incarceramento vitreale (anteriore e posteriore), quindi la trazione avviene da più direzioni, formando facilmente un distacco di retina complesso.
Dopo il trattamento iniziale del trauma, possono verificarsi le seguenti alterazioni secondarie.
McMaster et al. (2025) hanno condotto una revisione sistematica e meta-analisi sui tempi della riparazione primaria dopo trauma oculare aperto e la loro associazione con gli esiti visivi e l’incidenza di endoftalmite 1). L’analisi di 15 studi per 8.497 occhi ha riportato i seguenti risultati.
Gli autori raccomandano fortemente la riparazione entro 24 ore, ma confronti più dettagliati come chirurgia d’urgenza notturna vs. chirurgia del mattino successivo sono lasciati a futuri studi prospettici 1).
Kheir et al. (2021) hanno riportato una serie di casi di 39 pazienti (48 occhi) con trauma oculare dopo l’esplosione del porto di Beirut nell’agosto 2020 2). I principali risultati sono mostrati di seguito.
Nei traumi da esplosione, è importante prepararsi a ferite multiple e lesioni oculari multiple.
L’Ocular Trauma Score (OTS) è uno strumento prognostico che stima la probabilità dell’esito visivo in base all’acuità visiva immediata, alla presenza di rottura del bulbo, endoftalmite, ferita penetrante, distacco di retina e RAPD. Uno studio su 93 casi di traumi oculari correlati al combattimento ha riportato una sensibilità del 94,8% per la previsione della sopravvivenza visiva (percezione della luce o migliore) e una specificità del 100% per la previsione dell’assenza di percezione della luce. L’OTS è utile per la decisione terapeutica e la spiegazione al paziente nei traumi perforanti.