إصابة نافذة (perforating)
التعريف: وجود كل من جرح الدخول وجرح الخروج.
تسمى أيضًا ثقبًا مزدوجًا، حيث يخرج محتوى العين من مكانين أمامي وخلفي. تكون الشدة عالية نسبيًا.

إصابة العين النافذة (perforating eye injury) هي، وفقًا لتصنيف برمنغهام لإصابات العين، جرح ناتج عن جسم حاد مع فتحة دخول وفتحة خروج. وهي إصابة كروية مفتوحة (open globe injury) تخترق جدار العين من الأمام إلى الخلف، مما يؤدي إلى وجود جرح دخول وجرح خروج.
يتم تمييزها بوضوح عن إصابة العين المخترقة (penetrating: جرح دخول فقط) وتمزق العين (rupture: ناتج عن قوة حادة). الإصابات النافذة تسمى أيضًا ثقبًا مزدوجًا، وهي أكثر شدة من الإصابات المخترقة لأنها تنطوي على إصابتين في الأمام والخلف.
إصابة نافذة (perforating)
التعريف: وجود كل من جرح الدخول وجرح الخروج.
تسمى أيضًا ثقبًا مزدوجًا، حيث يخرج محتوى العين من مكانين أمامي وخلفي. تكون الشدة عالية نسبيًا.
إصابة مخترقة (penetrating)
التعريف: وجود جرح دخول فقط.
لا يوجد جرح خروج، ولا اختراق للجزء الخلفي من العين. تكون أقل شدة نسبيًا من الإصابات النافذة.
تمزق العين (rupture)
التعريف: حالة انفصال القرنية أو الصلبة بسبب ارتفاع مفاجئ في الضغط داخل العين نتيجة قوة حادة.
تحدث بسبب إصابة حادة وليس جسم حاد.
يؤثر موقع الإصابة على التكهن، ويصنف إلى ثلاث مناطق كما يلي1). في الإصابات النافذة، غالبًا ما يصل جرح الخروج إلى المنطقة III، مما يزيد من خطر إصابة الجزء الخلفي من العين.
| المنطقة | النطاق | الخصائص |
|---|---|---|
| I | القرنية إلى الحوف القرني | مقتصر على الجزء الأمامي من العين |
| II | حتى 5 مم خلف الحوف | أمام المسنن |
| III | أكثر من 5 مم خلف الحوف | الجزء الخلفي من العين بما في ذلك الشبكية |
| العنصر | مخترق (penetrating) | نافذ (perforating) |
|---|---|---|
| عدد الجروح | جرح دخول فقط | جرح دخول + جرح خروج |
| شدة الإصابة | خفيفة نسبيًا | شديدة نسبيًا |
| هبوط محتويات العين | عند المدخل فقط | في مكانين (أمامي وخلفي) |
| إصابة الجزء الخلفي للعين | نادر | شائع (المنطقة III) |
| تكرار جراحة الجسم الزجاجي | منخفض | مرتفع |
يقدر معدل حدوث إصابات العين بحوالي 3.5 إلى 4.5 لكل 100,000 شخص 1). غالبية المرضى من الذكور، مع خطر نسبي أعلى بحوالي 5.5 مرة مقارنة بالإناث، ومتوسط العمر عند الإصابة حوالي 30 عامًا.
عند الأطفال، يبلغ معدل حدوث إصابات العين الشديدة 11.8 لكل 100,000 طفل سنويًا. يشكل الأطفال أكثر من 35% من إصابات العين الشديدة، ومعظمهم دون سن 12 عامًا. نظرًا لخطر الغمش الإضافي لدى الأطفال، فإن الاستجابة السريعة ضرورية بشكل خاص.
الإصابة النافذة (perforating) لها جرح دخول وجرح خروج (ثقب مزدوج)، بينما الإصابة المخترقة (penetrating) لها جرح دخول فقط دون جرح خروج. في الإصابة النافذة، يحدث هروب للمحتويات العينية من موقعين أمامي وخلفي، وغالبًا ما تصاحب إصابة الجزء الخلفي (المنطقة III)، مما يجعلها أكثر شدة من الإصابة المخترقة. كما أن تكرار الحاجة لجراحة الجسم الزجاجي أعلى في الإصابات النافذة.
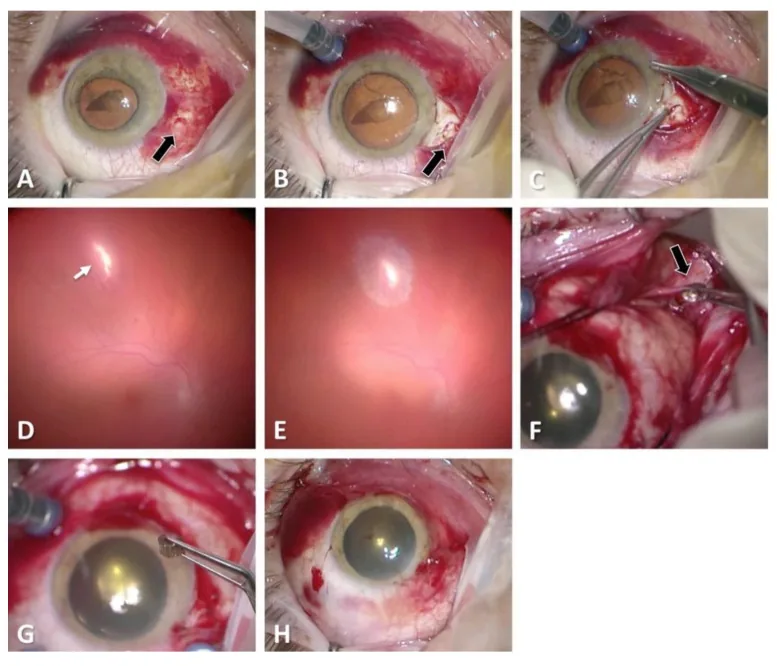
في الإصابات النافذة، تكون العلامات التالية مميزة:
اختبار سايدل (Seidel test) باستخدام صبغة الفلوريسئين مفيد لتقييم الجروح كاملة السمك. تحت ضوء الكوبالت الأزرق، يتم غسل الصبغة بتسرب الخلط المائي (إيجابية سايدل) مما يؤكد وجود جرح كامل السمك.
إذا كان هناك انخفاض في ضغط العين، أو نزيف تحت الملتحمة شديد، أو نزيف في الغرفة الأمامية، فيجب الاشتباه في إصابة العين المفتوحة. حتى لو كانت نتائج فحص الجزء الأمامي طفيفة، إذا كان هناك تاريخ إصابة بجسم سريع الحركة أو طعن، فيجب النظر في احتمال وجود ثقب وإجراء التصوير المقطعي المحوسب (CT). إذا كان هناك جرح دخول، فإن التصوير المقطعي المحوسب (بشرائح 1 مم) ضروري لتأكيد جرح الخروج في الجزء الخلفي من العين.
تحدث إصابات العين النافذة عندما يخترق جسم حاد العين بقوة.
في الإصابات الانفجارية، قد تحدث جروح نافذة متعددة. في انفجار مرفأ بيروت (2020)، أصيبت 48 عينًا لـ 39 مريضًا، وبلغت الإصابات المفتوحة 10 عيون (20.8%) 2). كانت 54.2% إصابات سطحية، لكن 53.8% تطلبت تدخلاً جراحيًا. كانت الشظايا والزجاج المتطاير من الانفجار الأسباب الرئيسية للإصابة 2).
يتراوح معدل التهاب باطن العين في إصابات العين المفتوحة بين 2-7%. العدوى المنقولة من النباتات أو التربة تؤدي إلى فقدان البصر بمعدل مرتفع. على عكس التهاب باطن العين بعد جراحة الساد، فإن التهاب باطن العين الناجم عن البكتيريا شديدة الضراوة مثل Bacillus يمثل مشكلة. في حالة الأجسام الغريبة داخل الحجاج، يجب أيضًا مراعاة العدوى بالبكتيريا اللاهوائية (مثل الكزاز).
في الانفجارات، تتسبب موجة الانفجار نفسها والشظايا المعدنية والزجاجية المتطايرة في إصابة العين. في دراسة أجريت بعد انفجار مرفأ بيروت، من بين 48 عينًا لـ 39 مريضًا، أصيبت 10 عيون (20.8%) بإصابات مفتوحة، وكان السبب الرئيسي هو شظايا الزجاج والحطام المتطاير2). تختلف إصابات الانفجار عن إصابات العين العادية في أنها تسبب جروحًا متعددة وإصابات في عدة عيون.
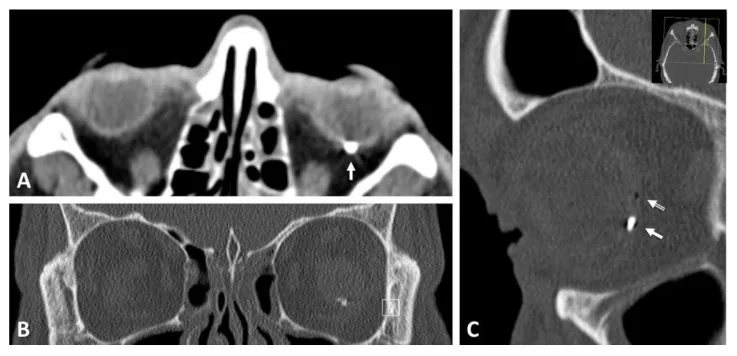
يتم تشخيص إصابة العين المفتوحة من خلال مزيج من التاريخ المرضي التفصيلي والفحص الدقيق وفحوصات التصوير.
يتم الاستفسار بالتفصيل عن وقت الإصابة وآليتها والجسم المسبب. كما يتم التحقق من استخدام النظارات الواقية، وحالة المناعة ضد الكزاز، ووقت آخر وجبة (بسبب احتمالية التخدير العام). في المرضى الذين يعانون من انخفاض مستوى الوعي، من المهم جمع المعلومات من العائلة أو المعنيين.
| طريقة الفحص | الاستطبابات الرئيسية | ملاحظات |
|---|---|---|
| التصوير المقطعي المحوسب للمحجر | كشف الأجسام الغريبة، تشوه العين، تحديد موقع الجرح النافذ | يوصى بشرائح رقيقة بسمك 1 مم، مناسب لجميع الحالات |
| الموجات فوق الصوتية (B-mode) | تقييم الجزء الخلفي للعين عند ضعف الرؤية | يمنع الضغط. توخ الحذر عند الاشتباه بجرح مفتوح |
| الأشعة السينية | الكشف عن الأجسام المعدنية الغريبة | يمكن الكشف عن الأجسام التي يزيد حجمها عن 2 مم وسمكها عن 0.4 مم |
التصوير المقطعي المحوسب (CT) هو الفحص المناسب لجميع حالات إصابات العين النافذة. يمكنه تقييم موقع الجسم الغريب داخل العين، وتشوه العين، وكسور محجر العين، وآفات داخل الجمجمة في وقت واحد، ويمكنه تأكيد وصول الجرح النافذ إلى الجزء الخلفي للعين. يُوصى باستخدام شرائح رقيقة بسمك 1 مم.
نقاط إضافية للتأكيد في الإصابات النافذة: إذا كان الجرح النافذ في الجزء الخلفي للعين (المنطقة III)، يجب تأكيد موقع الجرح في كل من المقاطع المستعرضة والسهمية للتصوير المقطعي. كلما كان الجرح أقرب إلى القطب الخلفي، زاد تأثيره على الوظيفة البصرية.
التصوير بالرنين المغناطيسي (MRI) هو ممنوع في حالة الاشتباه بوجود جسم غريب معدني. يمكن استخدامه فقط لتأكيد الأجسام غير المعدنية (مثل شظايا الخشب أو السوائل المحتجزة العميقة).
علاج إصابات العين النافذة يعطي الأولوية القصوى لإغلاق الجرح (الإصلاح الأولي) لمنع العدوى وهروب محتويات العين.
يوصى بالإصلاح الأولي خلال 24 ساعة من الإصابة. أظهرت مراجعة منهجية وتحليل تلوي (15 دراسة، 8,497 عينًا) أن الإصلاح خلال 24 ساعة يقلل خطر التهاب باطن العين إلى نسبة احتمالات 0.39 (فاصل ثقة 95%: 0.19–0.79)1). يُختار التخدير العام بشكل أساسي.
يُستخدم خيط نايلون 10-0. الهدف هو خياطة محكمة للماء، لكن الإفراط في شد الخيط يسبب لابؤرية قرنية وغير منتظمة، لذا تؤخذ غرز أطول.
يُستخدم خيط نايلون 7-0 بشكل أساسي، ويُختار نايلون 6-0 إلى 8-0 حسب موقع الجرح. أولاً، يتم تأمين العضلات المستقيمة الأربعة واستكشاف الجرح. إذا كان الجرح عميقًا وتعيق العضلة المستقيمة، يتم قطع الوتر مؤقتًا. تُخاط جروح الحوف أولاً بخيط نايلون 9-0، ثم تُخاط جروح القرنية بخيط 10-0 وجروح الصلبة بخيط 9-0 بطرف إلى طرف.
إذا كان جرح الخروج في الجزء الخلفي (المنطقة III)، فقد يلزم قطع وتر العضلة الخارجية وقلبها. يُستكشف جرح الصلبة الخلفي تحت الرؤية المباشرة ويُخاط. الجروح القريبة من القطب الخلفي صعبة تقنيًا، ويتولاها جراح متمرس.
يُعطى مضاد حيوي واسع الطيف عن طريق الوريد يغطي البكتيريا إيجابية الجرام وسالبة الجرام. يرتبط الاستخدام المشترك للفانكومايسين والسيفالوسبورين من الجيل الثالث (مثل سيفتازيديم) بانخفاض معدل التهاب باطن العين.
إذا اشتبه في التهاب باطن العين، يُوصى بالعلاج الجراحي المبكر. إذا كان الالتهاب محدودًا في الحجرة الأمامية، يُجرى غسل الحجرة الأمامية، ويُحقن فانكومايسين 1 ملغ/0.1 مل وسيفتازيديم 2.25 ملغ/0.1 مل في الحجرة الأمامية والجسم الزجاجي. إذا انتشر العكارة في الجسم الزجاجي، تُجرى استئصال الزجاجية طارئ.
في الإصابات النافذة، تكون إصابات الجزء الخلفي شائعة، لذا تكون الحاجة للجراحة الثانوية (استئصال الزجاجية) أعلى من الإصابات المخترقة. في الحالات التالية، يُنظر في إجراء الجراحة في نفس وقت الإصلاح الأولي.
يتم استئصال الزجاجي المعكر وتحرير الزجاجي المنحشر باستخدام جراحة الزجاجية ثلاثية المنافذ. يتم إجراء الدك بالغاز أو زيت السيليكون لضمان إعادة تثبيت الشبكية وتحسين الرؤية.
يوصى بشدة بالإصلاح الأولي خلال 24 ساعة من الإصابة. أظهرت المراجعة المنهجية والتحليل التلوي أن الإصلاح خلال 24 ساعة يقلل خطر التهاب باطن العين بنسبة OR 0.39 (95% CI 0.19–0.79)1). ومع ذلك، لم يلاحظ فرق كبير بين توقيت الإصلاح والرؤية النهائية خلال 24 ساعة (OR 0.89، 95% CI 0.61–1.29)1). المقارنة بين أوقات مبكرة أقل من 24 ساعة هي موضوع للبحث المستقبلي.
يخترق جسم حاد الجدار الأمامي لمقلة العين (القرنية أو الصلبة الأمامية) ويخرج من الخلف (الصلبة الخلفية). خلال هذه العملية، تندفع محتويات العين (الزجاجي والمشيمية) من الجرحين الأمامي والخلفي، مما يؤدي إلى انهيار مقلة العين. على عكس الإصابات المخترقة، يحدث هروب وتلف لمحتويات العين أيضًا في جانب جرح الخروج.
عندما يصل الجرح النافذ إلى المنطقة III (أكثر من 5 مم خلف الحوف)، يحدث ضرر مباشر للشبكية والمشيمية والعصب البصري. يمكن أن ينحشر الجسم الزجاجي في الجرح، ويؤدي انكماشه إلى تمزق الشبكية المقابلة.
في الرضوح النافذة، يوجد انحشار زجاجي في موقعين (أمامي وخلفي)، لذلك يحدث الجر من اتجاهات متعددة، مما يؤدي إلى تكوين انفصال شبكي معقد.
بعد العلاج الأولي للرضح، قد تحدث التغيرات الثانوية التالية:
أجرى ماكماستر وآخرون (2025) مراجعة منهجية وتحليلًا تلويًا حول توقيت الإصلاح الأولي بعد إصابات العين المفتوحة وعلاقته بالنتائج البصرية ومعدل التهاب باطن العين 1). شمل التحليل 15 دراسة و8,497 عينًا، وأبلغ عن النتائج التالية.
يوصي المؤلفون بشدة بالإصلاح خلال 24 ساعة، لكن المقارنات الأكثر تفصيلاً مثل الجراحة الطارئة ليلاً مقابل الجراحة في صباح اليوم التالي تترك للدراسات المستقبلية المستقبلية 1).
أبلغ خير وآخرون (2021) عن سلسلة حالات لـ 39 مريضًا (48 عينًا) أصيبوا بإصابات عينية بعد انفجار ميناء بيروت في أغسطس 2020 2). فيما يلي النتائج الرئيسية.
في الإصابات الانفجارية، من المهم تجهيز النظام للتعامل مع الجروح المتعددة وإصابات العيون المتعددة.
درجة إصابة العين (Ocular Trauma Score) هي أداة تنبؤية لتقدير احتمالية النتائج البصرية بناءً على حدة البصر فور الإصابة، وجود تمزق كرة العين، التهاب باطن العين، الإصابة النافذة، انفصال الشبكية، ووجود عيب حدقة وارد نسبي (RAPD). في دراسة شملت 93 حالة من إصابات العين المرتبطة بالقتال، تم الإبلاغ عن حساسية تنبؤية بنسبة 94.8% للبقاء البصري (وجود إحساس بالضوء على الأقل) وخصوصية تنبؤية بنسبة 100% لغياب الإحساس بالضوء. تُعد OTS مفيدة في تحديد خطة العلاج للإصابات النافذة وفي شرح الحالة للمرضى.