穿孔性眼外伤是同时具有入口和出口的开放性眼球损伤(双重穿孔)。
比仅有入口的穿通性眼外伤 更严重,由于前后两处眼内容物脱出导致眼球塌陷。
受伤后24小时内进行一期修复可显著降低眼内炎 风险(OR 0.39,95%CI 0.19–0.79)1) 。
出口创常发生于后段(Zone III),后段损伤和玻璃体 手术的频率较高。
爆炸伤和战伤常伴有多发性穿孔创,也可能导致多只眼损伤。
增殖性玻璃体视网膜病变 (PVR )、交感性眼炎 和眼内炎 的风险较高,必须长期随访。 穿孔性眼外伤,根据伯明翰眼外伤术语规定,定义为由锐器造成的、同时具有入口和出口的裂伤 。它是一种贯通眼球壁前后、同时产生入口和出口的开放性眼球损伤。
它与穿通性眼外伤 (仅有入口)和眼球破裂 (由钝力引起)有明显区别。穿孔性损伤也称为双重穿孔,因伴有前后两处损伤,比穿通性更严重。
穿孔性损伤(perforating)
定义 :同时存在入口和出口。
也称为双重穿孔 ,眼内容物从前后两处脱出。严重程度相对较高。
穿通性损伤(penetrating)
定义 :仅存在入口。
没有出口,未贯通后段。相对穿孔性较轻。
眼球破裂(rupture)
定义 :由钝性外力导致眼内压急剧升高,角膜 或巩膜 裂开的状态。
由钝性外伤引起,而非锐利物体。
损伤部位影响预后,分为以下三个区域1) 。穿孔性外伤的出口创常达III区,后段损伤风险高。
区域 范围 特征 I 角膜 至角膜缘 局限于前段 II 角膜缘 后5mm以内锯齿缘 前方III 角膜缘 后5mm以上包括视网膜 的后段
项目 穿通性(penetrating) 穿孔性(perforating) 伤口数量 仅入口伤口 入口+出口伤口 严重程度 相对较轻 相对较重 眼内容物脱出 仅入口处 前后两处 后段损伤 较少 高频率(III区) 玻璃体 手术频率低 高
眼外伤的发生率估计约为每10万人3.5~4.5例1) 。大多数患者为男性,相对风险约为女性的5.5倍,受伤平均年龄约为30岁。
儿童中,严重眼外伤的发生率为每年每10万人11.8例。儿童占严重眼外伤的35%以上,其中大多数在12岁以下。由于儿童存在弱视 风险,因此需要特别迅速的处理。
Q
穿孔伤与穿通伤的区别是什么?
A
穿孔性眼外伤同时有入口和出口伤口(双重穿孔),而穿通伤只有入口伤口,没有出口伤口。穿孔伤由于前后两处都有眼内容物脱出,常伴有后段损伤(Zone III),因此比穿通伤更严重。需要玻璃体 手术的频率也更高。
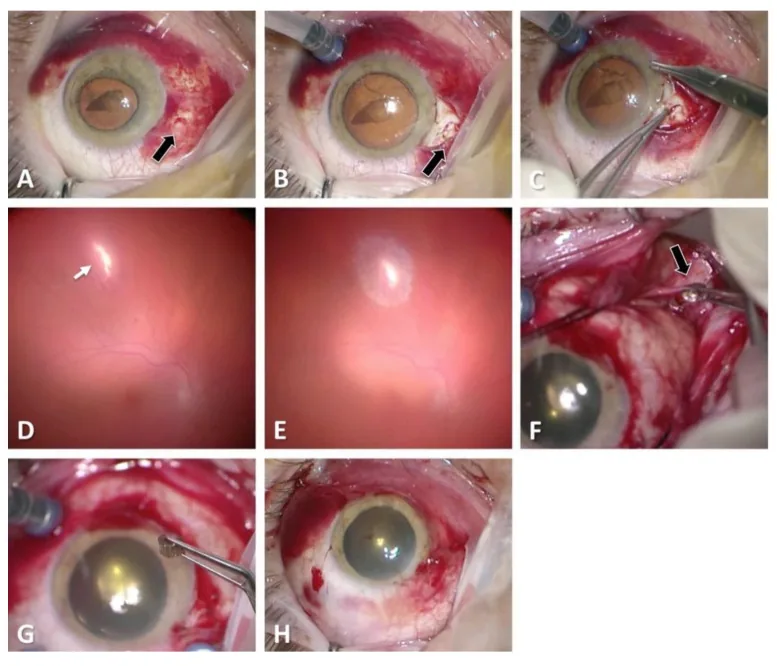
穿孔性眼外伤的Zone III损伤:入口伤口与后段出口伤口的术中所见 Mayer CS, et al. Open Globe Injuries: Classifications and Prognostic Factors for Functional Outcome. Diagnostics. 2021;11(10):1851. Figure 4. PM
CI D: PMC8534971. License: CC BY.
图A–C显示角膜缘 后2mm巩膜 处自行闭合的入口伤口(黑色箭头)。图D–F为玻璃体 手术中的术野,清除玻璃体 积血后暴露后方的继发性撕裂(出口伤口,箭头)。这与“2. 主要症状与临床所见”一节中讨论的穿孔伤特征性前后两处伤口相对应。
眼痛 视力 下降角膜 损伤、前房积血 、晶状体 损伤、玻璃体 积血等引起。复视 眼外肌 或眼眶 损伤时出现。异物感、视物模糊 :轻微损伤时,主诉可能仅限于这些症状。
结膜下出血 前房 变浅或消失房水 漏出的重要体征。前房积血 房角后退 或睫状体分离 。梨形瞳孔 :虹膜 嵌顿于伤口时出现。葡萄膜脱出 :葡萄膜从前方裂伤处脱出并嵌顿。低眼压 外伤性白内障 晶状体 震颤或脱位。玻璃体 积血外伤性视网膜裂孔 :多见于鼻上侧或颞下侧。受伤当时可能没有,日后可出现。
穿孔性外伤具有以下特征性所见:
存在后方刺出创 :位于Zone III(角膜缘 后方5mm以上)区域的刺出创。前后两处伤口有眼内容物脱出 :玻璃体 、葡萄膜从前后伤口脱出。眼球塌陷 :严重病例中,整个眼球呈塌陷状态。深部出血 :与后段损伤相关的玻璃体出血 和脉络膜 出血。
荧光素染色 进行的Seidel试验 有助于评估全层伤口。在钴蓝光下,房水 渗漏导致染料被冲走(Seidel阳性),从而确认全层伤口。
Q
即使前段检查正常,也应怀疑穿孔吗?
A
如果存在低眼压 、严重的结膜下出血 或前房积血 ,应怀疑眼球开放伤。即使前段表现轻微,如果有高速飞溅物或刺伤史,应考虑穿孔的可能性并进行CT检查。如果有入口伤口,必须进行CT(1mm薄层扫描)以检查后段是否有出口伤口。
穿孔性眼外伤由尖锐物体以足够力量穿透眼球引起。
尖锐物体 :刀、剪刀、螺丝刀、钉子、棍棒等。在儿童中,铅笔和笔是重要原因。高速飞溅物 :金属碎片(来自砂轮机、焊接碎屑)、锤击碎片、玻璃碎片等。运动相关 :棒球(自打球、不规则弹跳)、高尔夫球、羽毛球、BB弹等。爆炸伤 :冲击波和飞散的金属/玻璃碎片造成多重损伤。
爆炸伤可能导致多个穿孔伤口。在2020年贝鲁特港口爆炸中,39名患者的48只眼睛受伤,其中开放伤10只眼(20.8%)2) 。虽然54.2%为表面损伤,但53.8%需要手术干预。爆炸产生的碎片和飞溅玻璃是主要受伤原因2) 。
男性 :眼外伤的相对风险约为女性的5.5倍。不使用防护装备 :使用电动工具或运动时不佩戴眼部防护。药物和酒精使用 :增加外伤风险。儿童书写工具 :铅笔和笔常被认为无害,但可导致严重眼外伤。
开放性眼球外伤中眼内炎 的发生率为2-7%。特别是来自植物或土壤的感染,失明率很高。与白内障术后眼内炎 不同,由芽孢杆菌 属等强毒菌引起的眼内炎 是主要问题。眼眶内异物 还需考虑厌氧菌(破伤风杆菌)感染。
使用电动工具或砂光机时,务必佩戴防护眼镜。
运动时使用适当的防护装备,如护目镜或面罩。
儿童使用铅笔、笔等尖锐文具时,请仔细看护。
如果感觉有东西击中眼睛,不要揉搓,立即就医。
Q
为什么爆炸伤会导致眼部损伤?
A
爆炸中,冲击波本身以及飞散的金属片和玻璃片都会损伤眼睛。贝鲁特港爆炸后的调查显示,39名患者的48只眼中,10只眼(20.8%)遭受开放性外伤,主要由飞散的玻璃和碎片造成2) 。爆炸伤与普通眼外伤不同,常导致多处穿孔和双眼损伤。
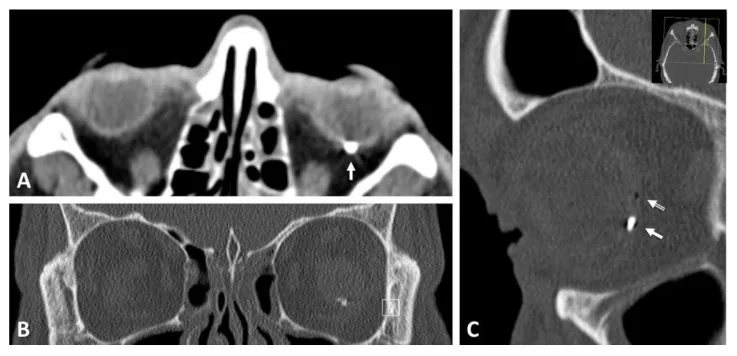
穿孔性眼外伤的CT表现(横断、冠状、矢状):后极部金属异物 Mayer CS, et al. Open Globe Injuries: Classifications and Prognostic Factors for Functional Outcome. Diagnostics. 2021;11(10):1851. Figure 5. PM
CI D: PMC8534971. License: CC BY.
横断像(A)、冠状像(B)、矢状像(C)显示后极部高密度金属异物(白色箭头),可确认眼球贯通路径及异物到达后方。对应本文“4. 诊断与检查方法”中CT检测眼内金属异物的内容。
眼球开放性损伤的诊断需结合详细问诊、仔细检查和影像学检查。
详细询问受伤时间、机制和致伤物体。同时确认是否佩戴防护眼镜、破伤风免疫状态及最后进食时间(因可能需要全身麻醉)。对于意识水平下降的患者,需从家属或相关人员处收集信息。
视力检查 视力 必须测量,用于预后判断和文书记录。瞳孔 检查瞳孔 障碍(RAPD )。对发现外伤性视神经病变 很重要。裂隙灯显微镜检查 巩膜 裂伤、前房积血 和晶状体 损伤。使用荧光素染色 进行Seidel试验检查房水 渗漏。眼底检查 视网膜裂孔 、视网膜 下出血和玻璃体 积血。若屈光 间质混浊,则以影像学检查替代。
检查方法 主要适应症 注意事项 眼眶 CT异物检测、眼球变形、出口位置确认 推荐1mm薄层扫描;所有病例均适用 B型超声 屈光 介质混浊时的后段评估禁止加压。怀疑开放性创口时需谨慎 X线 金属异物的检测 ≥2mm且厚度≥0.4mm时可检出
CT检查 适用于所有穿孔性眼外伤病例。可同时评估眼内异物 位置、眼球变形、眼眶 骨折及颅内病变,并确认出口创是否累及后段。推荐1mm薄层扫描。
穿孔性外伤的额外确认事项 :若出口创位于后段(III区),需在CT横断面和矢状面上确认出口创位置。越靠近后极,对视功能影响越大。
MRI检查 在怀疑金属异物时禁忌 。仅可用于确认非金属异物(如木片、深部积液)。
穿孔性眼外伤的治疗以**创口闭合(一期修复)**为首要任务,以防止感染和眼内容物脱出。
若眼内容物脱出,应佩戴保护性眼罩,避免对眼球施加压力。
若眼睑创口或结膜 囊污染,用生理盐水充分冲洗。
不要在床边取出异物。佩戴硬性眼罩,计划在手术室控制下取出。
为全身麻醉做准备,确保外周静脉通路并指示禁食禁水。
建议在受伤后24小时内 进行一期修复。一项系统评价和荟萃分析(15项研究,8,497只眼)显示,24小时内修复可将眼内炎 风险降低至OR 0.39(95%CI 0.19–0.79)1) 。麻醉通常选择全身麻醉。
使用10-0尼龙线。目标是水密缝合,但缝线过紧会导致角膜 散光 和角膜 不规则散光 ,因此应取较长的针距。
基本使用7-0尼龙线,根据伤口部位选择6-0至8-0尼龙线。首先固定四条直肌并探查伤口。如果伤口较深且直肌妨碍,则暂时切断肌腱。对于角巩膜 缘伤口,先用9-0尼龙线缝合,然后用10-0尼龙线缝合角膜 伤口,用9-0尼龙线间断缝合巩膜 伤口。
如果出口伤位于后段(III区),可能需要切断并翻转外直肌。在直视下探查并缝合后巩膜 伤口。靠近后极的伤口缝合技术难度大,应由经验丰富的外科医生处理。
全身使用覆盖革兰阳性菌和革兰阴性菌的广谱抗生素。万古霉素联合第三代头孢菌素(如头孢他啶)与眼内炎 发生率降低相关。
如果怀疑眼内炎 ,建议早期进行侵入性治疗。如果炎症局限于前房 ,进行前房 冲洗,并向前房 和玻璃体 内注入万古霉素1 mg/0.1 mL和头孢他啶2.25 mg/0.1 mL。如果玻璃体混浊 广泛,则紧急进行玻璃体切除术 。
在穿孔伤中,后段损伤的发生率很高,因此需要二次手术(玻璃体 手术)的比例高于穿通伤。在以下情况下,可考虑在一期修复后立即进行玻璃体 手术。
当晶状体 膨胀已经进展时。
当伤口向后延伸超过直肌附着点时
当眼内异物 残留时
当玻璃体出血 严重且无法窥见眼底时
通过三通道玻璃体切除术 切除混浊的玻璃体 ,解除嵌顿的玻璃体 。采用气体填充 或硅油 填充以实现视网膜 复位并确保可视性。
穿孔性外伤很难通过一次手术治愈,通常需要多次手术。
术后可能发生增殖性玻璃体视网膜病变 (PVR )、大疱性角膜病变 、继发性青光眼 等继发性并发症。
后部出口伤口的缝合在技术上难度较高,若伴有视网膜 或脉络膜 损伤,视功能预后可能不良。
由于存在交感性眼炎 的风险,不仅需要随访受伤眼,还需要随访对侧眼。
Q
从受伤到手术可接受的时间是多少小时?
A
强烈建议在受伤后24小时内进行一期修复。系统评价和荟萃分析显示,24小时内修复可将眼内炎 风险降低至OR 0.39(95% CI 0.19–0.79)1) 。然而,在24小时内,修复时机与最终视力 之间未发现显著差异(OR 0.89,95% CI 0.61–1.29)1) 。24小时内更早时间窗的比较是未来的课题。
尖锐物体刺入眼球壁前表面(角膜 或前部巩膜 )并贯穿后表面(后部巩膜 )穿出。在此过程中,眼内容物(玻璃体 、葡萄膜)从前后两处伤口脱出,导致眼球塌陷。与穿通性外伤不同,穿孔性外伤的特点是在出口侧也会发生眼内容物的脱出和损伤。
当出口伤口达到III区(角膜缘 后5mm以上)时,会对视网膜 、脉络膜 和视神经 造成直接损伤。玻璃体 嵌顿于伤口,收缩时牵拉可撕裂对侧视网膜 。
直接裂孔形成 :外力直接导致视网膜裂孔 ,由此处进展为视网膜脱离 。继发性牵拉 :嵌顿于入口或出口伤口的玻璃体 凝胶收缩,牵拉对侧视网膜 ,引起视网膜裂孔 和脱离。
在穿孔性外伤中,前后两处均有玻璃体 嵌顿,因此牵拉来自多个方向,容易形成复杂的视网膜脱离 。
外伤初期治疗后可能出现以下继发性改变:
McMaster等人(2025年)对开放性眼球损伤后一期修复时机与视力 结局及眼内炎 发生率的关系进行了系统评价和荟萃分析1) 。分析纳入15项研究、8497只眼,报告了以下结果。
眼内炎 风险CI 0.19–0.79)。最终视力 :修复时机无显著差异(OR 0.89,95% CI 0.61–1.29)。证据确定性 :所有研究均为回顾性、非随机化研究,确定性评估为低。
作者强烈建议在24小时内修复,但更精细的时间段比较,如夜间急诊手术与次日早晨手术的比较,有待未来的前瞻性研究1) 。
Kheir等人(2021年)报告了2020年8月贝鲁特港口爆炸后39例患者(48只眼)的眼外伤病例系列2) 。主要发现如下。
损伤模式 :54.2%为表面损伤(结膜裂伤 、角膜异物 等),20.8%为开放性损伤。手术干预率 :53.8%需要手术。严重病例 :4只眼(8.3%)无光感,行眼球摘除或眼内容物剜除术。临床挑战 :电子病历系统瘫痪,迫使回归基本方法2) 。
对于爆炸伤,重要的是建立应对多发伤和多眼损伤的体系。
眼外伤评分(Ocular Trauma Score)是一种预后预测工具,根据受伤后的初始视力 、有无眼球破裂 、眼内炎 、穿通伤、视网膜脱离 和相对性传入性瞳孔 障碍(RAPD )来估计视力 结果的概率。一项针对93例战斗相关眼外伤的研究报告显示,预测视觉存活(有光感或更好)的敏感性为94.8%,预测无光感的特异性为100%。OTS对于制定穿通伤的治疗方案和患者沟通非常有用。
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Luff AJ, Hodgkins PR, Baxter RJ, Morrell AJ, Calder I. Aetiology of perforating eye injury. Arch Dis Child. 1993;68(5):682-3. PMID: 8323341.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。