Perforierendes Trauma (perforating)
Definition: Sowohl eine Eintritts- als auch eine Austrittswunde sind vorhanden.
Auch als Doppelperforation bezeichnet, tritt Augeninhalt an zwei Stellen (vorne und hinten) aus. Der Schweregrad ist relativ hoch.

Eine perforierende Augenverletzung (perforating eye injury) wird gemäß der Birmingham Eye Trauma Terminology als Lazeration durch einen scharfen Gegenstand mit Eintritts- und Austrittswunde definiert. Es handelt sich um eine offene Bulbusverletzung (open globe injury), die die Augenwand von vorne nach hinten durchdringt und sowohl eine Eintritts- als auch eine Austrittswunde verursacht.
Sie wird klar unterschieden von der penetrierenden Augenverletzung (penetrating: nur Eintrittswunde) und der Bulbusruptur (rupture: durch stumpfe Gewalt). Die Perforation wird auch als Doppelperforation bezeichnet und ist aufgrund der zwei Verletzungsstellen (vorne und hinten) schwerwiegender als die penetrierende Verletzung.
Perforierendes Trauma (perforating)
Definition: Sowohl eine Eintritts- als auch eine Austrittswunde sind vorhanden.
Auch als Doppelperforation bezeichnet, tritt Augeninhalt an zwei Stellen (vorne und hinten) aus. Der Schweregrad ist relativ hoch.
Penetrierendes Trauma (penetrating)
Definition: Nur eine Eintrittswunde ist vorhanden.
Es gibt keine Austrittswunde und keine Penetration in das hintere Segment. Relativ milder als die Perforation.
Bulbusruptur (rupture)
Definition: Zustand, bei dem Hornhaut und Lederhaut aufgrund eines plötzlichen Anstiegs des Augeninnendrucks durch stumpfe Gewalt auseinanderweichen.
Verursacht durch stumpfes Trauma, nicht durch scharfe Gegenstände.
Die Lokalisation der Verletzung beeinflusst die Prognose und wird in die folgenden drei Zonen eingeteilt 1). Bei perforierenden Verletzungen erreicht die Austrittswunde häufig Zone III, was das Risiko einer Hinterabschnittsverletzung erhöht.
| Zone | Bereich | Merkmale |
|---|---|---|
| I | Hornhaut bis Limbus | Auf Vorderabschnitt beschränkt |
| II | Bis 5 mm hinter dem Limbus | Vor der Ora serrata |
| III | Mehr als 5 mm hinter dem Limbus | Hinterabschnitt einschließlich Netzhaut |
| Merkmal | Penetrierend (penetrating) | Perforierend (perforating) |
|---|---|---|
| Anzahl der Wunden | Nur Eintrittswunde | Eintritts- und Austrittswunde |
| Schweregrad | Relativ leicht | Relativ schwer |
| Prolaps des Augeninhalts | Nur an der Eintrittsstelle | An zwei Stellen (vorne und hinten) |
| Hinterabschnittsverletzung | Selten | Häufig (Zone III) |
| Häufigkeit der Vitrektomie | Niedrig | Hoch |
Die Inzidenz von Augenverletzungen wird auf etwa 3,5 bis 4,5 pro 100.000 Personen geschätzt1). Die Mehrheit der Patienten sind Männer, mit einem relativen Risiko von etwa 5,5 im Vergleich zu Frauen; das Durchschnittsalter zum Zeitpunkt der Verletzung beträgt etwa 30 Jahre.
Bei Kindern liegt die Inzidenz schwerer Augenverletzungen bei 11,8 pro 100.000 Kinder pro Jahr. Kinder machen über 35 % der schweren Augenverletzungen aus, und die meisten sind jünger als 12 Jahre. Aufgrund des zusätzlichen Amblyopierisikos bei Kindern ist eine besonders schnelle Behandlung erforderlich.
Eine perforierende Augenverletzung hat sowohl eine Eintritts- als auch eine Austrittswunde (Doppelperforation), während eine penetrierende Verletzung nur eine Eintrittswunde ohne Austrittswunde aufweist. Bei der perforierenden Verletzung tritt Augeninhalt an zwei Stellen (vorne und hinten) aus, und sie ist oft mit einer Verletzung des hinteren Augenabschnitts (Zone III) verbunden, was sie schwerwiegender macht als eine penetrierende Verletzung. Die Häufigkeit einer erforderlichen Vitrektomie ist bei perforierenden Verletzungen ebenfalls höher.
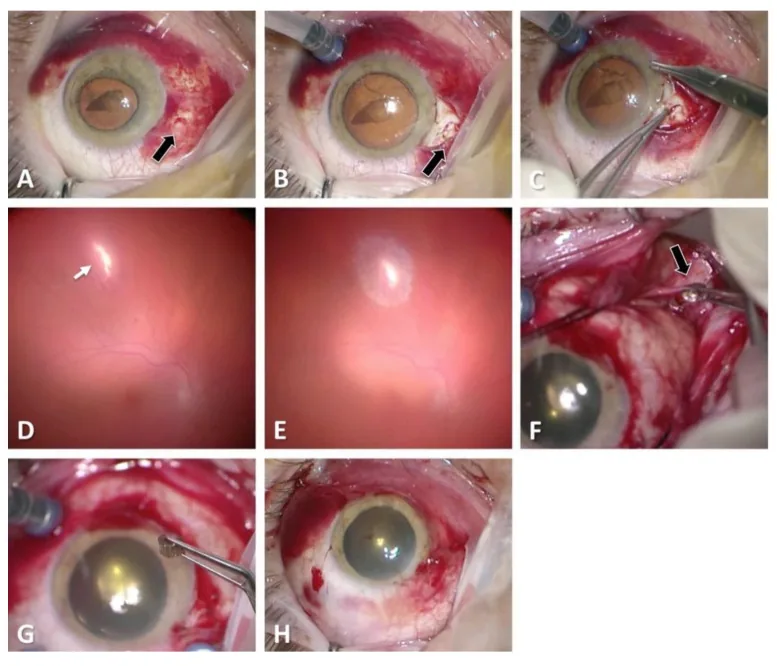
Bei perforierenden Verletzungen sind folgende Befunde charakteristisch:
Der Seidel-Test mit Fluorescein-Färbung ist zur Beurteilung von Durchgangswunden nützlich. Unter kobaltblauem Licht wird der Farbstoff durch Kammerwasser-Austritt ausgewaschen (Seidel-positiv), was eine Durchgangswunde bestätigt.
Bei Hypotonie, schwerer subkonjunktivaler Blutung oder Hyphäma muss eine offene Bulbusverletzung vermutet werden. Selbst wenn die Vorderabschnittsbefunde geringfügig sind, sollte bei einer Verletzung durch ein schnell fliegendes Objekt oder einer Stichverletzung in der Vorgeschichte eine Perforation in Betracht gezogen und eine CT-Untersuchung durchgeführt werden. Bei einer Eintrittswunde ist eine CT (1 mm dünne Schichten) zur Bestätigung einer Austrittswunde im hinteren Abschnitt obligatorisch.
Perforierende Augenverletzungen entstehen durch einen Verletzungsmechanismus, bei dem ein scharfes Objekt den Augapfel mit ausreichender Kraft durchdringt.
Explosionsverletzungen können mehrere perforierende Wunden verursachen. Bei der Explosion im Hafen von Beirut (2020) erlitten 39 Patienten an 48 Augen Verletzungen, davon 10 Augen (20,8 %) mit offener Verletzung2). 54,2 % waren oberflächliche Verletzungen, aber 53,8 % erforderten einen chirurgischen Eingriff. Die Hauptursachen waren Splitter und umherfliegendes Glas der Explosion2).
Die Häufigkeit einer Endophthalmitis bei offenen Augenverletzungen beträgt 2–7 %. Insbesondere Infektionen, die von Pflanzen oder Erde ausgehen, führen in hohem Maße zur Erblindung. Im Gegensatz zur postoperativen Endophthalmitis nach Kataraktoperationen ist die Endophthalmitis durch hochvirulente Bakterien wie Bacillus spp. problematisch. Bei intraorbitalen Fremdkörpern muss auch an eine Infektion mit anaeroben Bakterien (Tetanus) gedacht werden.
Bei einer Explosion schädigen sowohl die Druckwelle selbst als auch umherfliegende Metall- oder Glassplitter das Auge. In einer Studie nach der Explosion im Hafen von Beirut erlitten 10 von 48 Augen (20,8 %) bei 39 Patienten eine offene Verletzung, hauptsächlich durch umherfliegende Glassplitter und Trümmer2). Im Gegensatz zu gewöhnlichen Augenverletzungen verursachen Explosionen häufig mehrere perforierende Wunden und beidseitige Verletzungen.
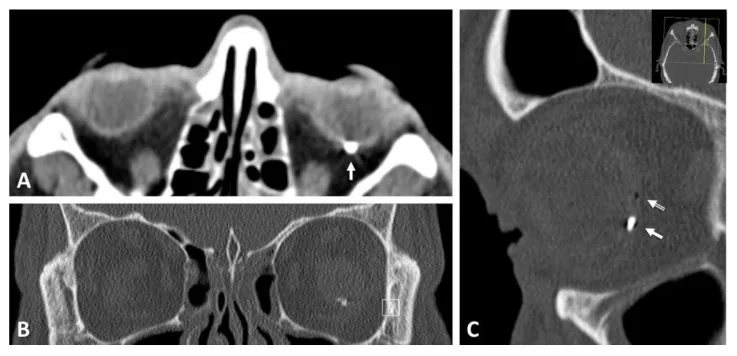
Die Diagnose eines offenen Augentraumas erfolgt durch eine Kombination aus detaillierter Anamnese, sorgfältiger klinischer Untersuchung und Bildgebung.
Erfragen Sie detailliert den Zeitpunkt, den Mechanismus und den verursachenden Gegenstand der Verletzung. Überprüfen Sie auch das Tragen einer Schutzbrille, den Tetanus-Impfstatus und die letzte Mahlzeit (wegen möglicher Vollnarkose). Bei Patienten mit eingeschränktem Bewusstsein ist die Informationssammlung von Familie oder Angehörigen wichtig.
| Untersuchungsmethode | Hauptindikationen | Hinweise |
|---|---|---|
| Orbita-CT | Fremdkörperdetektion, Augapfeldeformität, Lokalisation der Austrittswunde | 1 mm dünne Schichten empfohlen, bei allen Fällen indiziert |
| Ultraschall B-Mode | Beurteilung des hinteren Augenabschnitts bei schlechter Einsicht | Kein Druck. Vorsicht bei Verdacht auf offene Wunde |
| Röntgen | Nachweis von Metallfremdkörpern | Nachweisbar ab 2 mm Größe und 0,4 mm Dicke |
CT-Untersuchung ist bei allen Fällen von perforierenden Augenverletzungen indiziert. Sie ermöglicht die gleichzeitige Beurteilung der Lage intraokularer Fremdkörper, der Bulbusdeformität, von Orbitafrakturen und intrakraniellen Läsionen sowie die Bestätigung der Beteiligung des hinteren Augenabschnitts durch die Austrittswunde. Empfohlen werden 1 mm dünne Schichten.
Zusätzliche Bestätigungspunkte bei perforierenden Verletzungen: Liegt die Austrittswunde im hinteren Augenabschnitt (Zone III), sollte die Position der Wunde sowohl in axialen als auch in sagittalen CT-Schnitten bestätigt werden. Je näher am hinteren Pol, desto größer die Auswirkung auf die Sehfunktion.
MRT-Untersuchung ist bei Verdacht auf Metallfremdkörper kontraindiziert. Sie kann nur zur Bestätigung nichtmetallischer Fremdkörper (Holzsplitter, tiefe Flüssigkeitsansammlungen) eingesetzt werden.
Die Behandlung perforierender Augenverletzungen priorisiert den Wundverschluss (primäre Versorgung), um Infektionen und einen Austritt von Augeninhalt zu verhindern.
Eine primäre Versorgung innerhalb von 24 Stunden nach der Verletzung wird empfohlen. Eine systematische Übersichtsarbeit und Metaanalyse (15 Studien, 8.497 Augen) zeigte, dass eine Versorgung innerhalb von 24 Stunden das Risiko einer Endophthalmitis auf OR 0,39 (95%-KI 0,19–0,79) senkt1). Die Anästhesie erfolgt in der Regel als Vollnarkose.
Verwenden Sie 10-0 Nylon. Ziel ist eine wasserdichte Naht, aber ein zu festes Anziehen der Fäden kann Hornhautastigmatismus und irregulären Astigmatismus verursachen; daher die Stiche länger fassen.
Die Grundnaht erfolgt mit 7-0 Nylon, je nach Wundlokalisation wird 6-0 bis 8-0 Nylon gewählt. Zuerst die vier geraden Augenmuskeln sichern und die Wunde explorieren. Wenn die Wunde tief ist und der gerade Muskel stört, diesen vorübergehend durchtrennen. Limbale Wunden zuerst mit 9-0 Nylon nähen, dann die Hornhautwunde mit 10-0 Nylon und die Sklerawunde mit 9-0 Nylon durch Einzelknopfnähte verschließen.
Befindet sich die Austrittswunde im hinteren Augenabschnitt (Zone III), kann eine Tenotomie und Umklappung des äußeren Augenmuskels erforderlich sein. Die hintere Sklerawunde unter direkter Sicht explorieren und nähen. Wunden in der Nähe des hinteren Pols sind technisch schwierig zu nähen und sollten von einem erfahrenen Chirurgen versorgt werden.
Systemische Gabe von Breitbandantibiotika, die grampositive und gramnegative Bakterien abdecken. Die Kombination von Vancomycin und einem Cephalosporin der dritten Generation (z. B. Ceftazidim) ist mit einer geringeren Inzidenz von Endophthalmitis assoziiert.
Bei Verdacht auf Endophthalmitis wird eine frühzeitige invasive Behandlung empfohlen. Ist die Entzündung auf die Vorderkammer beschränkt, eine Vorderkammerspülung durchführen und Vancomycin 1 mg/0,1 ml und Ceftazidim 2,25 mg/0,1 ml in die Vorderkammer und den Glaskörper injizieren. Bei ausgedehnter Trübung im Glaskörper eine notfallmäßige Vitrektomie durchführen.
Bei perforierenden Verletzungen ist die Häufigkeit von Hinterabschnittsverletzungen hoch, daher ist der Anteil der Fälle, die eine sekundäre Operation (Vitrektomie) benötigen, höher als bei penetrierenden Verletzungen. In folgenden Fällen ist eine einzeitige Vitrektomie im Anschluss an die primäre Versorgung zu erwägen.
Eine 3-Port-Vitrektomie wird durchgeführt, um den trüben Glaskörper zu entfernen und den inkarzerierten Glaskörper zu lösen. Eine Gas- oder Silikonöltamponade wird angewendet, um die Netzhautanlage und die Durchsichtigkeit zu gewährleisten.
Eine primäre Versorgung innerhalb von 24 Stunden nach der Verletzung wird dringend empfohlen. Eine systematische Übersichtsarbeit und Metaanalyse zeigte, dass eine Versorgung innerhalb von 24 Stunden das Risiko einer Endophthalmitis auf OR 0,39 (95%-KI 0,19–0,79) senkt1). Innerhalb von 24 Stunden wurde jedoch kein signifikanter Unterschied zwischen dem Zeitpunkt der Versorgung und dem endgültigen Sehvermögen festgestellt (OR 0,89, 95%-KI 0,61–1,29)1). Der Vergleich früherer Zeitpunkte innerhalb von 24 Stunden ist Gegenstand zukünftiger Forschung.
Ein scharfer Gegenstand dringt in die vordere Wand des Augapfels (Hornhaut, vordere Sklera) ein und durchdringt diese bis zur hinteren Wand (hintere Sklera), wo er wieder austritt. Dabei tritt Augeninhalt (Glaskörper, Uvea) durch die beiden Wunden vorne und hinten aus, was zu einem Kollaps des Augapfels führt. Im Gegensatz zu penetrierenden Verletzungen kommt es auch an der Austrittswunde zu einem Austritt und einer Schädigung des Augeninhalts, was charakteristisch ist.
Wenn die Austrittswunde Zone III (mehr als 5 mm hinter dem Limbus) erreicht, kommt es zu direkten Schäden an Netzhaut, Aderhaut und Sehnerv. Der Glaskörper inkazzeriert in der Wunde, und seine Kontraktion kann durch Zug die gegenüberliegende Netzhaut einreißen.
Bei perforierenden Verletzungen gibt es zwei Stellen mit Glaskörperinkazzeration (vorne und hinten), sodass der Zug aus mehreren Richtungen erfolgt und leicht eine komplexe Netzhautablösung entsteht.
Nach der Erstbehandlung der Verletzung können folgende sekundäre Veränderungen auftreten.
McMaster et al. (2025) führten eine systematische Übersicht und Metaanalyse zum Zeitpunkt der primären Reparatur nach offenem Augentrauma und dessen Zusammenhang mit visuellen Ergebnissen und der Inzidenz von Endophthalmitis durch 1). Die Analyse von 15 Studien mit 8.497 Augen ergab die folgenden Ergebnisse.
Die Autoren empfehlen dringend eine Reparatur innerhalb von 24 Stunden, aber feinere Zeitvergleiche wie Notoperation in der Nacht vs. Operation am nächsten Morgen bleiben zukünftigen prospektiven Studien überlassen 1).
Kheir et al. (2021) berichteten über eine Fallserie von 39 Patienten (48 Augen) mit Augentrauma nach der Explosion des Hafens von Beirut im August 2020 2). Die wichtigsten Befunde sind unten aufgeführt.
Bei Explosionstraumata ist es wichtig, auf multiple Wunden und mehrere Augenverletzungen vorbereitet zu sein.
Der Augenverletzungs-Score (Ocular Trauma Score) ist ein prognostisches Instrument, das die Wahrscheinlichkeit des Sehergebnisses auf der Grundlage der unmittelbaren Sehschärfe, des Vorhandenseins einer Bulbusruptur, einer Endophthalmitis, einer perforierenden Verletzung, einer Netzhautablösung und eines RAPD schätzt. Eine Studie mit 93 kampfbedingten Augenverletzungen berichtete eine Sensitivität von 94,8 % für die Vorhersage des visuellen Überlebens (Lichtwahrnehmung oder besser) und eine Spezifität von 100 % für die Vorhersage fehlender Lichtwahrnehmung. Der OTS ist nützlich für die Therapieentscheidung und Patientenaufklärung bei perforierenden Verletzungen.