Penetrierende Augenverletzung
Definition: Nur Eintrittspforte (keine Austrittspforte)
Nur am Eintritt kommt es zum Vorfall von Augeninhalt. Relativ milder als perforierend.

Eine penetrierende Augenverletzung (penetrating eye injury) ist eine offene Bulbusverletzung mit nur einer Eintrittspforte durch einen scharfen Gegenstand, ohne Austrittspforte. Nach der Birmingham Eye Trauma Terminology wird sie definiert als „penetrierend, wenn nur eine Eintrittspforte ohne Austrittspforte vorliegt“, und selbst bei mehreren Lazerationen werden sie als penetrierend klassifiziert, wenn sie durch multiple Eintrittsmechanismen entstanden sind.
Fälle mit intraokularem Fremdkörper (IOFB) bilden eine separate Kategorie. Verletzungen mit Ein- und Austrittspforte werden als perforierende Augenverletzung klassifiziert.
Penetrierende Augenverletzung
Definition: Nur Eintrittspforte (keine Austrittspforte)
Nur am Eintritt kommt es zum Vorfall von Augeninhalt. Relativ milder als perforierend.
Perforierende Augenverletzung
Definition: Eintritts- + Austrittspforte
Der Bulbus wird vollständig durchdrungen, sodass Augeninhalt von vorne und hinten austritt, was schwerwiegender ist.
Intraokularer Fremdkörper (IOFB)
Definition: Fremdkörperverbleib im Augapfel
Dies tritt bei bis zu 40 % der perforierenden Verletzungen auf. Eine CT-Untersuchung ist obligatorisch.
Die Lokalisation der Verletzung beeinflusst die Prognose und wird in die folgenden drei Zonen eingeteilt1).
| Zone | Bereich | Merkmale |
|---|---|---|
| Zone I | Hornhaut bis Limbus | Auf den vorderen Augenabschnitt beschränkt. Relativ gute Prognose |
| Zone II | Bis 5 mm hinter dem Limbus | Vor der Ora serrata. Häufige Verletzungen von Linse und Iris |
| Zone III | Mehr als 5 mm hinter dem Limbus | Hinterer Augenabschnitt einschließlich Netzhaut. Oft schlechte Prognose |
| Merkmal | Penetrierend | Perforierend |
|---|---|---|
| Eintrittswunde | Ja | Ja |
| Austrittswunde | Nein | Ja |
| Austritt von Augeninhalt | Nur an der Eintrittsstelle (vorne) | Sowohl vorne als auch hinten |
| Schweregrad | Relativ mild | Relativ schwerwiegend |
| Mit IOFB | Bis zu 40% | Gering (Herausfallen nach Durchdringung) |
Die Inzidenz offener Augenverletzungen wird auf etwa 3,5 bis 4,5 pro 100.000 Personen pro Jahr geschätzt1). Die Mehrheit der Patienten sind Männer, mit einem etwa 5,5-fach höheren relativen Risiko im Vergleich zu Frauen. Das Durchschnittsalter zum Zeitpunkt der Verletzung beträgt etwa 30 Jahre. Eine systematische Übersicht über 8497 Augen mit offenen Augenverletzungen ergab, dass der häufigste Verletzungstyp die penetrierende Verletzung mit IOFB war1). Bei Kindern wird eine Inzidenz von 11,8 pro 100.000 pro Jahr berichtet, und über 35% der Verletzungsfälle betreffen Kinder.
Eine penetrierende Verletzung (penetrating) bezeichnet eine Wunde mit Eintrittspforte, aber ohne Austrittspforte. Eine perforierende Verletzung (perforating) hat sowohl eine Ein- als auch eine Austrittspforte und durchdringt den Augapfel vollständig. Penetrierende Verletzungen sind relativ milder, aber die Komplikationsrate durch intraokulare Fremdkörper (IOFB) ist mit bis zu 40% hoch und erfordert besondere Aufmerksamkeit.
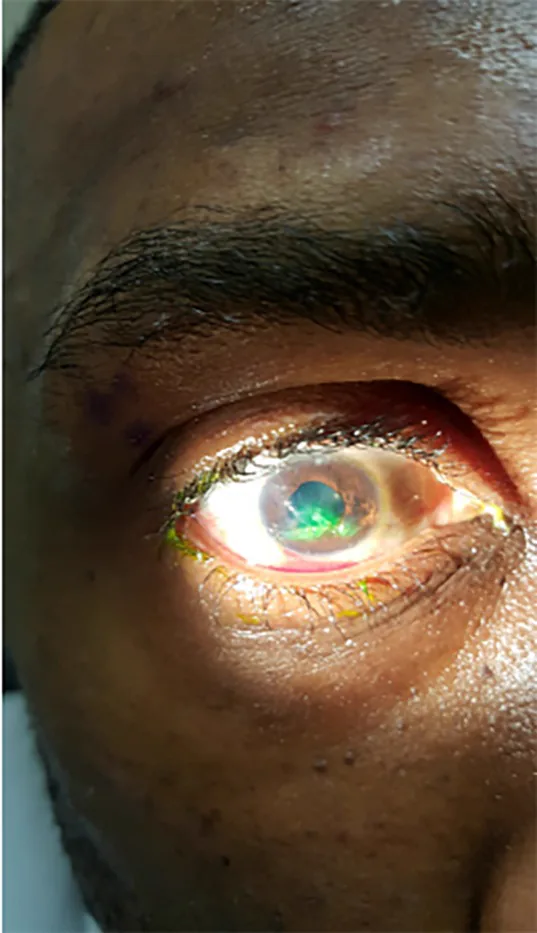
Bei perforierenden Augenverletzungen gibt es nur eine Eintrittswunde, daher tritt kein Augeninhalt in den hinteren Augenabschnitt aus, und die Befunde des vorderen Augenabschnitts stehen im Vordergrund.
Der Seidel-Test mit Fluorescein-Färbung ist zur Beurteilung von Vollschichtwunden nützlich. Unter kobaltblauem Licht wird der Farbstoff durch Kammerwasseraustritt weggespült (Seidel-positiv), was eine Vollschichtwunde bestätigt.
Zuhause und am Arbeitsplatz sind die häufigsten Verletzungsorte. Die Hauptursachen sind unten aufgeführt.
Intraokulare Fremdkörper (IOFK) treten bei bis zu 40 % der perforierenden Verletzungen auf. Metallfragmente sind am häufigsten, aber auch Holz- und Glassplitter kommen vor.
Die Häufigkeit einer Endophthalmitis bei offenen Augenverletzungen beträgt 2–7 %. Insbesondere Infektionen durch Pflanzen oder Erde führen häufig zur Erblindung. Im Gegensatz zur postoperativen Endophthalmitis nach Katarakt-OP gibt es Endophthalmitiden durch hochvirulente Keime wie Bacillus-Arten. Bei orbitalen Fremdkörpern ist auch an eine Infektion mit Anaerobiern (Tetanus) zu denken.
Die Diagnose offener Augenverletzungen erfolgt durch eine Kombination aus detaillierter Anamnese, sorgfältiger Untersuchung und Bildgebung. Bei perforierenden Augenverletzungen ist es wichtig, bei allen Fällen mit Eintrittswunde einen intraokularen Fremdkörper zu vermuten und aktiv eine CT-Untersuchung durchzuführen.
Erfragen Sie detailliert den Zeitpunkt der Verletzung, den Mechanismus und das verursachende Objekt. Überprüfen Sie auch das Tragen von Schutzbrillen oder Korrektionsbrillen, den Tetanus-Impfstatus und die letzte Mahlzeit (wegen möglicher Vollnarkose). Bei Patienten mit eingeschränktem Bewusstsein ist die Informationssammlung von Familie oder Beteiligten wichtig. Wenn eine Notoperation unter Vollnarkose in Betracht gezogen wird, legen Sie einen peripheren Venenzugang und ordnen Sie Nahrungskarenz an.
| Untersuchungsmethode | Hauptindikationen | Hinweise |
|---|---|---|
| Orbita-CT | Nachweis intraokularer Fremdkörper, Bulbusdeformität, Orbitafraktur | 1 mm dünne Schichten empfohlen. Für alle Fälle indiziert. |
| B-Bild-Sonographie | Beurteilung des hinteren Augenabschnitts bei schlechter Einsicht | Bei Verdacht auf Bulbuseröffnung Druck vermeiden |
| Röntgen | Einfacher Nachweis metallischer Fremdkörper | Nachweisbar ab Länge ≥ 2 mm und Dicke ≥ 0,4 mm |
| MRT | Nichtmetallische Fremdkörper (Holzsplitter etc.) | Kontraindiziert bei Verdacht auf magnetischen Fremdkörper |
Bei allen perforierenden Augenverletzungen mit Eintrittspforte sollte das Vorliegen eines Fremdkörpers vermutet werden. Die Nachweisrate intraokularer Fremdkörper (IOFB) mittels CT wird mit bis zu 95 % angegeben; gleichzeitig können intraokuläre, Orbitafrakturen und intrakranielle Läsionen beurteilt werden.
Bei Vorliegen einer Eintrittspforte sollte stets ein verbliebener Fremdkörper vermutet werden. Selbst wenn der Vorderabschnitt unauffällig erscheint, kann ein intraokularer Fremdkörper vorhanden sein. Die CT-Beurteilung von Vorhandensein und Lage des Fremdkörpers, Bulbusdeformität und Orbitafrakturen ist unerlässlich; ein Übersehen kann zu Operationsverzögerung oder Erblindung führen.
Die Behandlung perforierender Augenverletzungen hat den Wundverschluss (primäre Versorgung) zur Verhinderung von Infektion und Prolaps von Augeninhalt als oberste Priorität.
Eine primäre Versorgung innerhalb von 24 Stunden nach der Verletzung wird empfohlen. Ein systematischer Review (8497 Augen, 15 Studien) zeigte, dass eine Versorgung innerhalb von 24 Stunden das Endophthalmitis-Risiko im Vergleich zu einer verzögerten Versorgung signifikant senkte (OR 0,39; 95%-KI 0,19–0,79; P=0,01)1). Hinsichtlich des endgültigen Visus wurde kein signifikanter Unterschied je nach Zeitpunkt der Versorgung festgestellt (OR 0,89; 95%-KI 0,61–1,29; P=0,52)1). Die Anästhesie erfolgt in der Regel als Vollnarkose.
10-0 Nylon verwenden. Wasserdichte Naht anstreben, aber Fäden nicht zu fest anziehen, um Hornhautastigmatismus oder irregulären Astigmatismus zu vermeiden; längere Stiche nehmen. Alle Fäden gleichmäßig festziehen, um Kammerwasserleckage zu verhindern.
7-0 Nylon verwenden (6-0 bis 8-0 Nylon ebenfalls möglich). Zuerst die vier geraden Augenmuskeln sichern und die Wunde suchen. Wenn die Wunde tief ist und der gerade Muskel stört, vorübergehend durchtrennen. Sobald ein Teil der Rupturwunde gefunden ist, in der Reihenfolge der einfachen Nahtmöglichkeit nähen und Verschluss sicherstellen. Wunden am Limbus corneae zuerst mit 9-0 Nylon nähen, dann die Hornhautwunde mit 10-0 Nylon und die Sklerawunde mit 9-0 Nylon als Einzelknopfnähte.
Das Vorgehen bei Irisinkarzeration hängt vom Ausmaß der Schädigung und der Kontamination ab.
Systemische Breitbandantibiotika gegen grampositive und gramnegative Bakterien bereits präoperativ beginnen. Die Kombination von Vancomycin und einem Cephalosporin der dritten Generation (z. B. Ceftazidim) ist mit einer geringeren Endophthalmitis-Inzidenz assoziiert. Bei Verdacht auf Endophthalmitis wird eine frühzeitige invasive Behandlung empfohlen. Injektion von Vancomycin 1 mg/0,1 ml und Ceftazidim 2,25 mg/0,1 ml in die Vorderkammer und den Glaskörper. Bei ausgedehnter Glaskörpertrübung notfallmäßig Vitrektomie durchführen.
Sobald das Vorhandensein eines intraokularen Fremdkörpers bestätigt ist, sollte dieser so schnell wie möglich entfernt werden. Die Entfernung erfolgt hauptsächlich durch eine Pars-plana-Vitrektomie mit Mikropinzette oder Diamantpinzette. Für detaillierte Behandlungsrichtlinien zu intraokularen Fremdkörpern siehe den Abschnitt über intraokulare Fremdkörper (IOFB).
Je nach Ausmaß der Schädigung des intraokularen Gewebes werden eine Lensektomie und Vitrektomie als sekundäre Operation durchgeführt. Bei perforierenden Verletzungen, die auf den vorderen Augenabschnitt beschränkt sind, ist dies oft nicht erforderlich. In den folgenden Fällen kann jedoch eine einzeitige Durchführung unmittelbar nach der primären Versorgung in Betracht gezogen werden.
Eine primäre Versorgung innerhalb von 24 Stunden nach der Verletzung wird dringend empfohlen. Eine systematische Übersichtsarbeit hat gezeigt, dass eine Versorgung innerhalb von 24 Stunden das Risiko einer Endophthalmitis signifikant senkt (OR 0,39; 95%-KI 0,19–0,79) 1). Allerdings wurde kein signifikanter Zusammenhang zwischen dem Zeitpunkt der Versorgung innerhalb von 24 Stunden und dem endgültigen Visus festgestellt.
Wenn der Prolaps weniger als 6–8 Stunden zurückliegt und keine starke Kontamination vorliegt, wird eine Reposition der Iris versucht. Bei Gewebenekrose oder starker Kontamination wird eine Iridektomie gewählt. In beiden Fällen muss der Eingriff im Operationssaal durchgeführt werden; Manipulationen am Krankenbett sind kontraindiziert.
Penetrierende Augenverletzungen entstehen, wenn ein scharfes Objekt mit hoher Geschwindigkeit die Augenwand durchdringt. Sie treten häufiger an Stellen auf, an denen die Sklera am dünnsten ist, wie dem Hornhautlimbus oder hinter den Ansätzen der geraden Augenmuskeln. Im Gegensatz zu Perforationen gibt es keine Austrittswunde, sodass der Augeninhalt nicht nach hinten austritt und die Augenform einigermaßen erhalten bleibt. Der anteriore Prolaps (Irisinkarzeration) steht im Vordergrund.
Die Einklemmung der Iris in der Risswunde führt zu einer birnenförmigen Pupille. Die eingeklemmte Iris verschließt die Vorderkammer, aber bei längerem Belassen steigt das Risiko einer Irisgewebenekrose und Infektion.
Bei penetrierenden Augenverletzungen gibt es zwei Mechanismen der Netzhautablösung.
Nach der Erstbehandlung der Verletzung können folgende sekundäre Veränderungen auftreten.
McMaster et al. (2025) führten eine systematische Übersichtsarbeit und Metaanalyse zum Zeitpunkt der primären Versorgung nach offenen Augenverletzungen und deren Zusammenhang mit visuellen Ergebnissen und der Inzidenz von Endophthalmitis durch 1). Eingeschlossen wurden 8497 Augen (15 Studien), wobei der häufigste Verletzungstyp eine Perforation mit intraokularem Fremdkörper (IOFB) war. Eine Versorgung innerhalb von 24 Stunden reduzierte das Endophthalmitis-Risiko im Vergleich zu einer verzögerten Versorgung auf OR 0,39 (95%-KI 0,19–0,79, P=0,01). Hinsichtlich des endgültigen Visus wurde kein signifikanter Unterschied zwischen den Versorgungszeitpunkten festgestellt (OR 0,89, 95%-KI 0,61–1,29, P=0,52). Die Autoren empfehlen dringend eine Versorgung innerhalb von 24 Stunden, jedoch waren alle eingeschlossenen Studien retrospektiv und nicht randomisiert, und die Evidenzsicherheit wurde nach GRADE als niedrig bis sehr niedrig bewertet.
Der Augentrauma-Score (Ocular Trauma Score, OTS) ist ein Prognoseinstrument, das die Wahrscheinlichkeit des Visusergebnisses basierend auf dem initialen Visus, dem Vorliegen einer Bulbusruptur, Endophthalmitis, perforierender Verletzung, Netzhautablösung und RAPD schätzt. Bei perforierenden Augenverletzungen kann die Kombination aus Visus, RAPD und Verletzungszone zur Stratifizierung der Prognosewahrscheinlichkeit verwendet werden.
Kheir et al. (2021) berichteten über Augenverletzungen bei 39 Patienten (48 Augen) nach der Explosion im Hafen von Beirut 2). Offene Verletzungen traten bei 20,8 %, Hyphäma bei 18,8 % und oberflächliche Verletzungen (Bindehaut- und Hornhautrisse) bei 54,2 % auf. Aufgrund der Eigenschaft von Explosivstoffen, dass mehrere kleine Fragmente gleichzeitig eindringen, treten häufig multiple perforierende Verletzungen und multiple IOFB auf. Für die ophthalmologische Versorgung bei zivilen und militärischen Explosionsunfällen wird die Bedeutung der CT-Untersuchung aller Patienten auf IOFB betont.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.