Lesión ocular penetrante
Definición: Solo herida de entrada (sin herida de salida)
El prolapso anterior del contenido intraocular ocurre solo en el sitio de entrada. Relativamente menos grave que la lesión perforante.

La lesión ocular penetrante es una lesión abierta del globo ocular causada por un objeto afilado, con solo una herida de entrada y sin herida de salida. Según la Terminología de Trauma Ocular de Birmingham, se define como “si solo hay una herida de entrada y ninguna de salida, es penetrante”. Incluso si hay múltiples laceraciones, si son el resultado de múltiples mecanismos de entrada, se clasifican como penetrantes.
Los casos con cuerpo extraño intraocular (CEIO) se clasifican por separado. Las lesiones con heridas de entrada y salida se distinguen como lesiones oculares perforantes.
Lesión ocular penetrante
Definición: Solo herida de entrada (sin herida de salida)
El prolapso anterior del contenido intraocular ocurre solo en el sitio de entrada. Relativamente menos grave que la lesión perforante.
Lesión ocular perforante
Definición: Herida de entrada + herida de salida
Debido a que el globo ocular está completamente perforado, el contenido intraocular prolapsa tanto por delante como por detrás, siendo más grave.
Cuerpo extraño intraocular (CEIO)
Definición: Retención de cuerpo extraño dentro del globo ocular
Ocurre hasta en el 40% de las heridas penetrantes. La tomografía computarizada es esencial para su detección.
La ubicación de la lesión afecta el pronóstico y se clasifica en las siguientes tres zonas1).
| Zona | Extensión | Características |
|---|---|---|
| Zona I | Córnea hasta limbo esclerocorneal | Limitado al segmento anterior. Pronóstico relativamente bueno |
| Zona II | Hasta 5 mm posterior al limbo | Anterior a la ora serrata. Frecuente daño al cristalino e iris |
| Zona III | Más de 5 mm posterior al limbo | Segmento posterior incluyendo retina. A menudo mal pronóstico |
| Ítem | Penetrante | Perforante |
|---|---|---|
| Herida de entrada | Sí | Sí |
| Herida de salida | No | Sí |
| Prolapso de contenido ocular | Solo en la entrada (anterior) | Tanto anterior como posterior |
| Gravedad | Relativamente leve | Relativamente grave |
| IOFB presente | Hasta 40% | Raro (cae después de la perforación) |
La incidencia de lesiones oculares abiertas se estima en aproximadamente 3.5 a 4.5 por cada 100,000 personas 1). La mayoría de los pacientes son hombres, con un riesgo relativo aproximadamente 5.5 veces mayor que en mujeres. La edad promedio en el momento de la lesión es de alrededor de 30 años. Una revisión sistemática de 8,497 ojos con lesiones oculares abiertas encontró que el tipo de lesión más común fue la penetrante con cuerpo extraño intraocular (IOFB) 1). En niños, la incidencia reportada es de 11.8 por 100,000 por año, y más del 35% de los casos de lesiones ocurren en niños.
La lesión penetrante (penetrating) se refiere a una herida con entrada pero sin salida. La lesión perforante (perforating) tiene tanto entrada como salida, atravesando completamente el globo ocular. Las lesiones penetrantes son relativamente menos graves, pero la tasa de cuerpo extraño intraocular (IOFB) es de hasta un 40%, por lo que se requiere atención cuidadosa.
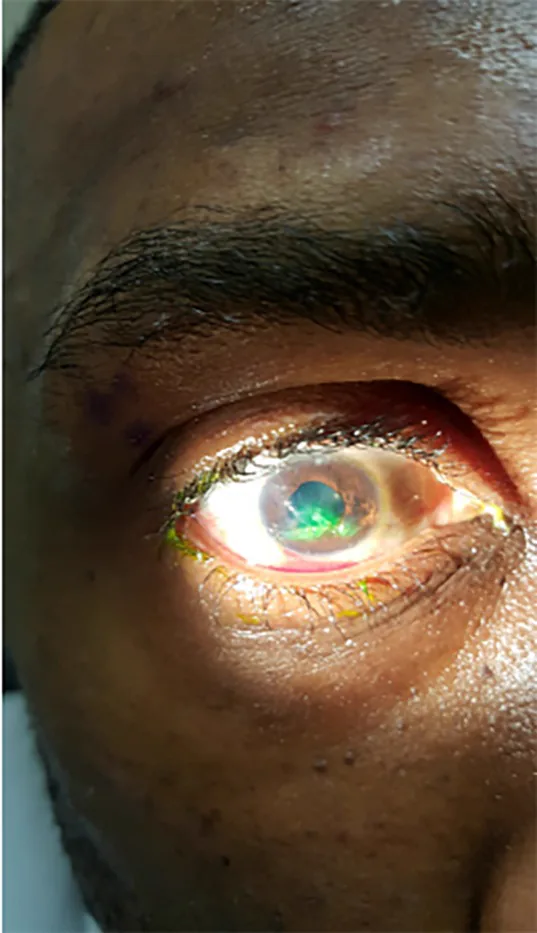
En el traumatismo ocular penetrante, solo hay una herida de entrada, por lo que no hay prolapso del contenido intraocular hacia el segmento posterior, y los hallazgos se centran en el segmento anterior.
La prueba de Seidel con tinción de fluoresceína es útil para evaluar heridas de espesor total. Bajo luz azul cobalto, la fuga de humor acuoso arrastra el colorante (Seidel positivo), confirmando una herida de espesor total.
El hogar y el lugar de trabajo son los lugares de lesión más frecuentes. Las principales causas se enumeran a continuación.
Los cuerpos extraños intraoculares (CEIO) ocurren hasta en el 40% de las heridas penetrantes. Los fragmentos metálicos son los más comunes, pero también los fragmentos de madera y vidrio son causas.
La incidencia de endoftalmitis en traumatismos oculares abiertos es del 2–7%. Las infecciones por plantas o tierra particularmente conducen a ceguera con frecuencia. A diferencia de la endoftalmitis postoperatoria después de cirugía de cataratas, existe endoftalmitis causada por bacterias altamente virulentas como las del género Bacillus. En cuerpos extraños orbitarios, también se debe considerar la infección por anaerobios (tétanos).
El diagnóstico de traumatismo ocular abierto se realiza mediante una combinación de anamnesis detallada, exploración cuidadosa y estudios de imagen. En el traumatismo ocular penetrante, es importante sospechar la presencia de cuerpo extraño retenido en todos los casos con herida de entrada y realizar activamente una tomografía computarizada (TC).
Obtenga información detallada sobre la hora, el mecanismo y el objeto causante de la lesión. También verifique el uso de gafas protectoras o graduadas, el estado de inmunización antitetánica y la hora de la última comida (debido a la posible anestesia general). En pacientes con nivel de conciencia disminuido, es importante recopilar información de familiares o allegados. Si se prevé una cirugía de urgencia bajo anestesia general, asegure una vía venosa periférica e indique ayuno.
| Método de imagen | Indicaciones principales | Notas |
|---|---|---|
| TC orbitario | Detección de cuerpo extraño intraocular, deformidad del globo, fractura orbitaria | Se recomiendan cortes finos de 1 mm. Indicado en todos los casos. |
| Ecografía modo B | Evaluación del segmento posterior cuando la visión es deficiente | Evitar presión si se sospecha globo abierto |
| Radiografía | Detección simple de cuerpos extraños metálicos | Detectable si longitud ≥2 mm y grosor ≥0.4 mm |
| RMN | Cuerpos extraños no metálicos (ej. madera) | Contraindicado si se sospecha metal magnético |
Toda lesión ocular penetrante con herida de entrada debe hacer sospechar la presencia de un cuerpo extraño. La tasa de detección de cuerpos extraños intraoculares (CEIO) por TC se reporta hasta en un 95%, y permite evaluar simultáneamente lesiones intraoculares, fracturas orbitarias e intracraneales.
Si hay una herida de entrada, siempre se debe sospechar la retención de un cuerpo extraño. Pueden existir cuerpos extraños intraoculares incluso si los hallazgos del segmento anterior parecen normales. La evaluación por TC de la presencia y ubicación del cuerpo extraño, deformación del globo y fractura orbitaria es esencial; pasarla por alto puede llevar a retraso quirúrgico o ceguera.
El tratamiento del traumatismo ocular penetrante prioriza el cierre de la herida (reparación primaria) para prevenir infección y extrusión del contenido ocular.
Se recomienda la reparación primaria dentro de las 24 horas posteriores a la lesión. Una revisión sistemática (8497 ojos, 15 estudios) mostró que la reparación dentro de las 24 horas redujo significativamente el riesgo de endoftalmitis en comparación con la reparación tardía (OR 0.39, IC 95% 0.19-0.79, P=0.01)1). Sin embargo, no se observó una diferencia significativa en la agudeza visual final según el momento de la reparación (OR 0.89, IC 95% 0.61-1.29, P=0.52)1). La anestesia generalmente es general.
Use nailon 10-0. Busque un cierre hermético, pero evite apretar demasiado para prevenir astigmatismo corneal o irregular; tome puntos largos. Apriete todos los puntos de manera uniforme para evitar la fuga de humor acuoso.
Use nailon 7-0 (también se puede usar nailon 6-0 a 8-0). Primero, asegure los cuatro músculos rectos para localizar la herida. Si la herida es profunda y el músculo recto obstruye, desinserte temporalmente el tendón. Una vez encontrada una parte de la herida de ruptura, suture secuencialmente desde la parte más fácil para asegurar el cierre. Para heridas limbares, suture primero con nailon 9-0, luego cierre la herida corneal con nailon 10-0 y la herida escleral con nailon 9-0 con puntos separados.
El manejo de la incarceración del iris depende de la extensión del daño y la contaminación.
Inicie antibióticos sistémicos de amplio espectro que cubran bacterias grampositivas y gramnegativas antes de la cirugía. La combinación de vancomicina y una cefalosporina de tercera generación (p. ej., ceftazidima) se asocia con una reducción de la tasa de endoftalmitis. Si se sospecha endoftalmitis, se recomienda intervención quirúrgica temprana. Inyecte vancomicina 1 mg/0.1 mL y ceftazidima 2.25 mg/0.1 mL en la cámara anterior y el vítreo. Si la opacidad vítrea es extensa, realice una vitrectomía de emergencia.
Una vez confirmada la presencia de un cuerpo extraño intraocular, debe extraerse lo antes posible. La extracción se realiza principalmente mediante vitrectomía pars plana con micro fórceps o fórceps de diamante. Para las estrategias de tratamiento detalladas, consulte la sección sobre cuerpos extraños intraoculares (IOFB).
Dependiendo del grado de daño tisular intraocular, se puede realizar lensectomía y vitrectomía como cirugía secundaria. En casos de lesión penetrante limitada al segmento anterior, a menudo no es necesario. Sin embargo, en las siguientes situaciones, considere realizar estos procedimientos como cirugía de una sola etapa inmediatamente después de la reparación primaria.
Se recomienda encarecidamente la reparación primaria dentro de las 24 horas posteriores a la lesión. Una revisión sistemática ha demostrado que la reparación dentro de las 24 horas reduce significativamente el riesgo de endoftalmitis (OR 0.39, IC 95% 0.19-0.79) 1). Sin embargo, no se ha encontrado una diferencia significativa en la agudeza visual final cuando la reparación se realiza dentro de las 24 horas.
Si el prolapso es dentro de 6 a 8 horas y no hay contaminación severa, intente la reposición del iris. Si el tejido está necrótico o muy contaminado, elija iridectomía. En cualquier caso, el procedimiento debe realizarse en el quirófano; la manipulación junto a la cama está contraindicada.
El traumatismo ocular penetrante ocurre cuando un objeto afilado atraviesa la pared ocular a alta velocidad. Tiende a ocurrir en las partes más delgadas de la esclerótica, como el limbo y detrás de las inserciones de los músculos rectos. A diferencia de las perforaciones, no hay herida de salida, por lo que la forma del ojo se conserva en cierta medida sin extrusión posterior del contenido intraocular. El prolapso anterior (incarceración del iris) es la característica principal.
La incarceración del iris en la laceración produce una pupila en forma de pera. El iris incarcerado cierra la cámara anterior al segmento anterior, pero si no se trata durante mucho tiempo, aumenta el riesgo de necrosis del tejido del iris e infección.
Hay dos mecanismos de desprendimiento de retina en el traumatismo ocular penetrante.
Después del tratamiento inicial del traumatismo, pueden ocurrir los siguientes cambios secundarios.
McMaster et al. (2025) realizaron una revisión sistemática y metanálisis sobre el momento de la reparación primaria después de una lesión ocular abierta y su asociación con los resultados visuales y la incidencia de endoftalmitis 1). El estudio incluyó 8497 ojos (15 estudios), y el tipo de lesión más común fue la penetrante combinada con IOFB. La reparación dentro de las 24 horas redujo el riesgo de endoftalmitis en comparación con la reparación tardía (OR 0.39, IC 95% 0.19-0.79, P=0.01). Sin embargo, no se observó una diferencia significativa en la agudeza visual final según el momento de la reparación (OR 0.89, IC 95% 0.61-1.29, P=0.52). Los autores recomiendan firmemente la reparación dentro de las 24 horas, pero todos los estudios incluidos fueron retrospectivos y no aleatorizados, y la certeza de la evidencia se calificó como baja a muy baja según la evaluación GRADE.
La puntuación de traumatismo ocular (Ocular Trauma Score, OTS) es una herramienta pronóstica que estima la probabilidad de resultados visuales basándose en la agudeza visual inicial, presencia de ruptura del globo ocular, endoftalmitis, lesión penetrante, desprendimiento de retina y RAPD. En el traumatismo ocular penetrante, las probabilidades pronósticas se pueden estratificar combinando la agudeza visual, el RAPD y la zona de la lesión.
Kheir et al. (2021) informaron sobre 48 ojos de 39 pacientes con traumatismo ocular después de la explosión del puerto de Beirut 2). Se encontraron lesiones oculares abiertas en el 20.8%, hipema en el 18.8% y lesiones superficiales (laceraciones conjuntivales, laceraciones corneales) en el 54.2%. Debido a la naturaleza de los dispositivos explosivos que causan la penetración simultánea de múltiples fragmentos diminutos, las lesiones penetrantes son comunes y a menudo se complican con múltiples IOFB. Se enfatiza la importancia de la tomografía computarizada en todos los casos para buscar IOFB en el manejo oftalmológico de incidentes de explosión civiles y militares.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.