Plaie pénétrante oculaire
Définition : plaie d’entrée uniquement (pas de plaie de sortie)
Seul le contenu oculaire antérieur fait saillie par la plaie d’entrée. Relativement moins grave que la plaie perforante.

Une plaie pénétrante oculaire (penetrating eye injury) est une lésion ouverte du globe avec uniquement une plaie d’entrée causée par un objet tranchant, sans plaie de sortie. Selon la terminologie de Birmingham des traumatismes oculaires, elle est définie comme « pénétrante s’il y a une plaie d’entrée mais pas de sortie », et même si plusieurs lacérations sont présentes, elles sont classées comme pénétrantes si elles résultent de multiples mécanismes d’entrée.
Les cas avec corps étranger intraoculaire (CEIO) constituent une catégorie distincte. Les lésions avec plaie d’entrée et de sortie sont classées comme perforantes.
Plaie pénétrante oculaire
Définition : plaie d’entrée uniquement (pas de plaie de sortie)
Seul le contenu oculaire antérieur fait saillie par la plaie d’entrée. Relativement moins grave que la plaie perforante.
Plaie perforante oculaire
Définition : plaie d’entrée + plaie de sortie
Le globe est complètement traversé, entraînant une saillie du contenu oculaire par les deux ouvertures, ce qui est plus grave.
Corps étranger intraoculaire (CEIO)
Définition : présence d’un corps étranger à l’intérieur du globe oculaire
Cela complique jusqu’à 40 % des traumatismes pénétrants. Une recherche par tomodensitométrie (TDM) est indispensable.
Le site de la lésion influence le pronostic et est classé dans les trois zones suivantes1).
| Zone | Étendue | Caractéristiques |
|---|---|---|
| Zone I | Cornée jusqu’au limbe | Limitée au segment antérieur. Pronostic relativement bon |
| Zone II | Jusqu’à 5 mm en arrière du limbe | En avant de l’ora serrata. Lésions fréquentes du cristallin et de l’iris |
| Zone III | Plus de 5 mm en arrière du limbe | Segment postérieur incluant la rétine. Pronostic souvent défavorable |
| Caractéristique | Pénétrante | Perforante |
|---|---|---|
| Plaie d’entrée | Oui | Oui |
| Plaie de sortie | Non | Oui |
| Prolapsus du contenu oculaire | Uniquement à l’entrée (antérieur) | À la fois antérieur et postérieur |
| Gravité | Relativement légère | Relativement sévère |
| Avec IOFB | Jusqu’à 40% | Faible (chute après perforation) |
L’incidence des traumatismes oculaires ouverts est estimée à environ 3,5 à 4,5 pour 100 000 personnes par an1). La majorité des patients sont des hommes, avec un risque relatif environ 5,5 fois plus élevé que chez les femmes. L’âge moyen au moment de la blessure est d’environ 30 ans. Une revue systématique portant sur 8497 yeux avec traumatisme oculaire ouvert a montré que le type de lésion le plus fréquent était la plaie pénétrante avec IOFB1). Chez les enfants, l’incidence est rapportée à 11,8 pour 100 000 par an, et plus de 35% des cas de blessure concernent des enfants.
Une plaie pénétrante (penetrating) désigne une blessure avec une entrée mais sans sortie. Une plaie perforante (perforating) a à la fois une entrée et une sortie, traversant complètement le globe oculaire. Les plaies pénétrantes sont relativement moins graves, mais le taux de complication par corps étranger intraoculaire (IOFB) peut atteindre 40%, nécessitant une attention particulière.
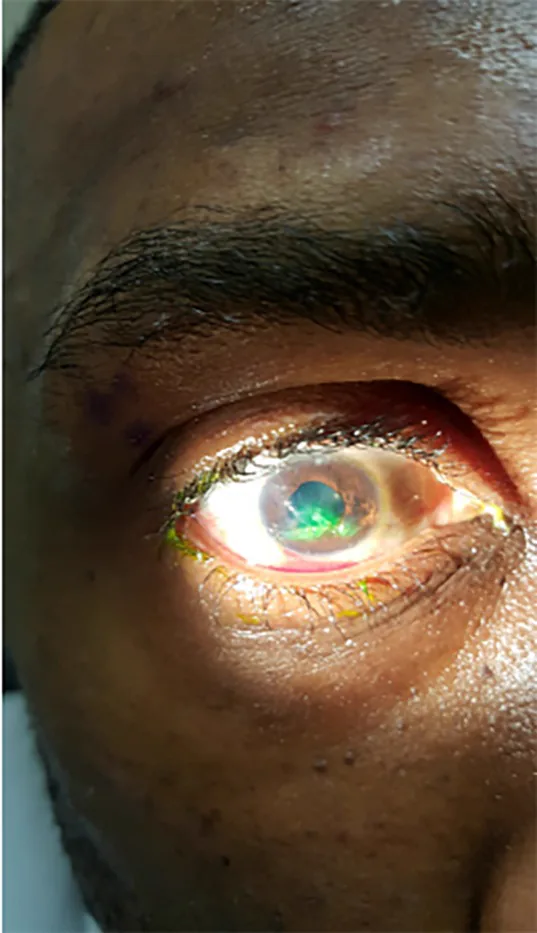
Dans les plaies pénétrantes de l’œil, il n’y a qu’une plaie d’entrée, donc il n’y a pas de prolapsus du contenu oculaire dans le segment postérieur, et les signes du segment antérieur sont prédominants.
Le test de Seidel à la fluorescéine est utile pour évaluer les plaies de pleine épaisseur. Sous lumière bleu cobalt, la fuite d’humeur aqueuse lave le colorant (Seidel positif), confirmant une plaie de pleine épaisseur.
Le domicile et le lieu de travail sont les endroits les plus fréquents de blessure. Les principales causes sont énumérées ci-dessous.
Les corps étrangers intraoculaires (CEIO) complètent jusqu’à 40 % des plaies pénétrantes. Les fragments métalliques sont les plus fréquents, suivis des éclats de bois et de verre.
La fréquence de l’endophtalmie dans les traumatismes oculaires ouverts est de 2 à 7 %. Les infections d’origine végétale ou tellurique entraînent souvent la cécité. Contrairement à l’endophtalmie postopératoire de la cataracte, il existe des endophtalmies à germes très virulents comme Bacillus spp. En cas de corps étranger orbitaire, il faut également envisager une infection à germes anaérobies (tétanos).
Le diagnostic des traumatismes oculaires ouverts repose sur une combinaison d’anamnèse détaillée, d’examen clinique minutieux et d’imagerie. En cas de plaie pénétrante, il est important de suspecter un corps étranger intraoculaire pour tous les cas présentant une plaie d’entrée et de réaliser activement un scanner.
Recueillez en détail l’heure du traumatisme, le mécanisme et l’objet causal. Vérifiez également le port de lunettes de protection ou de lunettes correctrices, le statut immunitaire contre le tétanos et l’heure du dernier repas (en raison d’une éventuelle anesthésie générale). Chez les patients avec un niveau de conscience réduit, il est important de recueillir des informations auprès de la famille ou des personnes concernées. Si une chirurgie d’urgence sous anesthésie générale est envisagée, assurez une voie veineuse périphérique et prescrivez le jeûne.
| Méthode d’examen | Principales indications | Points d’attention |
|---|---|---|
| Scanner orbitaire | Détection de corps étranger intraoculaire, déformation du globe, fracture orbitaire | Coupes fines de 1 mm recommandées. Indiqué pour tous les cas. |
| Échographie en mode B | Évaluation du segment postérieur en cas de mauvaise visibilité | En cas de suspicion d’ouverture du globe, éviter la compression |
| Radiographie | Détection simple de corps étrangers métalliques | Détectable si longueur ≥ 2 mm et épaisseur ≥ 0,4 mm |
| IRM | Corps étrangers non métalliques (fragments de bois, etc.) | Contre-indiqué en cas de suspicion de corps étranger magnétique |
Toute plaie pénétrante de l’œil avec une plaie d’entrée doit faire suspecter la présence d’un corps étranger. Le taux de détection des corps étrangers intraoculaires (CEIO) par TDM est rapporté jusqu’à 95 %, permettant d’évaluer simultanément les lésions intraoculaires, les fractures orbitaires et les lésions intracrâniennes.
En présence d’une plaie d’entrée, il faut toujours suspecter un corps étranger résiduel. Même si l’examen du segment antérieur semble normal, un corps étranger intraoculaire peut être présent. L’évaluation par TDM de la présence et de la position du corps étranger, de la déformation du globe et des fractures orbitaires est indispensable ; un oubli peut entraîner un retard chirurgical ou la cécité.
Le traitement des plaies pénétrantes de l’œil consiste en priorité en une fermeture de la plaie (réparation primaire) pour prévenir l’infection et la hernie du contenu oculaire.
Une réparation primaire dans les 24 heures suivant la blessure est recommandée. Une revue systématique (8497 yeux, 15 études) a montré que la réparation dans les 24 heures réduisait significativement le risque d’endophtalmie par rapport à une réparation retardée (OR 0,39, IC 95 % 0,19-0,79, P=0,01)1). En revanche, aucune différence significative n’a été observée pour l’acuité visuelle finale selon le moment de la réparation (OR 0,89, IC 95 % 0,61-1,29, P=0,52)1). L’anesthésie générale est généralement choisie.
Utiliser du nylon 10-0. Viser une suture étanche, mais ne pas trop serrer les fils pour éviter l’astigmatisme cornéen ou irrégulier ; prendre des points plus longs. Serrer tous les fils de manière égale pour éviter les fuites d’humeur aqueuse.
Utiliser du nylon 7-0 (le nylon 6-0 à 8-0 est également possible). D’abord, sécuriser les quatre muscles droits pour rechercher la plaie. Si la plaie est profonde et que le muscle droit gêne, le désinsérer temporairement. Une fois une partie de la plaie de rupture trouvée, suturer dans l’ordre le plus facile pour assurer la fermeture. Les plaies du limbe sont d’abord suturées avec du nylon 9-0, puis la plaie cornéenne avec du nylon 10-0 et la plaie sclérale avec du nylon 9-0 en sutures séparées.
La conduite à tenir en cas d’incarcération de l’iris dépend de l’étendue des lésions et de la contamination.
Commencer une antibiothérapie systémique à large spectre couvrant les bactéries Gram positif et Gram négatif avant l’opération. L’association de vancomycine et d’une céphalosporine de troisième génération (comme la ceftazidime) est associée à une réduction de l’incidence de l’endophtalmie. En cas de suspicion d’endophtalmie, un traitement chirurgical précoce est recommandé. Injecter 1 mg/0,1 mL de vancomycine et 2,25 mg/0,1 mL de ceftazidime dans la chambre antérieure et le vitré. Si l’opacité s’étend dans le vitré, pratiquer une vitrectomie en urgence.
Une fois la présence d’un corps étranger intraoculaire confirmée, il doit être retiré aussi rapidement que possible. L’ablation est principalement réalisée par vitrectomie pars plana à l’aide de micro-pinces ou de pinces diamantées. Pour les détails du traitement des corps étrangers intraoculaires, veuillez vous référer à la section sur les corps étrangers intraoculaires (IOFB).
Selon le degré de lésion des tissus intraoculaires, une lensectomie et une vitrectomie peuvent être réalisées comme chirurgie secondaire. En cas de plaie pénétrante limitée au segment antérieur, cela n’est souvent pas nécessaire. Cependant, dans les cas suivants, une réalisation en un temps immédiatement après la réparation primaire peut être envisagée.
Une réparation primaire dans les 24 heures suivant la blessure est fortement recommandée. Une revue systématique a montré qu’une réparation dans les 24 heures réduit significativement le risque d’endophtalmie (OR 0,39, IC à 95 % 0,19-0,79) 1). Cependant, aucun lien significatif n’a été établi entre le moment de la réparation dans les 24 heures et l’acuité visuelle finale.
Si le prolapsus date de moins de 6 à 8 heures et qu’il n’y a pas de contamination importante, on tente une reposition de l’iris. En cas de nécrose tissulaire ou de contamination sévère, on opte pour une iridectomie. Dans les deux cas, la procédure doit être réalisée en salle d’opération ; toute manipulation au chevet du patient est contre-indiquée.
Les plaies pénétrantes de l’œil surviennent lorsqu’un objet tranchant traverse la paroi oculaire à grande vitesse. Elles se produisent plus facilement aux endroits où la sclère est la plus fine, comme le limbe cornéen ou en arrière des insertions des muscles droits. Contrairement aux perforations, il n’y a pas de plaie de sortie, donc le contenu oculaire ne fait pas saillie vers l’arrière et la forme de l’œil est en partie préservée. La saillie antérieure (incarcération de l’iris) est prédominante.
L’incarcération de l’iris dans la plaie lacérée provoque une pupille en forme de poire. L’iris incarcéré ferme la chambre antérieure, mais si elle est laissée longtemps, le risque de nécrose du tissu irien et d’infection augmente.
Il existe deux mécanismes de décollement de la rétine dans les plaies pénétrantes de l’œil.
Après le traitement initial du traumatisme, les modifications secondaires suivantes peuvent survenir.
McMaster et al. (2025) ont réalisé une revue systématique et une méta-analyse sur le moment de la réparation primaire après un traumatisme oculaire ouvert et son association avec les résultats visuels et l’incidence de l’endophtalmie 1). L’étude a porté sur 8497 yeux (15 études), le type de lésion le plus fréquent étant la perforation avec corps étranger intraoculaire (CEIO). La réparation dans les 24 heures a réduit le risque d’endophtalmie avec un OR de 0,39 (IC à 95 % 0,19-0,79, P=0,01) par rapport à une réparation retardée. En revanche, aucune différence significative n’a été observée pour l’acuité visuelle finale selon le moment de la réparation (OR 0,89, IC à 95 % 0,61-1,29, P=0,52). Les auteurs recommandent fortement une réparation dans les 24 heures, mais toutes les études incluses étaient rétrospectives et non randomisées, et la certitude des preuves selon l’évaluation GRADE était faible à très faible.
Le score de traumatisme oculaire (Ocular Trauma Score, OTS) est un outil de prédiction du pronostic qui estime la probabilité de résultat visuel en fonction de l’acuité visuelle initiale, de la présence de rupture du globe, d’endophtalmie, de plaie perforante, de décollement de rétine et de déficit pupillaire afférent relatif (RAPD). Dans les traumatismes oculaires perforants, la combinaison de l’acuité visuelle, du RAPD et de la zone de lésion permet de stratifier la probabilité de pronostic.
Kheir et al. (2021) ont rapporté 48 yeux de 39 patients présentant des traumatismes oculaires après l’explosion du port de Beyrouth 2). Des plaies ouvertes ont été observées dans 20,8 % des cas, une hyphéma dans 18,8 % et des lésions superficielles (lacérations conjonctivales et cornéennes) dans 54,2 %. En raison de la nature des explosions, de multiples petits fragments pénètrent simultanément, entraînant de nombreuses plaies perforantes et des CEIO multiples. L’importance de la recherche systématique de CEIO par tomodensitométrie (CT) chez tous les patients est soulignée pour la prise en charge ophtalmologique des accidents explosifs civils et militaires.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.