穿通性眼外伤
定义:仅有入口伤口(无出口伤口)
仅在入口处发生眼内容物向前脱出。相对比穿孔性轻。

穿通性眼外伤是由尖锐物体引起的开放性眼球损伤,仅有入口伤口而无出口伤口。根据伯明翰眼外伤术语规定,定义为“如果只有入口伤口而没有出口伤口,则为穿通伤”。即使有多处裂伤,如果是由多次刺入机制造成的,也归类为穿通伤。
伴有眼内异物(IOFB)的情况另行分类。同时有入口和出口伤口的损伤则区分为穿孔性眼外伤。
穿通性眼外伤
定义:仅有入口伤口(无出口伤口)
仅在入口处发生眼内容物向前脱出。相对比穿孔性轻。
穿孔性眼外伤
定义:入口伤口+出口伤口
由于眼球完全贯通,眼内容物从前后脱出,更为严重。
眼内异物(IOFB)
定义:眼球内异物残留
穿通伤中高达40%合并此情况。必须进行CT检查以寻找异物。
损伤部位影响预后,分为以下三个区域1)。
| 分区 | 范围 | 特征 |
|---|---|---|
| I区 | 角膜至角膜缘 | 局限于眼前段。预后相对较好 |
| II区 | 角膜缘后方5mm以内 | 锯齿缘前方。晶状体和虹膜损伤常见 |
| III区 | 角膜缘后方5mm以上 | 包括视网膜的眼后段。常预后不良 |
| 项目 | 穿透性 | 穿孔性 |
|---|---|---|
| 入口伤口 | 有 | 有 |
| 出口伤口 | 无 | 有 |
| 眼内容物脱出 | 仅入口处(前方) | 前后均有 |
| 严重程度 | 相对较轻 | 相对严重 |
| 合并IOFB | 高达40% | 少见(贯通后脱落) |
眼球开放性损伤的发生率估计约为每10万人3.5至4.5例1)。大多数患者为男性,相对风险约为女性的5.5倍。受伤时的平均年龄约为30岁。一项针对8497只眼开放性损伤的系统评价显示,最常见的损伤类型是穿通伤合并眼内异物(IOFB)1)。儿童中报告的年发病率为每10万人11.8例,超过35%的受伤病例为儿童。
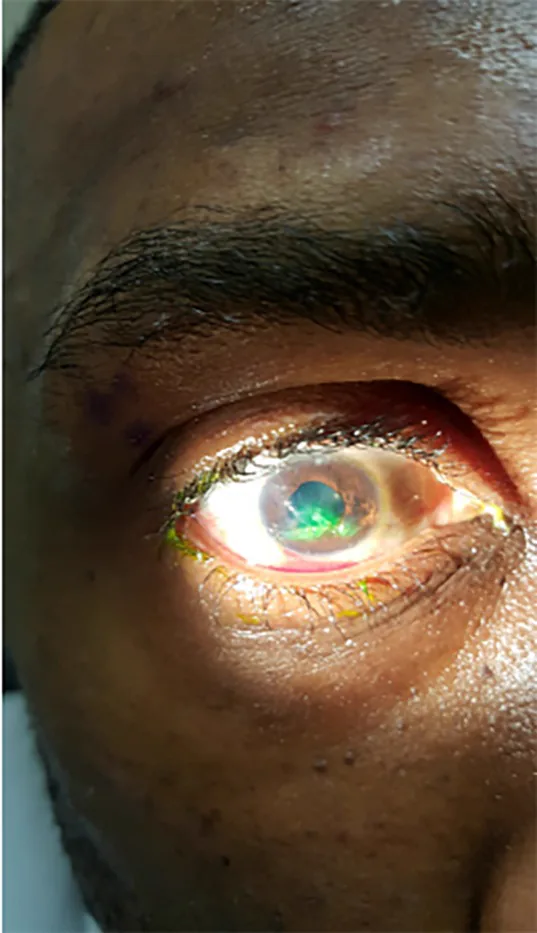
在穿通性眼外伤中,仅有刺入创口,因此眼内容物不会脱出到后段,临床表现主要集中在前段。
荧光素染色Seidel试验对评估全层创口有用。在钴蓝光下,房水漏出冲走染料(Seidel阳性)可确认全层创口。
家庭和工作场所是最常见的受伤地点。主要原因列举如下。
眼内异物(IOFB)见于高达40%的穿通伤。金属碎片最常见,木片和玻璃碎片也是原因。
开放性眼球外伤中眼内炎的发生率为2-7%。尤其是来自植物或土壤的感染常导致失明。与白内障术后眼内炎不同,存在由芽孢杆菌属等强毒菌引起的眼内炎。眼眶内异物还需考虑厌氧菌(破伤风杆菌)感染。
眼球开放性损伤的诊断通过详细问诊、仔细检查和影像学检查相结合进行。对于穿透性眼外伤,所有有入口伤口的病例都应怀疑异物残留,并积极进行CT检查。
详细询问受伤时间、机制和致伤物体。同时确认是否佩戴防护眼镜或处方眼镜、破伤风免疫状态以及最后一餐时间(因可能需要全身麻醉)。对于意识水平下降的患者,从家属或相关人员收集信息很重要。如果预计需要全身麻醉下的紧急手术,应建立外周静脉通路并指示禁食。
| 检查方法 | 主要适应症 | 注意事项 |
|---|---|---|
| 眼眶CT | 检测眼内异物、眼球变形、眼眶骨折 | 推荐1mm薄层扫描。适用于所有病例。 |
| B型超声 | 透光不良时的后段评估 | 怀疑眼球开放时注意避免压迫 |
| X线 | 金属异物的简易检测 | 长度≥2mm、厚度≥0.4mm时可检出 |
| MRI | 非金属异物(如木片) | 怀疑磁性金属时禁忌 |
所有有刺入创的穿通性眼外伤都应怀疑异物存在。CT对眼内异物(IOFB)的检出率高达95%,并可同时评估眼内、眼眶骨折及颅内病变。
有刺入创时应始终怀疑异物残留。即使前节表现正常,也可能存在眼内异物。CT检查异物有无、位置、眼球变形及眼眶骨折不可或缺,漏诊可能导致手术时机延误或失明。
穿通性眼外伤的治疗以创口闭合(一期修复)为首要,以防止感染和眼内容物脱出。
建议在受伤后24小时内进行一期修复。一项系统评价(8497只眼,15项研究)显示,与延迟修复相比,24小时内修复可显著降低眼内炎风险(OR 0.39,95%CI 0.19-0.79,P=0.01)1)。然而,最终视力在修复时机上无显著差异(OR 0.89,95%CI 0.61-1.29,P=0.52)1)。麻醉通常选择全身麻醉。
使用10-0尼龙线。目标是水密缝合,但不要过紧,以免引起角膜散光或不规则散光;缝线跨度应较长。所有缝线张力应均匀,防止房水渗漏。
使用7-0尼龙线(也可选择6-0至8-0尼龙线)。首先固定四条直肌以寻找伤口。如果伤口较深且直肌妨碍,可暂时离断肌腱。找到破裂伤口的一部分后,从容易缝合的部位开始依次缝合,确保闭合。对于角巩膜缘伤口,先用9-0尼龙线缝合,然后用10-0尼龙线缝合角膜伤口,用9-0尼龙线间断缝合巩膜伤口。
虹膜嵌顿的处理取决于损伤程度和污染情况。
术前开始全身使用覆盖革兰阳性菌和革兰阴性菌的广谱抗生素。万古霉素联合第三代头孢菌素(如头孢他啶)与眼内炎发生率降低相关。如果怀疑眼内炎,建议早期进行侵入性治疗。向前房和玻璃体内注射万古霉素1mg/0.1mL和头孢他啶2.25mg/0.1mL。如果玻璃体内混浊广泛,紧急行玻璃体切除术。
一旦确认眼内异物存在,应尽快取出。主要通过经睫状体扁平部玻璃体切除术,使用显微镊或钻石镊取出。详细治疗方针请参照眼内异物(IOFB)章节。
根据眼内组织损伤程度,可进行晶状体切除和玻璃体切除作为二次手术。对于局限于前段的穿通伤,通常不需要。但在以下情况下,可考虑在一期修复后连续进行一期手术。
强烈推荐在受伤后24小时内进行一期修复。系统评价显示,24小时内修复可显著降低眼内炎风险(OR 0.39,95%CI 0.19-0.79)1)。但24小时内修复的时间点与最终视力之间未发现显著差异。
脱出后6~8小时内且无严重污染时,尝试虹膜复位。若组织坏死或严重污染,则选择虹膜切除。无论哪种情况,都必须在手术室进行处置,禁止在床边操作。
穿透性眼外伤是由尖锐物体高速穿透眼球壁所致。好发于巩膜最薄处,如角膜缘和直肌附着点后方。与穿孔伤不同,没有出口创,因此眼球形态得以保持,眼内容物不会向后脱出。主要表现为前脱出(虹膜嵌顿)。
虹膜嵌顿于裂伤处导致梨形瞳孔。嵌顿的虹膜封闭前房与前段,但若长时间不处理,虹膜组织坏死和感染风险增加。
穿透性眼外伤中视网膜脱离有两种机制。
外伤初期治疗后可能出现以下继发性改变。
McMaster等人(2025)进行了一项关于开放性眼球损伤后一期修复时机与视力结局及眼内炎发生率的系统综述和荟萃分析1)。研究对象包括8497只眼(15项研究),最常见的损伤类型是穿通伤合并眼内异物。24小时内修复与延迟修复相比,可将眼内炎风险降低至OR 0.39(95%CI 0.19-0.79,P=0.01)。然而,最终视力方面未观察到修复时机的显著差异(OR 0.89,95%CI 0.61-1.29,P=0.52)。作者强烈推荐24小时内修复,但所有纳入研究均为回顾性非随机试验,证据确定性经GRADE评估为低至极低。
眼外伤评分(OTS)是一种预后预测工具,根据初始视力、有无眼球破裂、眼内炎、穿通伤、视网膜脱离和相对传入性瞳孔缺损来估计视力结局的概率。在穿通性眼外伤中,可通过视力、RAPD和损伤区域的组合对预后概率进行分层。
Kheir等人(2021)报告了贝鲁特港口爆炸后的39例患者48只眼的眼外伤情况2)。开放性损伤占20.8%,前房积血占18.8%,表面损伤(结膜裂伤、角膜裂伤)占54.2%。由于爆炸物产生的多个微小碎片同时刺入的特性,穿通伤常见且常合并多发眼内异物。在民用和军事爆炸事故的眼科处理中,强调了对所有病例进行CT检查以寻找眼内异物的重要性。
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.