การบาดเจ็บทะลุลูกตา
คำจำกัดความ: แผลเข้าเท่านั้น (ไม่มีแผลออก)
เกิดการยื่นของเนื้อลูกตาออกมาทางด้านหน้าเฉพาะที่แผลเข้า ค่อนข้างรุนแรงน้อยกว่าการบาดเจ็บแบบทะลุผ่าน

การบาดเจ็บทะลุลูกตา (penetrating eye injury) คือการบาดเจ็บลูกตาแบบเปิดที่มีเพียงแผลเข้าจากวัตถุมีคม โดยไม่มีแผลออก ตามศัพท์บัญญัติการบาดเจ็บตาของเบอร์มิงแฮม ให้คำจำกัดความว่า “ถ้ามีเพียงแผลเข้าโดยไม่มีแผลออก เรียกว่าทะลุ (penetrating)” และแม้จะมีแผลฉีกขาดหลายแห่งจากกลไกการเข้าหลายครั้ง ก็ยังจัดเป็นการบาดเจ็บทะลุ
หากมีสิ่งแปลกปลอมในลูกตา (IOFB) จะจัดประเภทแยกต่างหาก การบาดเจ็บที่มีทั้งแผลเข้าและแผลออกจะแยกเป็นการบาดเจ็บแบบทะลุผ่าน (perforating)
การบาดเจ็บทะลุลูกตา
คำจำกัดความ: แผลเข้าเท่านั้น (ไม่มีแผลออก)
เกิดการยื่นของเนื้อลูกตาออกมาทางด้านหน้าเฉพาะที่แผลเข้า ค่อนข้างรุนแรงน้อยกว่าการบาดเจ็บแบบทะลุผ่าน
การบาดเจ็บแบบทะลุผ่านลูกตา
คำจำกัดความ: แผลเข้าและแผลออก
เนื่องจากทะลุผ่านลูกตาทั้งหมด เนื้อลูกตาจะยื่นออกทั้งด้านหน้าและด้านหลัง จึงรุนแรงกว่า
สิ่งแปลกปลอมในลูกตา (IOFB)
คำจำกัดความ: มีสิ่งแปลกปลอมค้างอยู่ในลูกตา
เกิดขึ้นในมากถึง 40% ของการบาดเจ็บทะลุทะลวง การตรวจ CT scan เป็นสิ่งจำเป็น
ตำแหน่งที่บาดเจ็บมีผลต่อการพยากรณ์โรค และแบ่งออกเป็น 3 โซนดังนี้1)
| โซน | ขอบเขต | ลักษณะ |
|---|---|---|
| โซน I | กระจกตาถึงลิมบัสกระจกตา | จำกัดเฉพาะส่วนหน้า การพยากรณ์โรคค่อนข้างดี |
| โซน II | ถึง 5 มม. ด้านหลังลิมบัส | ด้านหน้าของ ora serrata การบาดเจ็บของเลนส์แก้วตาและม่านตาพบบ่อย |
| โซน III | มากกว่า 5 มม. ด้านหลังลิมบัส | เกี่ยวข้องกับส่วนหลังรวมถึงจอประสาทตา มักมีการพยากรณ์โรคไม่ดี |
| รายการ | ทะลุเข้า (penetrating) | ทะลุออก (perforating) |
|---|---|---|
| แผลเข้า | มี | มี |
| แผลออก | ไม่มี | มี |
| การยื่นของเนื้อเยื่อลูกตา | เฉพาะตำแหน่งเข้า (ด้านหน้า) | ทั้งด้านหน้าและด้านหลัง |
| ความรุนแรง | ค่อนข้างน้อย | ค่อนข้างรุนแรง |
| ร่วมกับ IOFB | สูงถึง 40% | น้อย (หลุดออกหลังทะลุ) |
อุบัติการณ์ของการบาดเจ็บลูกตาเปิดประมาณ 3.5–4.5 ต่อ 100,000 คนต่อปี 1) ผู้ป่วยส่วนใหญ่เป็นเพศชาย โดยมีความเสี่ยงสัมพัทธ์สูงกว่าเพศหญิงประมาณ 5.5 เท่า อายุเฉลี่ยเมื่อได้รับบาดเจ็บประมาณ 30 ปี ในการทบทวนวรรณกรรมอย่างเป็นระบบในตา 8,497 ตาที่มีการบาดเจ็บลูกตาเปิด ประเภทที่พบบ่อยที่สุดคือแบบทะลุร่วมกับ IOFB 1) ในเด็ก รายงาน 11.8 ต่อเด็ก 100,000 คนต่อปี และมากกว่า 35% ของการบาดเจ็บเกิดขึ้นในเด็ก
การบาดเจ็บแบบทะลุ (penetrating) หมายถึงมีแผลเข้าเท่านั้น ไม่มีแผลออก ส่วนแบบแทงทะลุ (perforating) มีทั้งแผลเข้าและแผลออก ทะลุลูกตาทั้งหมด การบาดเจ็บแบบทะลุค่อนข้างไม่รุนแรง แต่อัตราการเกิดสิ่งแปลกปลอมในลูกตา (IOFB) สูงถึง 40% จึงต้องระวัง
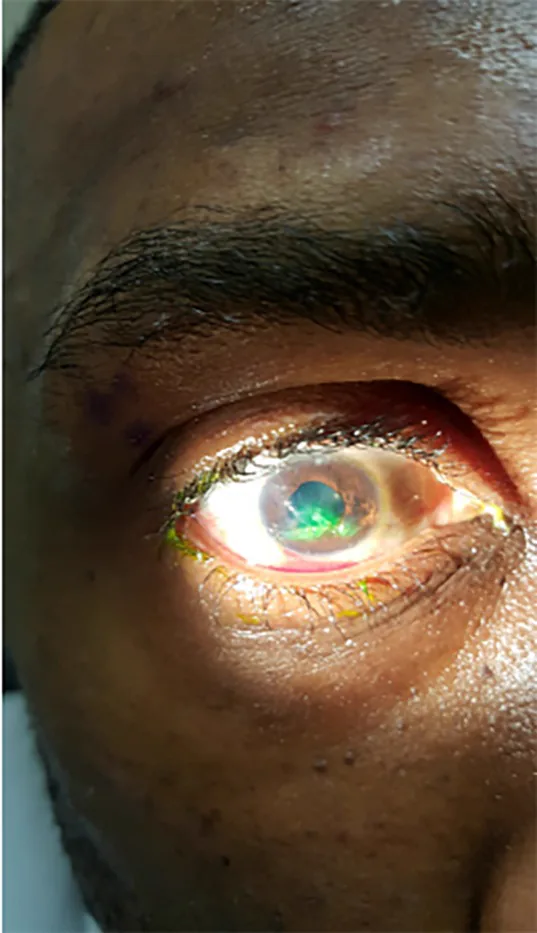
ในบาดแผลทะลุลูกตา เนื่องจากมีเพียงแผลทางเข้า ไม่มีการยื่นของเนื้อเยื่อในลูกตาออกไปทางส่วนหลัง ดังนั้นอาการแสดงที่ส่วนหน้าจึงเป็นหลัก
การทดสอบ Seidel ด้วยการย้อมฟลูออเรสซีนมีประโยชน์ในการประเมินแผลทะลุตลอดความหนา ภายใต้แสงสีฟ้าโคบอลต์ สีย้อมจะถูกชะล้างโดยการรั่วของอารมณ์ขันน้ำ (Seidel positive) ซึ่งยืนยันแผลทะลุตลอดความหนา
บ้านและสถานที่ทำงานเป็นสถานที่ที่เกิดการบาดเจ็บบ่อยที่สุด สาเหตุหลักมีดังต่อไปนี้
สิ่งแปลกปลอมในลูกตา (IOFB) เกิดขึ้นในบาดแผลทะลุถึง 40% เศษโลหะพบบ่อยที่สุด รองลงมาคือไม้และแก้ว
อุบัติการณ์ของเยื่อบุตาอักเสบในบาดแผลเปิดของลูกตาอยู่ที่ 2-7% การติดเชื้อจากพืชหรือดินมักทำให้ตาบอด แตกต่างจากเยื่อบุตาอักเสบหลังผ่าตัดต้อกระจก มีเยื่อบุตาอักเสบจากแบคทีเรียรุนแรง เช่น Bacillus ในสิ่งแปลกปลอมในเบ้าตา ต้องคำนึงถึงการติดเชื้อแบบไม่ใช้ออกซิเจน (เช่น บาดทะยัก)
การวินิจฉัยการบาดเจ็บของลูกตาชนิดเปิดทำได้โดยการซักประวัติอย่างละเอียด การตรวจอย่างระมัดระวัง และการตรวจภาพรังสีร่วมกัน ในกรณีการบาดเจ็บทะลุลูกตา ควรสงสัยสิ่งแปลกปลอมในทุกกรณีที่มีบาดแผลทางเข้า และควรทำการตรวจ CT อย่างจริงจัง
สอบถามรายละเอียดเกี่ยวกับเวลาที่ได้รับบาดเจ็บ กลไก และวัตถุที่ทำให้เกิดบาดเจ็บ ตรวจสอบการใช้แว่นตาป้องกันหรือแว่นสายตา สถานะภูมิคุ้มกันบาดทะยัก และเวลามื้ออาหารสุดท้าย (เนื่องจากอาจต้องวางยาสลบ) ในผู้ป่วยที่มีระดับความรู้สึกตัวลดลง ควรเก็บข้อมูลจากครอบครัวหรือผู้เกี่ยวข้อง หากคาดว่าจะต้องผ่าตัดฉุกเฉินภายใต้การดมยาสลบ ให้เตรียมเส้นเลือดดำส่วนปลายและสั่งให้ผู้ป่วยงดน้ำงดอาหาร
| วิธีการตรวจภาพรังสี | ข้อบ่งชี้หลัก | ข้อควรระวัง |
|---|---|---|
| CT เบ้าตา | ตรวจหาสิ่งแปลกปลอมในลูกตา (IOFB) ความผิดปกติของลูกตา กระดูกเบ้าตาหัก | แนะนำให้ใช้ slice บาง 1 มม. เหมาะสำหรับทุกกรณี |
| อัลตราซาวนด์โหมด B | การประเมินส่วนหลังของตาเมื่อการมองเห็นไม่ชัด | หากสงสัยว่าลูกตาเปิด ควรระวังการกด |
| เอกซเรย์ | การตรวจหาสิ่งแปลกปลอมที่เป็นโลหะอย่างง่าย | สามารถตรวจพบได้หากยาว ≥2 มม. และหนา ≥0.4 มม. |
| MRI | สิ่งแปลกปลอมที่ไม่ใช่โลหะ (เช่น เศษไม้) | ห้ามใช้หากสงสัยว่ามีโลหะแม่เหล็ก |
ในบาดแผลทะลุลูกตาทุกรายที่มีรอยแผลเข้า ควรสงสัยว่ามีสิ่งแปลกปลอมอยู่ อัตราการตรวจพบสิ่งแปลกปลอมในลูกตา (IOFB) ด้วย CT รายงานสูงถึง 95% และสามารถประเมินกระดูกหักในลูกตา เบ้าตา และในกะโหลกศีรษะพร้อมกันได้
หากมีรอยแผลเข้า ควรสงสัยว่ามีสิ่งแปลกปลอมค้างอยู่เสมอ แม้ว่าผลการตรวจส่วนหน้าดูปกติ ก็อาจมีสิ่งแปลกปลอมในลูกตาได้ การประเมินด้วย CT ว่ามีสิ่งแปลกปลอมหรือไม่ ตำแหน่ง ความผิดรูปของลูกตา และกระดูกเบ้าตาหัก เป็นสิ่งจำเป็น การพลาดอาจทำให้เสียโอกาสในการผ่าตัดหรือตาบอดได้
การรักษาบาดแผลทะลุลูกตาให้ความสำคัญสูงสุดกับการ ปิดแผล (ซ่อมแซมขั้นต้น) เพื่อป้องกันการติดเชื้อและการยื่นของเนื้อเยื่อลูกตา
แนะนำให้ซ่อมแซมขั้นต้นภายใน 24 ชั่วโมง หลังการบาดเจ็บ ในการทบทวนอย่างเป็นระบบ (8497 ตา, 15 การศึกษา) การซ่อมแซมภายใน 24 ชั่วโมงลดความเสี่ยงของเยื่อบุตาอักเสบอย่างมีนัยสำคัญเมื่อเทียบกับการซ่อมแซมที่ล่าช้า (OR 0.39, 95% CI 0.19-0.79, P=0.01)1) ในทางกลับกัน ไม่มีความแตกต่างอย่างมีนัยสำคัญในการมองเห็นครั้งสุดท้ายตามเวลาที่ซ่อมแซม (OR 0.89, 95% CI 0.61-1.29, P=0.52)1) โดยทั่วไปเลือกใช้การดมยาสลบ
ใช้ไนลอน 10-0 เป้าหมายคือการเย็บแบบกันน้ำ แต่การขันด้ายแน่นเกินไปอาจทำให้เกิดสายตาเอียงที่กระจกตาหรือสายตาเอียงไม่สม่ำเสมอ ดังนั้นให้เย็บระยะยาวขึ้น ขันด้ายทั้งหมดให้แน่นเท่าๆ กันเพื่อป้องกันการรั่วของอารมณ์ขันในช่องหน้าม่านตา
ใช้ไนลอน 7-0 (สามารถเลือกไนลอน 6-0 ถึง 8-0 ได้) ขั้นแรก ยึดกล้ามเนื้อเรกตัสทั้งสี่เพื่อค้นหาแผล หากแผลลึกและกล้ามเนื้อเรกตัสขวาง ให้ตัดเอ็นชั่วคราว เมื่อพบส่วนหนึ่งของแผลแตก ให้เย็บตามลำดับจากส่วนที่ง่ายที่สุดเพื่อให้แน่ใจว่าปิดสนิท เย็บแผลที่ลิมบัสกระจกตาก่อนด้วยไนลอน 9-0 จากนั้นเย็บแผลกระจกตาด้วยไนลอน 10-0 และแผลตาขาวด้วยไนลอน 9-0 แบบเย็บแยก
เมื่อพบม่านตาติดค้าง การจัดการขึ้นอยู่กับระดับความเสียหายและการปนเปื้อน
เริ่มให้ยาปฏิชีวนะชนิดออกฤทธิ์กว้างทั่วร่างกายก่อนการผ่าตัดเพื่อครอบคลุมแบคทีเรียแกรมบวกและแกรมลบ การใช้ vancomycin ร่วมกับ cephalosporin รุ่นที่สาม (เช่น ceftazidime) สัมพันธ์กับอัตราการเกิดเยื่อบุตาอักเสบที่ลดลง หากสงสัยว่าเยื่อบุตาอักเสบ แนะนำให้ผ่าตัดเร็ว ฉีด vancomycin 1 มก./0.1 มล. และ ceftazidime 2.25 มก./0.1 มล. เข้าช่องหน้าม่านตาและวุ้นตา หากความขุ่นกระจายในวุ้นตา ให้ทำการตัดวุ้นตาฉุกเฉิน
เมื่อยืนยันว่ามีสิ่งแปลกปลอมในลูกตา ให้นำออกโดยเร็วที่สุด การนำออกส่วนใหญ่ทำโดยการตัดวุ้นตาแบบ pars plana โดยใช้ไมโครฟอร์เซปหรือฟอร์เซปเพชร สำหรับรายละเอียดแผนการรักษาสิ่งแปลกปลอมในลูกตา โปรดดูหัวข้อสิ่งแปลกปลอมในลูกตา (IOFB)
ขึ้นอยู่กับระดับความเสียหายของเนื้อเยื่อในลูกตา อาจทำการตัดเลนส์และตัดวุ้นตาเป็นการผ่าตัดครั้งที่สอง ในกรณีบาดแผลทะลุที่จำกัดเฉพาะส่วนหน้าของตา มักไม่จำเป็น อย่างไรก็ตาม ในกรณีต่อไปนี้ ให้พิจารณาทำพร้อมกับการซ่อมแซมครั้งแรก:
แนะนำอย่างยิ่งให้ซ่อมแซมครั้งแรกภายใน 24 ชั่วโมงหลังได้รับบาดเจ็บ การทบทวนอย่างเป็นระบบแสดงให้เห็นว่าการซ่อมแซมภายใน 24 ชั่วโมงช่วยลดความเสี่ยงของเยื่อบุตาอักเสบได้อย่างมีนัยสำคัญ (OR 0.39, 95%CI 0.19-0.79)1) อย่างไรก็ตาม ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างระยะเวลาในการซ่อมแซมกับความคมชัดของการมองเห็นสุดท้ายหากทำภายใน 24 ชั่วโมง
หากม่านตายื่นออกมาภายใน 6-8 ชั่วโมงและไม่มีการปนเปื้อนรุนแรง ให้พยายามจัดม่านตากลับที่ หากเนื้อเยื่อตายหรือมีการปนเปื้อนรุนแรง ให้เลือกตัดม่านตา ทั้งสองกรณีต้องทำในห้องผ่าตัด ห้ามทำที่ข้างเตียงโดยเด็ดขาด
การบาดเจ็บทะลุลูกตาเกิดขึ้นเมื่อวัตถุมีคมเจาะผนังลูกตาด้วยความเร็วสูง มักเกิดในบริเวณที่ตาขาวบางที่สุด เช่น ขอบกระจกตาและด้านหลังจุดเกาะของกล้ามเนื้อเรกตัส ต่างจากการบาดเจ็บแบบทะลุปรุโปร่งตรงที่ไม่มีแผลทางออก ดังนั้นรูปร่างของลูกตาจึงคงอยู่ได้ในระดับหนึ่งโดยไม่มีเนื้อเยื่อส่วนหลังยื่นออกมา การยื่นออกมาทางด้านหน้า (iris incarceration) เป็นลักษณะเด่น
การติดของม่านตาที่บริเวณแผลฉีกขาดทำให้เกิดรูม่านตารูปลูกแพร์ ม่านตาที่ติดอยู่จะปิดช่องหน้าม่านตา แต่ถ้าปล่อยไว้นาน ความเสี่ยงต่อเนื้อตายของเนื้อเยื่อม่านตาและการติดเชื้อจะเพิ่มขึ้น
มีสองกลไกที่ทำให้เกิดจอประสาทตาลอกในการบาดเจ็บทะลุลูกตา:
การเปลี่ยนแปลงทุติยภูมิดังต่อไปนี้อาจเกิดขึ้นหลังการรักษาเบื้องต้นของการบาดเจ็บ:
McMaster และคณะ (2025) ได้ดำเนินการทบทวนอย่างเป็นระบบและการวิเคราะห์อภิมานเกี่ยวกับระยะเวลาการซ่อมแซมครั้งแรกหลังการบาดเจ็บของลูกตาชนิดเปิดและผลลัพธ์ทางสายตา รวมถึงอัตราการเกิดเยื่อบุตาอักเสบภายในลูกตา 1) กลุ่มตัวอย่างประกอบด้วย 8497 ตา (15 การศึกษา) โดยประเภทการบาดเจ็บที่พบบ่อยที่สุดคือแบบทะลุทะลวงร่วมกับสิ่งแปลกปลอมภายในลูกตา การซ่อมแซมภายใน 24 ชั่วโมงช่วยลดความเสี่ยงของเยื่อบุตาอักเสบภายในลูกตา โดยมี OR 0.39 (95% CI 0.19-0.79, P=0.01) เมื่อเทียบกับการซ่อมแซมที่ล่าช้า ในทางกลับกัน ไม่พบความแตกต่างที่มีนัยสำคัญในความคมชัดของสายตาขั้นสุดท้ายตามระยะเวลาการซ่อมแซม (OR 0.89, 95% CI 0.61-1.29, P=0.52) ผู้เขียนแนะนำอย่างยิ่งให้ซ่อมแซมภายใน 24 ชั่วโมง แต่การศึกษาที่รวมทั้งหมดเป็นการศึกษาแบบย้อนหลังและไม่มีการสุ่ม และความแน่นอนของหลักฐานถูกประเมินว่าต่ำถึงต่ำมากตาม GRADE
คะแนนการบาดเจ็บทางตา (OTS) เป็นเครื่องมือทำนายพยากรณ์โรคที่ประมาณความน่าจะเป็นของผลลัพธ์ทางสายตาโดยพิจารณาจากความคมชัดของสายตาเริ่มต้น การมีลูกตาแตก เยื่อบุตาอักเสบภายในลูกตา การบาดเจ็บแบบทะลุทะลวง จอประสาทตาลอก และการมีรูม่านตาตอบสนองต่อแสงบกพร่องชนิดสัมพัทธ์ ในการบาดเจ็บทางตาแบบทะลุทะลวง ความน่าจะเป็นของพยากรณ์โรคสามารถแบ่งชั้นตามการรวมกันของความคมชัดของสายตา รูม่านตาตอบสนองต่อแสงบกพร่อง และโซนการบาดเจ็บ
Kheir และคณะ (2021) รายงานผู้ป่วย 39 ราย จำนวน 48 ตา หลังการระเบิดที่ท่าเรือเบรุต 2) พบการบาดเจ็บแบบเปิด 20.8% ภาวะเลือดออกในช่องหน้าตา 18.8% และการบาดเจ็บที่ผิว (การฉีกขาดของเยื่อบุตาและกระจกตา) 54.2% เนื่องจากลักษณะของเศษชิ้นส่วนขนาดเล็กจำนวนมากที่ทะลุทะลวงพร้อมกันจากวัตถุระเบิด การบาดเจ็บแบบทะลุทะลวงจึงพบได้บ่อยและมักมีสิ่งแปลกปลอมภายในลูกตาหลายชิ้นร่วมด้วย ความสำคัญของการตรวจ CT scan เพื่อค้นหาสิ่งแปลกปลอมภายในลูกตาในทุกรายได้รับการเน้นย้ำว่าเป็นส่วนหนึ่งของการจัดการทางตาในอุบัติเหตุจากการระเบิดทั้งในพลเรือนและทหาร
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.