إصابة العين النافذة
التعريف: جرح دخول فقط (بدون جرح خروج)
يحدث هروب محتويات العين للأمام فقط من موقع الدخول. وهي أقل شدة نسبيًا من الإصابة المثقبة.

إصابة العين النافذة (penetrating eye injury) هي إصابة مفتوحة للعين مع وجود جرح دخول فقط ناتج عن جسم حاد، دون جرح خروج. وفقًا لمصطلحات إصابات العين في برمنغهام، تُعرف بأنها “إذا كان هناك جرح دخول فقط دون جرح خروج، فهي نافذة (penetrating)”، وحتى إذا كانت هناك تمزقات متعددة ناتجة عن آليات دخول متعددة، فإنها تصنف على أنها نافذة.
إذا كان هناك جسم غريب داخل العين (IOFB)، فإنه يصنف بشكل منفصل. كما أن الإصابات التي تحتوي على جرح دخول وجرح خروج تُصنف على أنها إصابة مثقبة.
إصابة العين النافذة
التعريف: جرح دخول فقط (بدون جرح خروج)
يحدث هروب محتويات العين للأمام فقط من موقع الدخول. وهي أقل شدة نسبيًا من الإصابة المثقبة.
إصابة العين المثقبة
التعريف: جرح دخول وجرح خروج
نظرًا لأنها تخترق العين بالكامل، تهرب محتويات العين من الأمام والخلف، مما يجعلها أكثر شدة.
جسم غريب داخل العين (IOFB)
التعريف: بقاء جسم غريب داخل العين
يحدث في ما يصل إلى 40% من حالات الرضوض النافذة. الفحص بالتصوير المقطعي المحوسب (CT) إلزامي.
موقع الإصابة يؤثر على التكهن، ويصنف إلى 3 مناطق كما يلي1).
| المنطقة | النطاق | الخصائص |
|---|---|---|
| المنطقة I | القرنية إلى الحوف القرني | مقتصرة على الجزء الأمامي. تكهن جيد نسبيًا |
| المنطقة II | حتى 5 مم خلف الحوف | أمام الخط المسنن. إصابة العدسة والقزحية شائعة |
| المنطقة III | أكثر من 5 مم خلف الحوف | يشمل الجزء الخلفي بما في ذلك الشبكية. غالبًا ما يكون التكهن سيئًا |
| العنصر | نافذ (penetrating) | مثقب (perforating) |
|---|---|---|
| جرح الدخول | موجود | موجود |
| جرح الخروج | غير موجود | موجود |
| هبوط محتويات العين | عند موقع الدخول فقط (أمامي) | أمامي وخلفي معًا |
| شدة الإصابة | خفيفة نسبيًا | شديدة نسبيًا |
| مصحوب بـ IOFB | حتى 40% | قليل (يسقط بعد الاختراق) |
يقدر معدل حدوث إصابات العين المفتوحة بحوالي 3.5 إلى 4.5 لكل 100,000 شخص سنويًا 1). غالبية المرضى من الذكور، مع خطر نسبي أعلى بحوالي 5.5 مرة مقارنة بالإناث. متوسط العمر عند الإصابة حوالي 30 عامًا. في مراجعة منهجية شملت 8497 عينًا مصابة بإصابات العين المفتوحة، كان النوع الأكثر شيوعًا هو الإصابات النافذة المصحوبة بـ IOFB 1). عند الأطفال، يُبلغ عن 11.8 حالة لكل 100,000 طفل سنويًا، وأكثر من 35% من الإصابات تحدث لدى الأطفال.
الإصابة النافذة (penetrating) تعني وجود جرح دخول فقط دون جرح خروج. بينما الإصابة الثاقبة (perforating) تشمل جرحي دخول وخروج، مما يعني اختراق العين بالكامل. الإصابات النافذة تكون أقل شدة نسبيًا، لكن معدل حدوث الأجسام الغريبة داخل العين (IOFB) يصل إلى 40%، مما يستدعي الحذر.
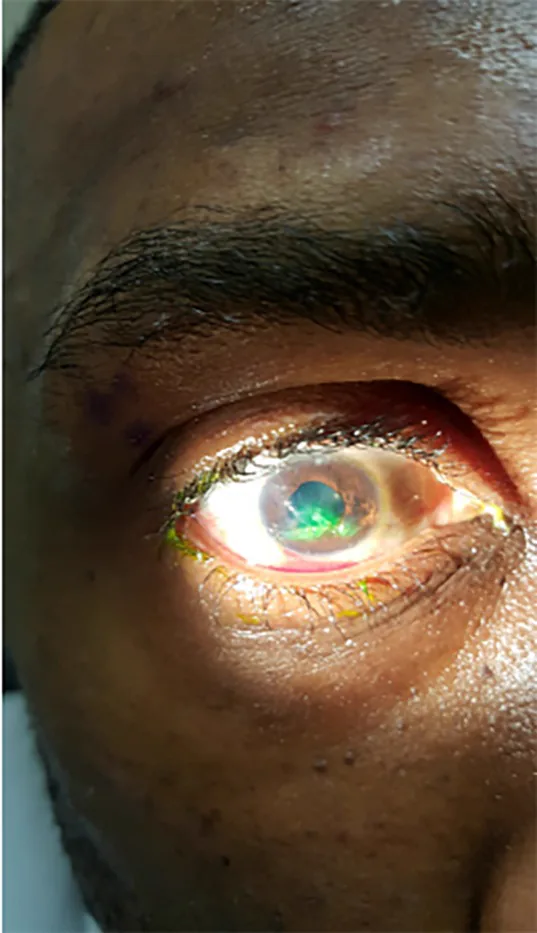
في إصابات العين النافذة، نظرًا لوجود جرح دخول فقط، لا يحدث هروب للمحتويات داخل العين، وتكون النتائج في الجزء الأمامي هي الأساس.
اختبار سايدل باستخدام صبغة الفلوريسئين مفيد لتقييم الجروح كاملة السمك. تحت الضوء الأزرق الكوبالت، يتم غسل الصبغة بتسرب الخلط المائي (إيجابية سايدل) مما يؤكد الجرح كامل السمك.
المنزل ومكان العمل هما أكثر الأماكن شيوعًا للإصابة. فيما يلي الأسباب الرئيسية.
الأجسام الغريبة داخل العين (IOFB) تحدث في ما يصل إلى 40% من الإصابات النافذة. الشظايا المعدنية هي الأكثر شيوعًا، تليها الخشب والزجاج.
يتراوح معدل التهاب باطن العين في إصابات العين المفتوحة بين 2-7%. العدوى من النباتات أو التربة تؤدي إلى فقدان البصر بمعدل مرتفع. على عكس التهاب باطن العين بعد جراحة الساد، هناك التهاب باطن العين الناتج عن بكتيريا شديدة الضراوة مثل Bacillus. في الأجسام الغريبة داخل الحجاج، يجب مراعاة العدوى اللاهوائية (مثل الكزاز).
يتم تشخيص إصابات العين المفتوحة من خلال مزيج من التاريخ المرضي المفصل والفحص الدقيق والتصوير. في حالات إصابات العين النافذة، من المهم الاشتباه في وجود جسم غريب في جميع الحالات التي يوجد فيها جرح دخول، وإجراء التصوير المقطعي المحوسب (CT) بشكل فعال.
يتم الاستفسار بالتفصيل عن وقت الإصابة وآليتها والجسم المسبب. كما يتم التحقق من استخدام النظارات الواقية أو النظارات الطبية، وحالة المناعة ضد التيتانوس، ووقت آخر وجبة (بسبب احتمالية التخدير العام). في المرضى الذين يعانون من انخفاض مستوى الوعي، من المهم جمع المعلومات من العائلة أو المعنيين. إذا كانت الجراحة الطارئة تحت التخدير العام متوقعة، يتم تأمين وريد طرفي وتوجيه المريض بالامتناع عن الأكل والشرب.
| طريقة التصوير | الاستطبابات الرئيسية | ملاحظات |
|---|---|---|
| التصوير المقطعي المحوسب للمحجر | كشف الأجسام الغريبة داخل العين، تشوه العين، كسور المحجر | يوصى بشرائح رقيقة بسمك 1 مم. مناسب لجميع الحالات. |
| الموجات فوق الصوتية (B-mode) | تقييم الجزء الخلفي للعين عند ضعف الرؤية | في حالة الاشتباه بفتح كرة العين، يجب الحذر من الضغط |
| الأشعة السينية | الكشف البسيط عن الأجسام المعدنية الغريبة | يمكن الكشف عن الأجسام التي يزيد طولها عن 2 مم وسمكها عن 0.4 مم |
| التصوير بالرنين المغناطيسي | الأجسام الغريبة غير المعدنية (مثل القطع الخشبية) | يمنع استخدامه في حالة الاشتباه بوجود جسم معدني مغناطيسي |
في جميع إصابات العين النافذة التي تحتوي على جرح دخول، يجب الاشتباه بوجود جسم غريب. تبلغ نسبة اكتشاف الأجسام الغريبة داخل العين (IOFB) باستخدام التصوير المقطعي المحوسب (CT) 95% كحد أقصى، ويمكنه تقييم الكسور داخل العين والمدار والجمجمة في نفس الوقت.
إذا كان هناك جرح دخول، يجب دائمًا الاشتباه في بقاء جسم غريب. حتى لو كانت نتائج فحص الجزء الأمامي طبيعية، فقد يكون هناك جسم غريب داخل العين. يعد تقييم وجود وموقع الجسم الغريب، وتشوه العين، وكسور المدار باستخدام التصوير المقطعي المحوسب أمرًا ضروريًا، وقد يؤدي عدم اكتشافه إلى تأخير الجراحة أو فقدان البصر.
في علاج إصابات العين النافذة، تكون الأولوية القصوى هي إغلاق الجرح (الإصلاح الأولي) لمنع العدوى وبروز محتويات العين.
يوصى بالإصلاح الأولي خلال 24 ساعة من الإصابة. في مراجعة منهجية (8497 عينًا، 15 دراسة)، قلل الإصلاح خلال 24 ساعة من خطر التهاب باطن العين بشكل ملحوظ مقارنة بالإصلاح المتأخر (نسبة الأرجحية 0.39، فاصل الثقة 95% 0.19-0.79، P=0.01)1). من ناحية أخرى، لم يلاحظ فرق كبير في حدة البصر النهائية حسب توقيت الإصلاح (نسبة الأرجحية 0.89، فاصل الثقة 95% 0.61-1.29، P=0.52)1). يتم اختيار التخدير العام بشكل أساسي.
يستخدم خيط نايلون 10-0. الهدف هو الخياطة المانعة لتسرب الماء، لكن الإفراط في شد الخيط يسبب اللابؤرية القرنية أو اللابؤرية غير المنتظمة، لذلك تؤخذ غرز أطول. يتم شد جميع الخيوط بنفس الدرجة لمنع تسرب الخلط المائي.
يستخدم خيط نايلون 7-0 (يمكن أيضًا اختيار نايلون 6-0 إلى 8-0). أولاً، يتم تأمين العضلات المستقيمة الأربعة للبحث عن الجرح. إذا كان الجرح عميقًا وكانت العضلات المستقيمة تعيق، يتم قطع الوتر مؤقتًا. عند العثور على جزء من الجرح المتمزق، يتم خياطته بالترتيب من الأسهل لضمان الإغلاق. يتم خياطة جرح الحوف القرني أولاً بخيط نايلون 9-0، ثم يتم خياطة جرح القرنية بخيط نايلون 10-0 وجرح الصلبة بخيط نايلون 9-0 بخياطة متقطعة.
عند وجود انحباس القزحية، يعتمد العلاج على شدة الضرر ووجود التلوث.
يبدأ إعطاء مضادات حيوية واسعة الطيف عن طريق الفم أو الوريد قبل الجراحة لتغطية البكتيريا إيجابية الجرام وسالبة الجرام. يرتبط الاستخدام المشترك للفانكومايسين والسيفالوسبورين من الجيل الثالث (مثل سيفتازيديم) بانخفاض معدل التهاب باطن العين. في حالة الاشتباه في التهاب باطن العين، يوصى بالتدخل الجراحي المبكر. يتم حقن 1 ملغ/0.1 مل من فانكومايسين و 2.25 ملغ/0.1 مل من سيفتازيديم في الغرفة الأمامية والجسم الزجاجي. إذا كان العتامة منتشرة في الجسم الزجاجي، يتم إجراء استئصال الزجاجية بشكل طارئ.
عند التأكد من وجود جسم غريب داخل العين، يجب إزالته في أسرع وقت ممكن. يتم الإزالة بشكل رئيسي عن طريق استئصال الزجاجية عبر الجسم الهدبي المسطح باستخدام ملقط دقيق أو ملقط ماسي. يُرجى الرجوع إلى قسم الأجسام الغريبة داخل العين (IOFB) للحصول على تفاصيل خطة العلاج.
بناءً على درجة تلف الأنسجة داخل العين، يمكن إجراء استئصال العدسة واستئصال الزجاجية كجراحة ثانوية. في حالات الجروح النافذة المقتصرة على الجزء الأمامي من العين، قد لا تكون ضرورية في كثير من الأحيان. ومع ذلك، في الحالات التالية، يجب النظر في إجراء الجراحة في نفس وقت الإصلاح الأولي:
يوصى بشدة بإجراء الإصلاح الأولي خلال 24 ساعة من الإصابة. أظهرت مراجعة منهجية أن الإصلاح خلال 24 ساعة يقلل بشكل كبير من خطر التهاب باطن العين (نسبة الأرجحية 0.39، فاصل ثقة 95% 0.19-0.79)1). ومع ذلك، لم يُلاحظ فرق كبير بين توقيت الإصلاح وحدة البصر النهائية إذا تم خلال 24 ساعة.
إذا كان البروز خلال 6-8 ساعات ولم يكن هناك تلوث شديد، يمكن محاولة إعادة القزحية. إذا كان النسيج نخرًا أو كان هناك تلوث شديد، يتم اختيار استئصال القزحية. في كلتا الحالتين، يجب إجراء العلاج في غرفة العمليات، ويُمنع التلاعب بجانب السرير.
يحدث جرح العين النافذ عندما يخترق جسم حاد جدار العين بسرعة عالية. يحدث غالبًا في المناطق التي تكون فيها الصلبة أرق، مثل الحوف القرني وخلف مواقع ارتباط العضلات المستقيمة. على عكس الجروح المثقبة، لا يوجد جرح خروج، لذا يحافظ شكل العين إلى حد ما دون هروب المحتويات الخلفية. يكون الهروب الأمامي (انحصار القزحية) هو السائد.
يؤدي انحصار القزحية في موقع التمزق إلى حدوث حدقة كمثرية الشكل. تغلق القزحية المنحصرة الحجرة الأمامية، لكن إذا تركت لفترة طويلة، يزداد خطر نخر أنسجة القزحية والعدوى.
هناك آليتان لانفصال الشبكية في جرح العين النافذ:
قد تحدث التغيرات الثانوية التالية بعد العلاج الأولي للإصابة:
أجرى ماكماستر وآخرون (2025) مراجعة منهجية وتحليلًا تلويًا حول توقيت الإصلاح الأولي بعد إصابات العين المفتوحة ونتائج الرؤية ومعدل التهاب باطن العين 1). شملت الدراسة 8497 عينًا (15 دراسة)، وكان أكثر أنواع الإصابات شيوعًا هو الاختراق مع وجود جسم غريب داخل العين. أدى الإصلاح خلال 24 ساعة إلى تقليل خطر التهاب باطن العين بنسبة OR 0.39 (95% CI 0.19-0.79، P=0.01) مقارنة بالإصلاح المتأخر. من ناحية أخرى، لم يُلاحظ فرق كبير في حدة البصر النهائية حسب توقيت الإصلاح (OR 0.89، 95% CI 0.61-1.29، P=0.52). يوصي المؤلفون بشدة بالإصلاح خلال 24 ساعة، لكن جميع الدراسات المشمولة كانت بأثر رجعي وغير عشوائية، ويقيم يقين الأدلة بتقييم GRADE بأنه منخفض إلى منخفض جدًا.
درجة إصابة العين (OTS) هي أداة تنبؤية تقدر احتمالية نتائج الرؤية بناءً على حدة البصر الأولية، وجود تمزق كرة العين، التهاب باطن العين، الإصابة الاختراقية، انفصال الشبكية، ووجود عيب حدقي وارد نسبي. في إصابات العين الاختراقية، يمكن تصنيف احتمالية النتائج بناءً على مزيج من حدة البصر، العيب الحدقي الوارد، ومنطقة الإصابة.
أبلغ خير وآخرون (2021) عن 48 عينًا لـ 39 مريضًا بعد انفجار مرفأ بيروت 2). تم تسجيل إصابات مفتوحة بنسبة 20.8%، ونزف الغرفة الأمامية بنسبة 18.8%، وإصابات سطحية (تمزق الملتحمة والقرنية) بنسبة 54.2%. نظرًا لطبيعة الشظايا الدقيقة المتعددة التي تخترق في وقت واحد من المتفجرات، فإن الإصابات الاختراقية شائعة وغالبًا ما تكون مصحوبة بأجسام غريبة داخل العين متعددة. يتم التأكيد على أهمية التصوير المقطعي المحوسب للبحث عن الأجسام الغريبة داخل العين في جميع الحالات كجزء من التعامل مع إصابات العين في حوادث الانفجارات المدنية والعسكرية.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.