Trauma Ocular Penetrante
Definição: Apenas ferida de entrada (sem ferida de saída)
Ocorre prolapso do conteúdo ocular anteriormente apenas no local de entrada. Relativamente mais leve que o trauma perfurante.

O trauma ocular penetrante (penetrating eye injury) é uma lesão ocular aberta com apenas uma ferida de entrada causada por objeto cortante, sem ferida de saída. De acordo com a Terminologia de Trauma Ocular de Birmingham, define-se como “se houver apenas ferida de entrada sem ferida de saída, é penetrante”, e mesmo que haja múltiplas lacerações decorrentes de múltiplos mecanismos de entrada, ainda é classificado como penetrante.
Se houver corpo estranho intraocular (IOFB), é classificado separadamente. Lesões com ferida de entrada e saída são diferenciadas como trauma perfurante.
Trauma Ocular Penetrante
Definição: Apenas ferida de entrada (sem ferida de saída)
Ocorre prolapso do conteúdo ocular anteriormente apenas no local de entrada. Relativamente mais leve que o trauma perfurante.
Trauma Ocular Perfurante
Definição: Ferida de entrada e saída
Por perfurar completamente o globo ocular, o conteúdo ocular prolapsa anterior e posteriormente, tornando-se mais grave.
Corpo Estranho Intraocular (IOFB)
Definição: Presença de corpo estranho intraocular retido
Ocorre em até 40% dos traumas penetrantes. A tomografia computadorizada (TC) é obrigatória.
O local da lesão influencia o prognóstico e é classificado em 3 zonas a seguir1).
| Zona | Extensão | Características |
|---|---|---|
| Zona I | Córnea até o limbo corneano | Limitado ao segmento anterior. Prognóstico relativamente bom |
| Zona II | Até 5 mm atrás do limbo | Anterior à ora serrata. Lesões de cristalino e íris são comuns |
| Zona III | Mais de 5 mm atrás do limbo | Envolve o segmento posterior, incluindo a retina. Frequentemente prognóstico ruim |
| Item | Penetrante (penetrating) | Perfurante (perforating) |
|---|---|---|
| Ferida de entrada | Presente | Presente |
| Ferida de saída | Ausente | Presente |
| Prolapso do conteúdo ocular | Apenas no local de entrada (anterior) | Anterior e posterior |
| Gravidade | Relativamente leve | Relativamente grave |
| Com IOFB | Até 40% | Pouco (cai após perfuração) |
A incidência de trauma ocular aberto é estimada em cerca de 3,5 a 4,5 por 100.000 pessoas por ano 1). A maioria dos pacientes é do sexo masculino, com risco relativo aproximadamente 5,5 vezes maior que o feminino. A idade média no momento da lesão é de cerca de 30 anos. Em uma revisão sistemática de 8.497 olhos com trauma ocular aberto, o tipo mais comum foi penetrante com IOFB 1). Em crianças, é relatado 11,8 por 100.000 crianças por ano, e mais de 35% das lesões ocorrem em crianças.
Penetrante (penetrating) significa que há apenas uma ferida de entrada, sem ferida de saída. Perfurante (perforating) possui tanto ferida de entrada quanto de saída, atravessando completamente o globo ocular. As lesões penetrantes são relativamente mais leves, mas a taxa de complicação por corpo estranho intraocular (IOFB) chega a 40%, exigindo atenção.
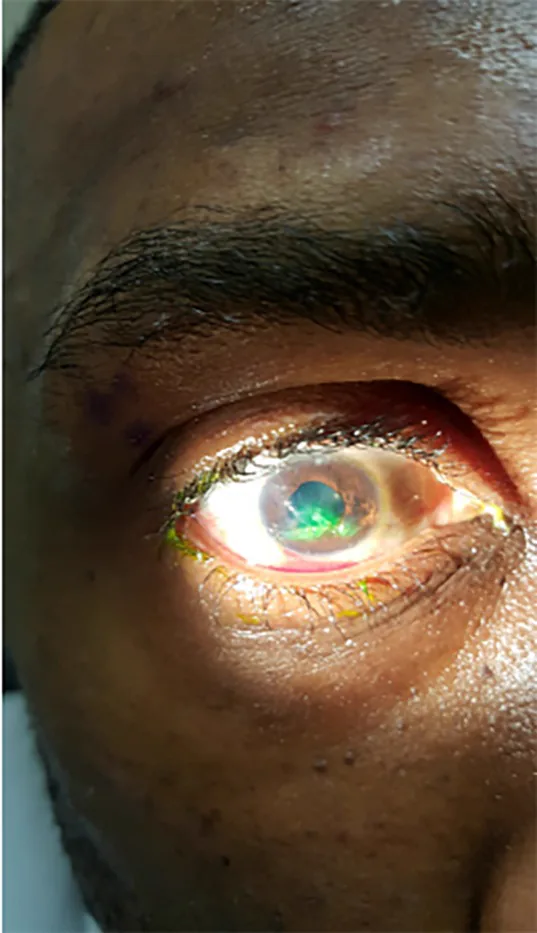
No trauma ocular penetrante, como há apenas uma ferida de entrada, não há prolapso do conteúdo ocular para o segmento posterior, e os achados do segmento anterior são o foco principal.
O teste de Seidel com coloração por fluoresceína é útil para avaliar feridas de espessura total. Sob luz azul cobalto, o corante é lavado pelo vazamento de humor aquoso (Seidel positivo), confirmando a ferida de espessura total.
Casa e local de trabalho são os locais mais frequentes de lesão. As principais causas estão listadas abaixo.
Corpos estranhos intraoculares (CEIO) ocorrem em até 40% das feridas penetrantes. Fragmentos metálicos são os mais comuns, seguidos por madeira e vidro.
A incidência de endoftalmite em traumas oculares abertos é de 2 a 7%. Infecções por plantas ou solo frequentemente levam à cegueira. Diferente da endoftalmite pós-cirurgia de catarata, há endoftalmite por bactérias virulentas como Bacillus. Em corpos estranhos intraorbitários, considere infecção anaeróbica (ex.: tétano).
O diagnóstico de trauma ocular aberto é feito por meio de uma combinação de anamnese detalhada, exame cuidadoso e exames de imagem. Em traumas oculares penetrantes, é importante suspeitar de corpo estranho em todos os casos com ferida de entrada e realizar tomografia computadorizada (TC) ativamente.
Pergunte detalhadamente sobre o horário do trauma, mecanismo e objeto causador. Verifique também o uso de óculos de proteção ou óculos de grau, estado de imunização contra tétano e horário da última refeição (devido à possibilidade de anestesia geral). Em pacientes com nível de consciência reduzido, é importante coletar informações de familiares ou responsáveis. Se houver previsão de cirurgia de emergência sob anestesia geral, garanta acesso venoso periférico e oriente o paciente a ficar em jejum.
| Método de Imagem | Principais Indicações | Observações |
|---|---|---|
| TC de Órbita | Detecção de IOFB, deformidade do globo, fratura orbitária | Recomendado cortes finos de 1 mm. Indicado para todos os casos. |
| Ultrassom modo B | Avaliação do segmento posterior quando a visibilidade está prejudicada | Se houver suspeita de abertura do globo ocular, evitar pressão |
| Raio-X | Detecção simples de corpo estranho metálico | Detectável se comprimento ≥2 mm e espessura ≥0,4 mm |
| RM | Corpo estranho não metálico (ex.: lasca de madeira) | Contraindicado se houver suspeita de corpo metálico magnético |
Em todo trauma ocular penetrante com ferida de entrada, deve-se suspeitar de corpo estranho. A taxa de detecção de corpo estranho intraocular (CEIO) por TC é relatada em até 95%, e pode avaliar simultaneamente fraturas intraoculares, orbitárias e intracranianas.
Se houver ferida de entrada, deve-se sempre suspeitar de corpo estranho retido. Mesmo que os achados do segmento anterior pareçam normais, pode haver corpo estranho intraocular. A avaliação por TC da presença/localização do corpo estranho, deformidade do globo e fratura orbitária é essencial; a falha em detectar pode levar à perda do momento cirúrgico ou cegueira.
O tratamento do trauma ocular penetrante tem como prioridade máxima o fechamento da ferida (reparo primário) para prevenir infecção e prolapso do conteúdo ocular.
Recomenda-se reparação primária dentro de 24 horas após a lesão. Em uma revisão sistemática (8497 olhos, 15 estudos), a reparação em 24 horas reduziu significativamente o risco de endoftalmite em comparação com a reparação tardia (OR 0,39; IC 95% 0,19-0,79; P=0,01)1). Por outro lado, não houve diferença significativa na acuidade visual final conforme o momento da reparação (OR 0,89; IC 95% 0,61-1,29; P=0,52)1). A anestesia geral é basicamente escolhida.
Use náilon 10-0. O objetivo é uma sutura impermeável, mas apertar demais os fios pode causar astigmatismo corneano ou irregular, portanto, dê pontos mais longos. Aperte todos os fios na mesma intensidade para evitar vazamento de humor aquoso.
Use náilon 7-0 (náilon 6-0 a 8-0 também são opções). Primeiro, isole os quatro músculos retos para procurar a ferida. Se a ferida for profunda e os músculos retos atrapalharem, faça tenotomia temporária. Ao encontrar uma parte da ferida de ruptura, suture em ordem a partir da parte mais fácil para garantir o fechamento. Suture a ferida do limbo corneano primeiro com náilon 9-0, depois suture a ferida da córnea com náilon 10-0 e a ferida escleral com náilon 9-0 com pontos separados.
Quando há encarceramento da íris, o tratamento depende da extensão do dano e da presença de contaminação.
Inicie antibióticos sistêmicos de amplo espectro antes da cirurgia para cobrir bactérias Gram-positivas e Gram-negativas. A combinação de vancomicina e cefalosporina de terceira geração (como ceftazidima) está associada à redução da incidência de endoftalmite. Se houver suspeita de endoftalmite, recomenda-se intervenção cirúrgica precoce. Realize injeção de vancomicina 1 mg/0,1 mL e ceftazidima 2,25 mg/0,1 mL na câmara anterior e no vítreo. Se a opacidade estiver disseminada no vítreo, realize vitrectomia de emergência.
Após confirmar a presença de corpo estranho intraocular, remova-o o mais rápido possível. A remoção é realizada principalmente por vitrectomia via pars plana usando micropinça ou pinça de diamante. Para detalhes do plano de tratamento de corpo estranho intraocular, consulte a seção Corpo Estranho Intraocular (IOFB).
Dependendo do grau de dano tecidual intraocular, a lensectomia e a vitrectomia podem ser realizadas como cirurgia secundária. Em casos de ferida penetrante limitada ao segmento anterior, muitas vezes não é necessária. No entanto, nas seguintes condições, considere realizá-la concomitantemente com o reparo primário:
O reparo primário dentro de 24 horas após a lesão é fortemente recomendado. Uma revisão sistemática mostrou que o reparo dentro de 24 horas reduz significativamente o risco de endoftalmite (OR 0,39; IC 95% 0,19-0,79)1). No entanto, não houve diferença significativa entre o momento do reparo e a acuidade visual final se realizado dentro de 24 horas.
Se o prolapso ocorrer dentro de 6-8 horas e não houver contaminação grave, tente reposicionar a íris. Se o tecido estiver necrótico ou houver contaminação grave, opte pela iridectomia. Ambos os procedimentos devem ser realizados em sala cirúrgica; a manipulação à beira do leito é contraindicada.
O trauma ocular penetrante ocorre quando um objeto pontiagudo perfura a parede do olho em alta velocidade. Ocorre frequentemente nas áreas mais finas da esclera, como o limbo corneano e atrás das inserções dos músculos retos. Diferente do trauma perfurante, não há ferida de saída, então a forma do olho é mantida até certo ponto, sem prolapso do conteúdo posterior. O prolapso anterior (encarceramento da íris) é predominante.
O encarceramento da íris no local da laceração causa uma pupila em forma de pêra. A íris encarcerada fecha a câmara anterior, mas se deixada por muito tempo, aumenta o risco de necrose do tecido da íris e infecção.
Existem dois mecanismos de descolamento de retina no trauma ocular penetrante:
As seguintes alterações secundárias podem ocorrer após o tratamento inicial do trauma:
McMaster et al. (2025) realizaram uma revisão sistemática e meta-análise sobre o momento da reparação primária após trauma ocular aberto e sua relação com os resultados visuais e a incidência de endoftalmite 1). Foram incluídos 8497 olhos (15 estudos), sendo o tipo de lesão mais comum a penetrante com corpo estranho intraocular. A reparação em até 24 horas reduziu o risco de endoftalmite com OR 0,39 (IC 95% 0,19-0,79, P=0,01) em comparação com a reparação tardia. Por outro lado, não houve diferença significativa na acuidade visual final conforme o momento da reparação (OR 0,89, IC 95% 0,61-1,29, P=0,52). Os autores recomendam fortemente a reparação em até 24 horas, mas todos os estudos incluídos foram retrospectivos e não randomizados, e a certeza da evidência foi avaliada como baixa a muito baixa pelo GRADE.
O Escore de Trauma Ocular (OTS) é uma ferramenta de predição prognóstica que estima a probabilidade de resultados visuais com base na acuidade visual inicial, presença de ruptura do globo, endoftalmite, lesão penetrante, descolamento de retina e presença de defeito pupilar aferente relativo. Em traumas oculares penetrantes, a probabilidade prognóstica pode ser estratificada pela combinação de acuidade visual, defeito pupilar aferente e zona da lesão.
Kheir et al. (2021) relataram 48 olhos de 39 pacientes após a explosão do Porto de Beirute 2). Lesões abertas foram encontradas em 20,8%, hifema em 18,8% e lesões superficiais (laceração conjuntival e corneal) em 54,2%. Devido à natureza de múltiplos fragmentos minúsculos penetrando simultaneamente a partir de explosivos, lesões penetrantes são comuns e frequentemente acompanhadas de múltiplos corpos estranhos intraoculares. A importância da tomografia computadorizada para busca de corpo estranho intraocular em todos os casos é enfatizada como parte do manejo ocular em acidentes com explosões civis e militares.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.