Ferita penetrante oculare
Definizione: solo ferita di entrata (nessuna ferita di uscita)
Solo attraverso la ferita di entrata si verifica la protrusione del contenuto oculare. Relativamente meno grave della perforante.

Una ferita penetrante oculare (penetrating eye injury) è una lesione aperta del bulbo oculare con solo una ferita di entrata causata da un oggetto appuntito, senza ferita di uscita. Secondo la terminologia di Birmingham per i traumi oculari, è definita come «penetrante se c’è solo una ferita di entrata e non di uscita», e anche in presenza di multiple lacerazioni, queste sono classificate come penetranti se originate da meccanismi di entrata multipli.
I casi con corpo estraneo intraoculare (CEIO) costituiscono una categoria separata. Le lesioni con ferita di entrata e di uscita sono classificate come ferite perforanti oculari.
Ferita penetrante oculare
Definizione: solo ferita di entrata (nessuna ferita di uscita)
Solo attraverso la ferita di entrata si verifica la protrusione del contenuto oculare. Relativamente meno grave della perforante.
Ferita perforante oculare
Definizione: ferita di entrata + ferita di uscita
Il bulbo oculare è completamente perforato, causando la protrusione del contenuto oculare sia anteriormente che posteriormente, risultando più grave.
Corpo estraneo intraoculare (CEIO)
Definizione: presenza di un corpo estraneo all’interno del globo oculare
Si verifica fino al 40% dei traumi penetranti. La ricerca tramite TC è obbligatoria.
La sede della lesione influenza la prognosi ed è classificata nelle seguenti tre zone1).
| Zona | Estensione | Caratteristiche |
|---|---|---|
| Zona I | Dalla cornea al limbo | Limitata al segmento anteriore. Prognosi relativamente buona |
| Zona II | Fino a 5 mm posteriormente al limbo | Anteriormente all’ora serrata. Frequenti lesioni del cristallino e dell’iride |
| Zona III | Più di 5 mm posteriormente al limbo | Segmento posteriore inclusa la retina. Prognosi spesso sfavorevole |
| Caratteristica | Penetrante | Perforante |
|---|---|---|
| Ferita d’ingresso | Sì | Sì |
| Ferita d’uscita | No | Sì |
| Prolasso del contenuto oculare | Solo all’ingresso (anteriore) | Sia anteriore che posteriore |
| Gravità | Relativamente lieve | Relativamente grave |
| Con IOFB | Fino al 40% | Bassa (caduta dopo perforazione) |
L’incidenza dei traumi oculari aperti è stimata in circa 3,5-4,5 per 100.000 persone all’anno1). La maggior parte dei pazienti sono uomini, con un rischio relativo circa 5,5 volte superiore rispetto alle donne. L’età media al momento della lesione è di circa 30 anni. Una revisione sistematica su 8497 occhi con trauma oculare aperto ha mostrato che il tipo di lesione più comune era la ferita penetrante con IOFB1). Nei bambini, l’incidenza è riportata come 11,8 per 100.000 all’anno e oltre il 35% dei casi di lesione riguarda bambini.
Una ferita penetrante (penetrating) indica una lesione con solo un foro di entrata, senza foro di uscita. Una ferita perforante (perforating) ha sia un foro di entrata che di uscita, attraversando completamente il bulbo oculare. Le ferite penetranti sono relativamente meno gravi, ma il tasso di complicanze da corpo estraneo intraoculare (IOFB) arriva fino al 40%, richiedendo attenzione.
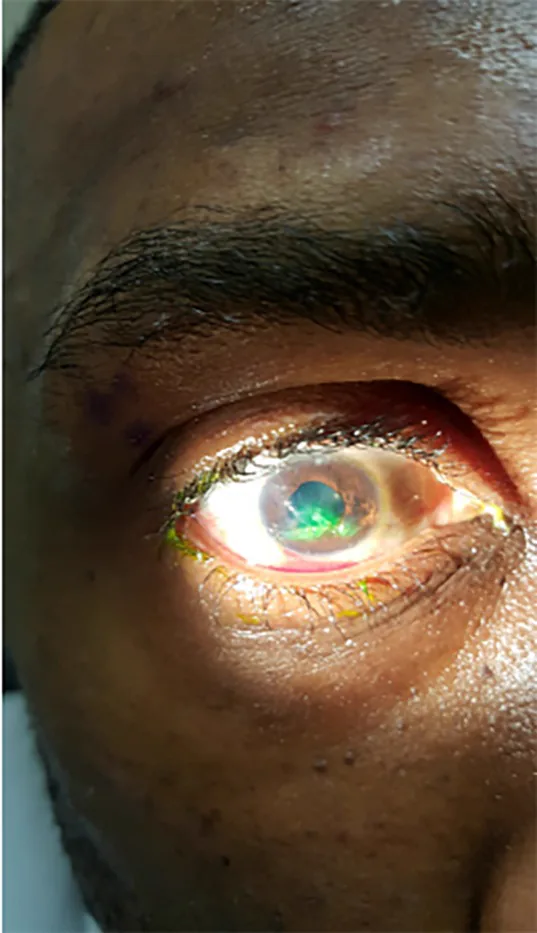
Nel trauma oculare penetrante è presente solo una ferita d’ingresso, quindi non c’è fuoriuscita di contenuto oculare nel segmento posteriore e i reperti del segmento anteriore sono predominanti.
Il test di Seidel con fluoresceina è utile per valutare le ferite a tutto spessore. Sotto luce blu cobalto, la perdita di umore acqueo lava via il colorante (Seidel positivo), confermando una ferita a tutto spessore.
La casa e il luogo di lavoro sono i luoghi più frequenti di lesione. Le cause principali sono elencate di seguito.
I corpi estranei intraoculari (CEIO) complicano fino al 40% delle ferite penetranti. I frammenti metallici sono i più comuni, ma anche legno e vetro possono esserne causa.
La frequenza di endoftalmite nei traumi oculari aperti è del 2-7%. In particolare, le infezioni da piante o terra portano spesso alla cecità. A differenza dell’endoftalmite post-operatoria della cataratta, esiste un’endoftalmite da batteri altamente virulenti come Bacillus spp. In caso di corpo estraneo orbitario, considerare anche l’infezione da anaerobi (tetano).
La diagnosi dei traumi oculari aperti si basa su una combinazione di anamnesi dettagliata, esame clinico accurato e imaging. In caso di ferita penetrante, è importante sospettare un corpo estraneo intraoculare in tutti i casi con ferita d’ingresso e eseguire attivamente una TAC.
Raccogliere in dettaglio l’ora del trauma, il meccanismo e l’oggetto causale. Verificare anche l’uso di occhiali protettivi o occhiali da vista, lo stato immunitario contro il tetano e l’ora dell’ultimo pasto (a causa di una possibile anestesia generale). Nei pazienti con livello di coscienza ridotto, è importante raccogliere informazioni dalla famiglia o dai parenti. Se si prevede un intervento chirurgico d’urgenza in anestesia generale, assicurare un accesso venoso periferico e prescrivere il digiuno.
| Metodo di esame | Indicazioni principali | Note |
|---|---|---|
| TC orbitaria | Rilevamento di corpo estraneo intraoculare, deformazione del bulbo, frattura orbitaria | Si raccomandano sezioni sottili di 1 mm. Indicato per tutti i casi. |
| Ecografia B-mode | Valutazione del segmento posteriore in caso di scarsa trasparenza | In caso di sospetta apertura del bulbo, evitare la compressione |
| Radiografia | Rilevazione semplice di corpi estranei metallici | Rilevabile se lunghezza ≥ 2 mm e spessore ≥ 0,4 mm |
| RM | Corpi estranei non metallici (schegge di legno, ecc.) | Controindicato in caso di sospetto corpo estraneo magnetico |
Tutte le ferite oculari penetranti con una porta d’ingresso devono far sospettare la presenza di un corpo estraneo. Il tasso di rilevamento dei corpi estranei intraoculari (CEIO) con TC è riportato fino al 95% e consente di valutare contemporaneamente lesioni intraoculari, fratture orbitarie e lesioni intracraniche.
In presenza di una porta d’ingresso, si deve sempre sospettare un corpo estraneo residuo. Anche se i reperti del segmento anteriore appaiono normali, può essere presente un corpo estraneo intraoculare. La valutazione TC della presenza e posizione del corpo estraneo, della deformazione del bulbo e delle fratture orbitarie è indispensabile; una mancata identificazione può portare a ritardo chirurgico o cecità.
Il trattamento delle ferite oculari penetranti ha come priorità la chiusura della ferita (riparazione primaria) per prevenire infezione e prolasso del contenuto oculare.
Si raccomanda una riparazione primaria entro 24 ore dal trauma. Una revisione sistematica (8497 occhi, 15 studi) ha mostrato che la riparazione entro 24 ore riduce significativamente il rischio di endoftalmite rispetto alla riparazione ritardata (OR 0,39; IC 95% 0,19-0,79; P=0,01)1). D’altra parte, non è stata osservata alcuna differenza significativa nell’acuità visiva finale in base ai tempi di riparazione (OR 0,89; IC 95% 0,61-1,29; P=0,52)1). L’anestesia è generalmente generale.
Utilizzare nylon 10-0. Puntare a una sutura ermetica, ma non stringere eccessivamente i fili per evitare astigmatismo corneale o irregolare; prendere punti più lunghi. Stringere tutti i fili in modo uniforme per prevenire perdite di umore acqueo.
Utilizzare nylon 7-0 (anche nylon 6-0~8-0 è possibile). Prima isolare i quattro muscoli retti e cercare la ferita. Se la ferita è profonda e il muscolo retto dà fastidio, tagliare temporaneamente il tendine. Una volta trovata una parte della ferita da rottura, suturare nell’ordine più facile per garantire la chiusura. Le ferite del limbo corneale vengono suturate prima con nylon 9-0, poi la ferita corneale con nylon 10-0 e la ferita sclerale con nylon 9-0 a punti staccati.
La condotta in caso di incarceramento dell’iride dipende dall’entità del danno e dalla contaminazione.
Iniziare la somministrazione sistemica di antibiotici ad ampio spettro contro batteri Gram-positivi e Gram-negativi prima dell’intervento. La combinazione di vancomicina e una cefalosporina di terza generazione (come ceftazidima) è associata a una riduzione dell’incidenza di endoftalmite. In caso di sospetta endoftalmite, si raccomanda un trattamento invasivo precoce. Iniettare vancomicina 1 mg/0,1 mL e ceftazidima 2,25 mg/0,1 mL nella camera anteriore e nel vitreo. Se l’opacità si estende nel vitreo, eseguire una vitrectomia d’urgenza.
Una volta confermata la presenza di un corpo estraneo intraoculare, deve essere rimosso il più rapidamente possibile. La rimozione viene eseguita principalmente mediante vitrectomia pars plana con micropinze o pinze diamantate. Per le linee guida dettagliate sul trattamento dei corpi estranei intraoculari, si veda la sezione sui corpi estranei intraoculari (IOFB).
In base all’entità del danno tissutale intraoculare, la lensectomia e la vitrectomia possono essere eseguite come chirurgia secondaria. In caso di ferita penetrante limitata al segmento anteriore, spesso non è necessario. Tuttavia, nei seguenti casi, si può prendere in considerazione l’esecuzione in un unico tempo subito dopo la riparazione primaria.
Si raccomanda vivamente una riparazione primaria entro 24 ore dalla lesione. Una revisione sistematica ha mostrato che la riparazione entro 24 ore riduce significativamente il rischio di endoftalmite (OR 0,39; IC 95% 0,19-0,79) 1). Tuttavia, non è stata riscontrata alcuna differenza significativa tra il momento della riparazione entro 24 ore e l’acuità visiva finale.
Se il prolasso è avvenuto da meno di 6-8 ore e non vi è contaminazione grave, si tenta la reposizione dell’iride. In caso di necrosi tissutale o contaminazione grave, si opta per un’iridectomia. In entrambi i casi, la procedura deve essere eseguita in sala operatoria; la manipolazione al letto del paziente è controindicata.
Le ferite penetranti dell’occhio si verificano quando un oggetto appuntito attraversa la parete oculare ad alta velocità. Si verificano più facilmente nei punti in cui la sclera è più sottile, come il limbo corneale o posteriormente agli inserimenti dei muscoli retti. A differenza delle perforazioni, non c’è una ferita di uscita, quindi il contenuto oculare non fuoriesce posteriormente e la forma dell’occhio è in parte preservata. Il prolasso anteriore (incarcerazione dell’iride) è predominante.
L’incarcerazione dell’iride nella ferita lacero-contusa provoca una pupilla a forma di pera. L’iride incarcerata chiude la camera anteriore, ma se lasciata a lungo, aumenta il rischio di necrosi del tessuto irideo e infezione.
Nel trauma penetrante dell’occhio, ci sono due meccanismi di distacco di retina.
Dopo il trattamento iniziale del trauma, possono verificarsi le seguenti modifiche secondarie.
McMaster et al. (2025) hanno condotto una revisione sistematica e meta-analisi sui tempi della riparazione primaria dopo trauma oculare aperto e la loro associazione con gli esiti visivi e l’incidenza di endoftalmite 1). Sono stati inclusi 8497 occhi (15 studi), con il tipo di lesione più frequente rappresentato dalla perforazione con corpo estraneo intraoculare (CEIO). La riparazione entro 24 ore ha ridotto il rischio di endoftalmite con OR 0,39 (IC 95% 0,19-0,79, P=0,01) rispetto alla riparazione ritardata. D’altra parte, non è stata osservata alcuna differenza significativa nell’acuità visiva finale in base ai tempi di riparazione (OR 0,89, IC 95% 0,61-1,29, P=0,52). Gli autori raccomandano fortemente la riparazione entro 24 ore, ma tutti gli studi inclusi erano retrospettivi e non randomizzati, e la certezza delle prove secondo la valutazione GRADE era bassa o molto bassa.
L’Ocular Trauma Score (OTS) è uno strumento di predizione prognostica che stima la probabilità di esito visivo in base all’acuità visiva iniziale, alla presenza di rottura del globo, endoftalmite, ferita perforante, distacco di retina e RAPD. Nel trauma oculare perforante, la combinazione di acuità visiva, RAPD e zona di lesione consente di stratificare la probabilità prognostica.
Kheir et al. (2021) hanno riportato traumi oculari in 39 pazienti (48 occhi) dopo l’esplosione del porto di Beirut 2). Ferite aperte sono state osservate nel 20,8% dei casi, ifema nel 18,8% e lesioni superficiali (lacerazioni congiuntivali e corneali) nel 54,2%. A causa della natura degli esplosivi, molteplici piccoli frammenti penetrano simultaneamente, causando numerose ferite perforanti e CEIO multipli. Viene sottolineata l’importanza della ricerca sistematica di CEIO tramite TC in tutti i pazienti per la gestione oftalmologica degli incidenti esplosivi civili e militari.
McMaster D, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury: A Systematic Review and Meta-Analysis. Ophthalmology. 2025;132:431-441.
Kheir WJ, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021.
Germerott T, Mann N, Axmann S. Penetrating eye injury by dart. Int J Legal Med. 2021;135(2):573-576. PMID: 33336294.