ชนิดประปราย (พบบ่อยที่สุด)
รูปแบบการถ่ายทอดทางพันธุกรรม: ไม่ใช่พันธุกรรม (ประปราย)
การกระจายของรอยโรค: ข้างเดียว, จอประสาทตาส่วนปลาย
แนวทางดำเนินโรค: มักไม่ลุกลาม, ไม่มีอาการ
ภาวะแทรกซ้อนทางระบบ: ไม่มี

hemangioma ชนิด cavernous ของจอตา (retinal cavernous hemangioma) เป็นความผิดปกติของหลอดเลือดจอตาที่ประกอบด้วยกลุ่มหลอดเลือดดำขยายตัวที่มีการไหลต่ำ มักไม่ถ่ายทอดทางพันธุกรรม เป็นตาเดียว ไม่ลุกลาม เกิดเดี่ยวๆ ที่จอตาส่วนปลาย มีรายงานกรณีที่เกี่ยวข้องกับหัวประสาทตาหรือจุดรับภาพ และกรณีที่ถ่ายทอดแบบ autosomal dominant ร่วมกับความผิดปกติของผิวหนัง ระบบประสาทส่วนกลาง และตับ
โรคนี้ไม่ใช่เนื้องอกโดยแท้ แต่จัดเป็นความผิดปกติของหลอดเลือด เป็นกลุ่มก้อนหลอดเลือดที่ประกอบด้วยเซลล์บุผนังหลอดเลือด เซลล์กล้ามเนื้อเรียบ และเซลล์สโตรมา ไม่ใช่การเพิ่มจำนวนของเซลล์เดี่ยว ตามการจำแนกของ International Society for the Study of Vascular Anomalies (ISSVA) จัดเป็นความผิดปกติของหลอดเลือดดำที่มีการไหลต่ำ (venous malformation) และเป็นโรคที่อยู่ในแนวทางการจัดการ hemangioma และความผิดปกติของหลอดเลือดด้วย
ชนิดประปราย (พบบ่อยที่สุด)
รูปแบบการถ่ายทอดทางพันธุกรรม: ไม่ใช่พันธุกรรม (ประปราย)
การกระจายของรอยโรค: ข้างเดียว, จอประสาทตาส่วนปลาย
แนวทางดำเนินโรค: มักไม่ลุกลาม, ไม่มีอาการ
ภาวะแทรกซ้อนทางระบบ: ไม่มี
ชนิด familial (ถ่ายทอดแบบ autosomal dominant)
รูปแบบการถ่ายทอดทางพันธุกรรม: Autosomal dominant
การกระจายของรอยโรค: ข้างเดียวหรือสองข้าง, หลายรอยโรค
แนวทางดำเนินโรค: อาจมีภาวะแทรกซ้อนทางสมอง ผิวหนัง และตับ
ภาวะแทรกซ้อนทางระบบ: Cavernous malformation ในสมอง (CCM), hemangioma ผิวหนัง, hemangioma ตับ
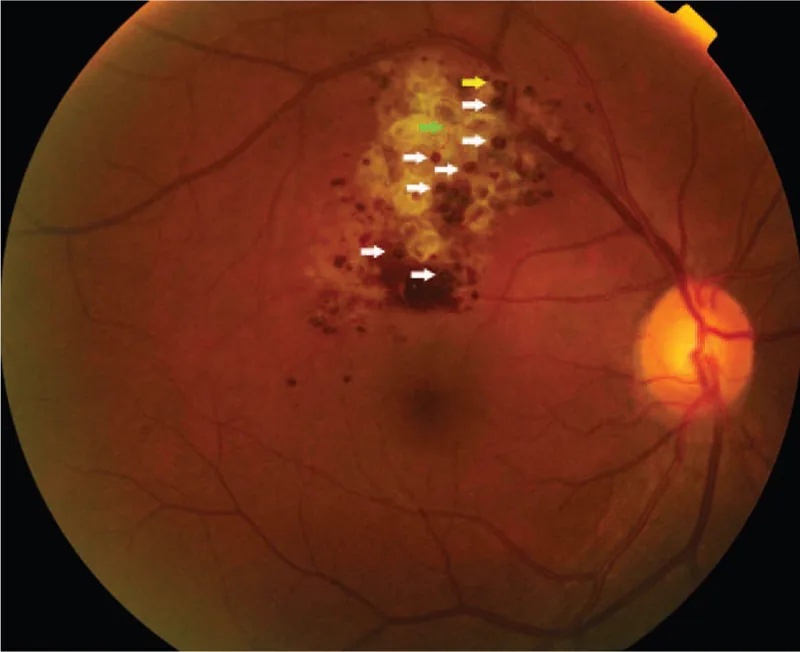
เมื่อรอยโรคจำกัดอยู่บริเวณรอบนอก มักไม่มีอาการ และมักพบโดยบังเอิญจากการตรวจอวัยวะรับภาพ ในกรณีที่รอยโรคลุกลามไปยังหัวประสาทตาหรือจอประสาทตา อาจเกิดความบกพร่องทางการมองเห็นและข้อบกพร่องของลานสายตา หากเยื่อเส้นใยเจริญเกินก่อตัวขึ้นเหนือก้อนเนื้องอกและทำให้เกิดการซึมออกหรือเลือดออกเนื่องจากการดึงรั้ง ผลกระทบต่อการทำงานของการมองเห็นจะชัดเจนขึ้น
ผลการตรวจอวัยวะรับภาพมีความสำคัญมากที่สุดในการวินิจฉัยโรคนี้ ผลการตรวจที่มีลักษณะเฉพาะแสดงไว้ด้านล่าง
การตรวจหลอดเลือดด้วยฟลูออเรสซีนเป็นการตรวจที่มีประโยชน์มากที่สุดในการวินิจฉัยแยกโรค ผลการตรวจที่มีลักษณะเฉพาะแสดงไว้ด้านล่าง
ในการตรวจเอกซเรย์เชื่อมโยงแสง (OCT) รอยโรคจะปรากฏเป็นก้อนนูนสะท้อนแสงสูงคล้ายถุงน้ำที่ยื่นออกมาจากชั้นในของจอประสาทตา ในการตรวจหลอดเลือดด้วย OCT (OCT-A) พบว่าก้อนมีเลือดไหลเวียนภายในน้อย ซึ่งยืนยันลักษณะของความผิดปกติของหลอดเลือดที่มีการไหลต่ำ
กลไกที่แน่ชัดของการเกิด hemangioma โพรงจอประสาทตายังไม่เป็นที่เข้าใจอย่างสมบูรณ์ สันนิษฐานว่าสาเหตุเกิดจากความผิดปกติของการพัฒนาหลอดเลือดในระยะตัวอ่อน กล่าวคือ การเปลี่ยนแปลงแบบ hamartomatous เฉพาะที่ของระบบหลอดเลือดดำ ปัจจัยเสี่ยงจากสิ่งแวดล้อมสำหรับผู้ป่วยที่เกิดขึ้นเองยังไม่ถูกระบุในปัจจุบัน
ในกรณีที่พบในครอบครัว (ถ่ายทอดทางพันธุกรรมแบบ autosomal dominant) มีพื้นฐานทางพันธุกรรมร่วมกับความผิดปกติของโพรงสมอง (CCM) มีการระบุยีนก่อโรคของความผิดปกติของโพรงสมองสามยีน และมีรายงานความสัมพันธ์กับความผิดปกติของหลอดเลือดทั่วร่างกายรวมถึงรอยโรคที่ตา1)
| ยีน | ชื่ออื่น | โปรตีนที่เข้ารหัส | หน้าที่หลัก |
|---|---|---|---|
| CCM1 | KRIT1 | Krev interaction trapped 1 | การยึดเกาะเซลล์และสภาวะสมดุลของเยื่อบุผนังหลอดเลือด |
| CCM2 | MGC4607 | Malcavernin | การจับกับ CCM1 และการส่งสัญญาณ |
| CCM3 | PDCD10 | การตายของเซลล์แบบโปรแกรม 10 | ควบคุมการตายของเซลล์และการซึมผ่านของหลอดเลือด |
การกลายพันธุ์ของยีนเหล่านี้เกี่ยวข้องกับการยึดเกาะของเซลล์บุผนังหลอดเลือด การส่งสัญญาณ และการควบคุมการซึมผ่าน ทำให้เกิดการขยายตัวของหลอดเลือดดำและผนังหลอดเลือดอ่อนแอ2)
ข้อมูลอุบัติการณ์ที่แม่นยำมีจำกัด แต่ cavernoma จอประสาทตาถือเป็นโรคหายาก3) ความชุกของ cavernoma สมองในประชากรอยู่ที่ 0.1-0.5% แต่สัดส่วนที่มีรอยโรคที่ตาน้อยกว่า ไม่มีข้อมูลที่ชัดเจนเกี่ยวกับอายุหรือเพศที่พบบ่อย กรณีในครอบครัวพบได้ยาก แต่มีรายงานหลายครอบครัวที่มี hemangioma ร่วมกันในสมอง ผิวหนัง และตับ
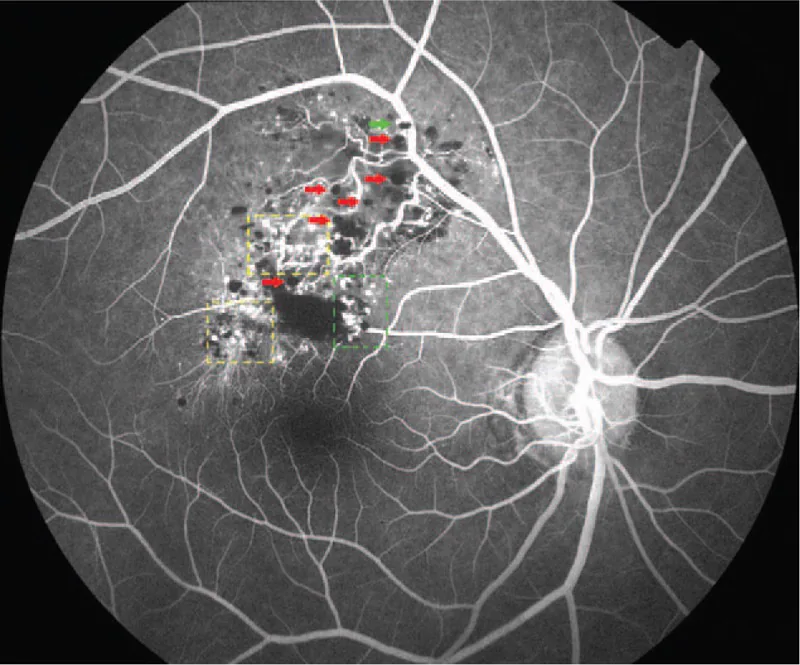
การวินิจฉัยขึ้นอยู่กับลักษณะการตรวจพบที่จอประสาทตา (ก้อนหลายถุงสีแดงเข้มคล้ายพวงองุ่น) และผลการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (fluorescent cap sign, รูปแบบการเติมของหลอดเลือดดำที่มีการรั่วของฟลูออเรสซีนน้อย) ในกรณีทั่วไป ไม่จำเป็นต้องตัดชิ้นเนื้อและสามารถวินิจฉัยทางคลินิกได้
ในกรณีของ cavernous hemangioma จอประสาทตาที่มีประวัติครอบครัว (ถ่ายทอดทางพันธุกรรมแบบ autosomal dominant) มีความสัมพันธ์ทางพันธุกรรมกับ cavernous malformation ในสมอง (CCM) การกลายพันธุ์ของยีน CCM1, CCM2 และ CCM3 เป็นสาเหตุร่วมกัน ทำให้เกิดความผิดปกติของหลอดเลือดหลายตำแหน่งในจอประสาทตา สมอง ผิวหนัง และตับ ในกรณีที่มีประวัติครอบครัว จำเป็นต้องทำ MRI สมองด้วยสารทึบรังสีเพื่อแยกรอยโรคในสมองที่ยังไม่ถูกตรวจพบ (ซึ่งอาจทำให้เกิดอาการชักหรือเลือดออกในสมอง) ในกรณีที่ไม่มีประวัติครอบครัว ยังไม่พบความสัมพันธ์กับรอยโรคในสมอง
การวินิจฉัยแยกโรคที่สำคัญที่สุดของ cavernous hemangioma จอประสาทตาคือ retinal capillary hemangioblastoma (โรค VHL) การตรวจ fluorescein angiography เป็นจุดสำคัญที่สุดในการแยกโรคทั้งสอง
| โรค | ลักษณะที่พบในจอตา | ลักษณะที่พบใน FA | ภาวะแทรกซ้อนทั่วร่างกาย | การรักษา |
|---|---|---|---|---|
| Cavernous hemangioma จอประสาทตา | ก้อนสีแดงเข้มหลายพู (คล้ายพวงองุ่น) | การเติมของหลอดเลือดดำช้า, fluorescent cap sign, การรั่วซึมน้อย | CCM (แบบครอบครัว) | โดยทั่วไปเฝ้าสังเกต |
| หลอดเลือดฝอยจอประสาทตาผิดปกติ (โรค VHL) | ก้อนเนื้องอกกึ่งโปร่งใสสีส้มแดง ร่วมกับหลอดเลือดนำเข้าและออกที่ขยายตัว | การเติมสารในระยะหลอดเลือดแดงอย่างรวดเร็ว การรั่วของฟลูออเรสซีนอย่างมาก | เนื้องอก VHL (เช่น มะเร็งเซลล์ไต) | เลเซอร์ - การผ่าตัด - ยาต้าน VEGF |
| โรค Coats | จอประสาทตาลอกแบบมีน้ำใต้จอตา โป่งพองของหลอดเลือดฝอย | การรั่วอย่างมากจากหลอดเลือดฝอยโป่งพอง | ไม่มี (พบบ่อยในเด็ก) | เลเซอร์ - การผ่าตัด |
| เนื้องอกหลอดเลือดจอประสาทตาชนิดเจริญเกิน | ก้อนสีขาวเหลืองบริเวณรอบนอก | การเติมสารแบบค่อยเป็นค่อยไป การรั่ว | ไม่มี | เลเซอร์ - PDT |
โรคทั้งสองเป็นรอยโรคหลอดเลือดที่จอประสาทตา แต่สามารถแยกความแตกต่างได้ชัดเจนด้วยการตรวจหลอดเลือดด้วยฟลูออเรสซีน ใน hemangioblastoma จอประสาทตา (โรค VHL) จะมีก้อนสีส้มแดงร่วมกับหลอดเลือดนำเข้าและนำออกที่ขยายตัว และในการตรวจ FA จะเติมสารอย่างรวดเร็วในระยะหลอดเลือดแดงและมีการรั่วของฟลูออเรสซีนอย่างมาก ในทางกลับกัน hemangioma โพรงจอประสาทตามีลักษณะเฉพาะคือการเติมสารช้าในระยะหลอดเลือดดำและเครื่องหมาย fluorescent cap โดยมีการรั่วของฟลูออเรสซีนน้อยมากแม้ในระยะหลัง ในการตรวจอวัยวะรับภาพ hemangioma โพรงจอประสาทตาจะปรากฏเป็นก้อนหลายช่องสีแดงเข้มคล้ายพวงองุ่น และโดยปกติสามารถแยกความแตกต่างได้
hemangioma โพรงจอประสาทตาเป็นโรคที่ไม่ลุกลาม และโดยปกติไม่จำเป็นต้องรักษา อาจเกิดเยื่อพังผืดเจริญบนรอยโรค ซึ่งอาจทำให้เกิดสารน้ำรั่วหรือเลือดออกเนื่องจากการดึงรั้ง ในกรณีที่ไม่มีอาการและไม่มีภาวะแทรกซ้อน ให้ติดตามผลเป็นระยะด้วยการตรวจอวัยวะรับภาพ
พิจารณาการรักษาเมื่อเกิดภาวะแทรกซ้อนดังต่อไปนี้
การผ่าตัดน้ำวุ้นตา: ในกรณีที่เกิดจอประสาทตาลอกจากการดึงรั้ง หรือเลือดออกในน้ำวุ้นตาจากเยื่อพังผืดเจริญ ให้พิจารณาการผ่าตัดน้ำวุ้นตา เนื่องจากเป็นความผิดปกติของหลอดเลือดที่มีการไหลต่ำ ความเสี่ยงของการมีเลือดออกระหว่างและหลังผ่าตัดจึงใกล้เคียงกับการผ่าตัดจอประสาทตาทั่วไป วรรณกรรมส่วนใหญ่เป็นรายงานผู้ป่วย และหลักฐานขนาดใหญ่มีจำกัด4)
การจี้แข็งด้วยเลเซอร์: เนื่องจากเป็นความผิดปกติของหลอดเลือดที่มีการไหลต่ำ การตอบสนองต่อการจี้แข็งจึงไม่ดี ปัจจุบันไม่แนะนำให้ใช้อย่างจริงจัง
ในกรณีที่มีประวัติครอบครัว นอกจากการจัดการรอยโรคทางตาแล้ว การจัดการทางระบบประสาทสำหรับ cavernoma ในสมองก็มีความสำคัญ สำหรับรอยโรคในสมอง หากไม่มีอาการ การเฝ้าสังเกตเป็นพื้นฐาน แต่หากมีอาการชักหรืออาการทางระบบประสาท ควรพิจารณาการใช้ยาหรือการผ่าตัด5)
โดยปกติไม่จำเป็นต้องรักษา เป็นความผิดปกติของหลอดเลือดที่ไม่ลุกลาม และในกรณีที่ไม่มีอาการ การติดตามผลเป็นระยะด้วยการตรวจอวัยวะรับภาพเป็นแนวทางพื้นฐาน เฉพาะเมื่อเกิดภาวะแทรกซ้อนจากการดึงรั้งของเยื่อพังผืด (จอประสาทตาลอกแบบดึงรั้ง, เลือดออกในน้ำวุ้นตา) จึงจะพิจารณาผ่าตัดน้ำวุ้นตา การจี้ด้วยเลเซอร์ไม่ได้ผลเนื่องจากมีการไหลเวียนต่ำ และโดยทั่วไปไม่ทำ ในกรณีที่มีประวัติครอบครัว นอกจากการติดตามทางจักษุแล้ว จำเป็นต้องจัดการทั่วร่างกายสำหรับ cavernoma ในสมอง
cavernoma จอประสาทตาไม่ใช่เนื้องอก แต่เป็นความผิดปกติของหลอดเลือด เป็นกลุ่มก้อนของหลอดเลือดที่ประกอบด้วยเซลล์บุผนังหลอดเลือด เซลล์กล้ามเนื้อเรียบ และเซลล์คั่นระหว่างหน้า และไม่ใช่การเพิ่มจำนวนของเซลล์เดี่ยว (การเพิ่มจำนวนแบบเนื้องอก) ซึ่งเป็นลักษณะสำคัญ ในการจำแนกประเภทของ ISSVA (สมาคมนานาชาติเพื่อการศึกษาความผิดปกติของหลอดเลือด) ปี 2018 ที่ปรับปรุงใหม่ จัดเป็นความผิดปกติของหลอดเลือดดำที่มีการไหลต่ำ (venous malformation) และแตกต่างจากความผิดปกติของหลอดเลือดแดง-ดำ (การไหลสูง)6)
ในกรณีที่มีประวัติครอบครัว (ถ่ายทอดแบบ autosomal dominant) การกลายพันธุ์แบบสูญเสียหน้าที่ของยีน CCM มีบทบาทสำคัญ CCM1 (KRIT1) ควบคุมวิถี integrin ที่เกี่ยวข้องกับการยึดเกาะระหว่างเซลล์ CCM2 (malcavernin) ทำหน้าที่เป็นโปรตีนโครงร่างสำหรับ CCM1 CCM3 (PDCD10) เกี่ยวข้องกับการควบคุม apoptosis และการซึมผ่านของหลอดเลือด2) การกลายพันธุ์เหล่านี้ทำให้เกิดการสลายของการยึดเกาะระหว่างเซลล์บุผนังหลอดเลือด → การเปลี่ยนสภาพจากเซลล์บุผนังหลอดเลือดเป็นเซลล์มีเซนไคม์ (endothelial-to-mesenchymal transition) → การขยายตัวของหลอดเลือดและการซึมผ่านที่เพิ่มขึ้น
ในกรณีที่เกิดขึ้นเอง (ไม่ใช่ทางพันธุกรรม) สงสัยว่ามีความผิดปกติเฉพาะที่ในการพัฒนาหลอดเลือดเนื่องจากการกลายพันธุ์ของเซลล์ร่างกาย (somatic mutation) เชื่อว่าความผิดปกติในระหว่างกระบวนการสร้างหลอดเลือดจอประสาทตาในระยะตัวอ่อนทำให้เกิดการขยายตัวของหลอดเลือดดำหลายช่องคล้ายพวงองุ่น แต่กลไกโดยละเอียดยังไม่เป็นที่ทราบแน่ชัด
การเป็นความผิดปกติของหลอดเลือดดำที่มีการไหลต่ำเป็นตัวกำหนดลักษณะทางคลินิกของโรคนี้ เนื่องจากการไหลเวียนของเลือดต่ำ จึงเกิดลักษณะดังต่อไปนี้:
บนพื้นผิวของความผิดปกติของหลอดเลือด (ด้านแก้วตา) อาจเกิด gliotic cap หรือเยื่อพังผืดเจริญเกินขึ้นได้ การหดตัวของเยื่อนี้ทำให้เกิดจอประสาทตาลอกแบบดึงรั้งหรือเลือดออกในแก้วตา เยื่อพังผืดเจริญเกินไม่ใช่เนื้องอก แต่เป็นการเจริญเกินแบบปฏิกิริยาทุติยภูมิ
ความเข้าใจเกี่ยวกับกลไกระดับโมเลกุลจากการกลายพันธุ์ของยีน CCM กำลังก้าวหน้า ในการทดลองในสัตว์ สารยับยั้งสัญญาณ Rho/ROCK และสารยับยั้งเส้นทาง PI3K/Akt/mTOR แสดงผลลัพธ์ที่มีแนวโน้มดีในแบบจำลอง cavernoma ในสมอง 7) การประยุกต์ใช้กับรอยโรคทางตาจำเป็นต้องมีการวิจัยเพิ่มเติม
การตรวจแผงยีนหลายยีนด้วยการหาลำดับรุ่นใหม่ (NGS) แพร่หลายมากขึ้น และใช้ในการวินิจฉัยยืนยันกรณีครอบครัว การวินิจฉัยพาหะ และการให้คำปรึกษาทางพันธุกรรมแก่ครอบครัว การตีความตัวแปรก่อโรคของการกลายพันธุ์ของยีน CCM ก็กำลังสะสมมากขึ้น 1)
เกี่ยวกับการจัดการภาวะแทรกซ้อนแบบดึงรั้งด้วยการผ่าตัดแก้วตา วรรณกรรมระดับรายงานผู้ป่วยและชุดผู้ป่วยกำลังสะสมมากขึ้น 4,8) ยังไม่มีการทดลองแบบสุ่มมีกลุ่มควบคุมขนาดใหญ่ และจำเป็นต้องมีการศึกษาไปข้างหน้าในอนาคต
Fischer A, Zalvide J, Faurobert E, et al. Cerebral cavernous malformations: from CCM genes to endothelial cell homeostasis. Trends Mol Med. 2013;19(5):302-308.
Couteulx SL, Jung HH, Labauge P, et al. Truncating mutations in CCM1, encoding KRIT1, cause hereditary cavernous angiomas. Nat Genet. 1999;23(2):189-193.
Gass JDM. Cavernous hemangioma of the retina. A neuro-oculocutaneous syndrome. Am J Ophthalmol. 1971;71(4):799-814.
Messmer EP, Font RL, Laqua H, et al. Cavernous hemangioma of the retina. Immunohistochemical and ultrastructural observations. Arch Ophthalmol. 1984;102(3):413-418.
Haller JA Jr, Dortz J, Goldberg MF. Familial retinal cavernous hemangiomas. Arch Ophthalmol. 1979;97(5):879-883.
ISSVA Classification of Vascular Anomalies. International Society for the Study of Vascular Anomalies. 2018 update. Available at: https://www.issva.org.
Lewis RA, Cohen BH, Wise GN. Cavernous haemangioma of the retina and optic disc. A report of three cases and a review of the literature. Br J Ophthalmol. 1975;59(8):422-434.
Shields JA, Shields CL, Timmers E, et al. Spectrum of vitreoretinal surgery. Retina. 1992;12(1):1-11.