多發性硬化症/視神經炎

神經眼科中的OCT血管攝影
一目瞭然的要點
Section titled “一目瞭然的要點”1. 神經眼科中的OCT血管造影
Section titled “1. 神經眼科中的OCT血管造影”OCT血管造影(OCTA)是一種利用OCT(光學同調斷層掃描)原理非侵入性可視化血管的影像診斷技術。OCT發明於1990年代,基於低同調干涉法生成高解析度斷層影像,已成為眼科最重要的診斷影像方法之一。
傳統OCT對微血管和視網膜組織的對比度較低,監測血管變化的能力有限。螢光素眼底血管攝影(FA)和靛青綠血管攝影(ICGA)需要靜脈注射顯影劑,存在過敏性休克風險,且僅提供二維影像,無法獲得病變深度資訊。
OCTA克服了這些限制,無需顯影劑即可三維可視化不同深度的血管。適用於引起視網膜循環異常的疾病(如糖尿病視網膜病變、視網膜靜脈阻塞)、視神經循環異常的疾病(如青光眼、缺血性視神經病變)以及脈絡膜新生血管形成的疾病。
在神經眼科領域,視盤周圍的**放射狀視盤周圍微血管(RPC)**評估尤為重要。血管密度減少與眼底檢查中視網膜神經纖維層缺損(NFLD)的區域一致。
2. OCTA所見與神經眼科臨床應用
Section titled “2. OCTA所見與神經眼科臨床應用”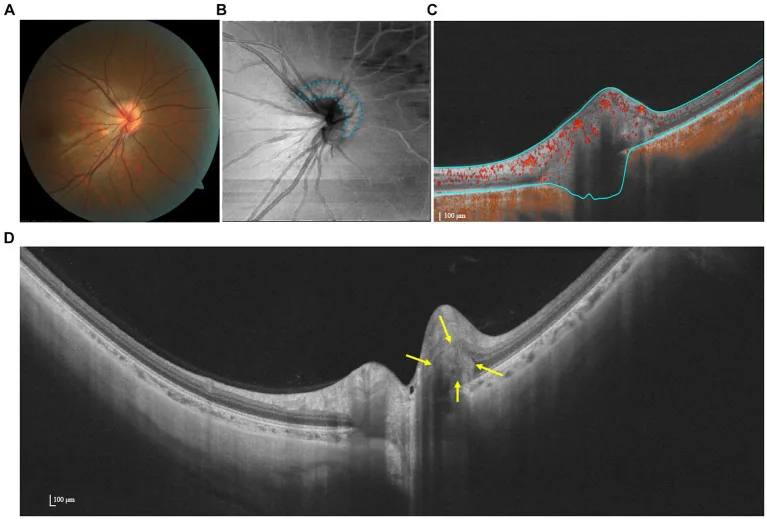
OCTA觀察到的主要所見
Section titled “OCTA觀察到的主要所見”在神經眼科疾病中,OCTA觀察到的主要血管變化如下。
- 血管密度降低(微血管缺損):見於視神經萎縮、青光眼及視神經炎後。分佈與NFLD區域一致。
- 血管擴張和迂曲:在視乳頭水腫急性期及部分視神經炎中觀察到。
- 血流空區(訊號缺失):在脈絡膜微血管層水平檢測到的血流消失區域。用於評估全身性發炎疾病如VKH病和肉芽腫性多血管炎的脈絡膜病變。
- 纏結的血管球(線球狀血管形成):視乳頭水腫時視盤表面微血管擴張迂曲形成的特徵性模式。
主要適應症及特徵性OCTA表現
Section titled “主要適應症及特徵性OCTA表現”缺血性視神經病變
非動脈炎性前部缺血性視神經病變(非動脈炎性):在急性期和慢性期均可觀察到乳頭周圍毛細血管的血流障礙。顳側扇區的血流密度最高,在非動脈炎性前部缺血性視神經病變眼中受損最嚴重。慢性期的視神經乳頭和乳頭周圍血管密度與RNFL損傷和視野缺損直接相關。
AAION(動脈炎性):特徵包括淺層乳頭周圍毛細血管擴張,以及淺層和深層視網膜毛細血管的局部無灌注。
遺傳性及退化性疾病
LHON(萊伯遺傳性視神經病變):假性水腫期可見微血管擴張。描述了各階段脈絡膜微血管板消失的模式:早期亞急性期從顳側開始減少,慢性期所有區域均減少。
視神經萎縮:視乳頭周圍微血管減少。由於代謝活動降低,透過自身調節機制導致血流減少。
青光眼
POAG(原發性開放隅角青光眼):視乳頭內、黃斑及視乳頭周圍血管密度和血流指數降低。
NTG(正常眼壓青光眼):視乳頭周圍微血管密度降低,與原發性開放隅角青光眼相似但程度較輕。在疑似青光眼病例中,可能在視力下降前即可檢測到血流束指數降低。
視乳頭水腫與假性視乳頭水腫的鑑別
Section titled “視乳頭水腫與假性視乳頭水腫的鑑別”OCTA有助於鑑別視乳頭水腫和假性視乳頭水腫。
- 視乳頭水腫:視乳頭表面毛細血管擴張迂曲,形成「血管纏結球」。視乳頭周圍毛細血管密度與對照眼保持相同水平。無血管脫落。
- 假性視乳頭水腫:視乳頭周圍毛細血管密度降低。
視乳頭水腫時,水腫遮擋了深層毛細血管,但水腫上可見毛細血管,視乳頭周圍血管密度與對照眼保持相同。而假性視乳頭水腫(如視乳頭玻璃膜疣)則顯示血管密度降低,這一差異是鑑別的依據。
急性期表現與黃斑部評估
Section titled “急性期表現與黃斑部評估”在伴有視乳頭水腫的視神經炎或前部缺血性視神經病變(AION)中,由於軸漿運輸障礙導致cpRNFL增厚,急性期軸突損傷的檢測較為困難。黃斑部視網膜內層分析(如神經節細胞複合體GCC)比cpRNFL分析能更早檢測到變薄。
在引起中心暗點或盲點中心暗點的視神經疾病中,會出現反映乳頭黃斑束(PMB)損傷的變薄模式。OCTA顯示與PMB變薄區域一致的RPC密度降低。
3. OCTA的原理、技術特點與限制
Section titled “3. OCTA的原理、技術特點與限制”OCTA反覆對眼底同一位置進行成像,僅檢測運動部分(紅血球)作為隨機信號變化。它利用流動的紅血球在掃描間產生的信號變化比靜止組織更大的原理。
主要有兩種檢測方法。
- 振幅去相關法:檢測兩個B掃描之間的振幅差異。
- 相位變異法:檢測光波的相位變化。
代表性演算法是SSADA(分譜振幅去相關血管造影)。它將OCT光譜分割成更窄的波段,並平均每個波段的強度去相關,從而顯著提高訊號雜訊比(SNR)。
自動分割與評估層
Section titled “自動分割與評估層”OCTA自動生成四個層面的en face影像。
| 層 | 名稱 | 主要評估對象 |
|---|---|---|
| 淺層 | 淺層視網膜血管網(SCP) | 視網膜神經纖維層至神經節細胞層 |
| 深層 | 深層視網膜血管叢(DCP) | 內顆粒層周邊 |
| 外視網膜 | 外層視網膜 | 通常無血管 |
| 深層 | 脈絡膜微血管板(CC) | Bruch膜外側10~30μm |
不同機型的分割設定不同。RPC和SCP通常合併顯示為SCP。有觀點認為SS-OCT在顯示脈絡膜微血管板方面優於SD-OCT。
OCTA的優點與限制
Section titled “OCTA的優點與限制”OCTA的優點如下:
- 無需顯影劑:無過敏反應風險,可重複執行。
- 檢查時間短:患者負擔小。
- 三維評估:可分層、立體觀察血管網絡。
- 定量分析:可輸出血管密度、血流指數等定量參數。
另一方面,需注意以下限制與假影。
- 影像品質下降:在白內障或玻璃體混濁的眼睛,微血管網難以顯示。注意不要誤判為無灌流區域。
- 眼球與臉部運動假影:拍攝中的動作導致白線或變形。
- 投影假影:淺層訊號投影到深層。
- 無法偵測螢光滲漏:無法判別螢光滲漏,因此不能完全取代血管攝影。
- 拍攝範圍限制:可選擇3mm×3mm至12mm×12mm,但拍攝範圍與畫質成反比。
主要假影包括:白內障或玻璃體混濁導致的訊號強度降低(注意與無灌流區域混淆)、眼球或臉部運動導致的白線或扭曲、淺層訊號向深層投射(投射假影)。判讀時確認與B掃描的對應關係很重要。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”OCTA的具體操作
Section titled “OCTA的具體操作”OCTA的實施步驟和評估要點如下所示。
- 設定掃描範圍:根據評估目的進行調整。對於微血管層級的精细評估,建議使用3×3mm等窄視角。需要廣角評估時選擇12×12mm。
- 確認自動分割:自動生成SCP、DCP、外視網膜、CC四層en face影像,但不同機型設定不同,務必與B掃描對應確認。
- 定量參數評估:測量視乳頭周圍血管密度、RPC密度、ONH血流指數(ONH-FI)等。
與FA/ICGA的比較
Section titled “與FA/ICGA的比較”各檢查方法的特性總結如下。
| 特性 | OCTA | FA | ICGA |
|---|---|---|---|
| 顯影劑 | 不需要 | 需要 | 需要 |
| 深度資訊 | 三維(分層) | 二維 | 二維 |
| 螢光滲漏 | 無法檢測 | 可檢測 | 可檢測 |
| 定量性 | 高 | 低 | 低 |
| 重複施行 | 容易 | 困難 | 困難 |
神經眼科主要評估參數
Section titled “神經眼科主要評估參數”以下為神經眼科中使用OCTA時的代表性評估指標。
- 視乳頭周圍血管密度:已報告與非動脈炎性前部缺血性視神經病變及青光眼的嚴重程度和視野缺損相關。
- RPC密度(放射狀視乳頭周圍微血管密度):可按區域評估,確認與病變部位的對應關係1)。
- ONH血流指數(ONH-FI):量化ONH整體血流的指標。已報告在多發性硬化症和青光眼中降低。
- 脈絡膜微血管板的血流空窗(訊號缺失):量化CC的無灌注區域,用於評估葡萄膜炎和全身性血管炎的脈絡膜病變2)。
與LSFG的互補關係
Section titled “與LSFG的互補關係”OCTA與雷射斑點血流成像(LSFG)具有互補作用。OCTA評估血管結構(密度和形態),而LSFG量化血流速度。兩者合併使用可實現更全面的循環評估4)。
6. OCTA原理的詳細與視神經的血管支配
Section titled “6. OCTA原理的詳細與視神經的血管支配”訊號偵測的詳細機制
Section titled “訊號偵測的詳細機制”透過同一部位的重複掃描,將動態成分(紅血球)與靜態成分(組織)分離。SSADA演算法透過平均化方法(體積平均)減少由細微眼球運動引起的背景雜訊。
脈絡膜微血管層(CC)的成像在Bruch膜外側10–30微米的深度進行。正面影像的外觀呈顆粒狀而非網狀結構。這歸因於橫向解析度的限制、背景雜訊以及血管的不連續性。
視神經盤的血管支配
Section titled “視神經盤的血管支配”視神經盤(ONH)由眼動脈的終末支——後短睫狀動脈(SPC動脈)供血。SPC動脈從眼動脈分出,並分成10–20支。
各部位的血管支配如下。
- 篩狀板前部:由SPC動脈和視網膜循環來源的微血管混合支配。
- 篩狀板:由SPC動脈(直接或經由Zinn-Haller動脈環)支配。
- 篩狀板後部:由軟腦膜血管支配。
自我調節機制
Section titled “自我調節機制”ONH血流依賴於眼灌注壓(OPP = 平均動脈壓 − 眼壓)。血管內皮釋放的内皮素-1和一氧化氮參與調節,動物實驗顯示在OPP≥30 mmHg範圍内自我調節有效。
在視神經萎縮中,隨著視乳頭周圍神經纖維數量減少,代謝活動降低,透過自身調節導致血流減少。這表現為血管密度降低。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”先天性視神經發育不全(NOH)
Section titled “先天性視神經發育不全(NOH)”Yoshimura等人(2024年)報告了一名20歲女性先天性鼻側視神經發育不全(NOH)病例1)。使用OCTA(Nidek RS-3000 Advance 2,4.5mm×4.5mm)定量評估RPC密度,患眼鼻側RPC密度顯著降低至19%(上方51%、顳側58%、下方38%)。這與cpRNFL變薄區域和Humphrey視野的楔形缺損部位一致,顯示OCTA有助於闡明NOH的臨床特徵和病理生理學。
Vogt-小柳-原田病(VKH)
Section titled “Vogt-小柳-原田病(VKH)”Erba等人(2021年)報告了一名24歲男性急性VKH病例2)。OCTA(Topcon DRI OCT Triton Plus)檢測到脈絡膜毛細血管層的血流空斑,與ICGA的低螢光區域相關。經潑尼松龍60mg/日逐漸減量聯合環孢素A 100mg每日兩次治療後,最佳矯正視力恢復至雙眼20/20,脈絡膜厚度從初診時右眼712μm、左眼750μm降至3個月後右眼538μm、左眼548μm。治療後血流空斑也顯著減少,表明OCTA可用於監測疾病活動性。
肉芽腫性多血管炎(GPA)
Section titled “肉芽腫性多血管炎(GPA)”Mehta等人(2022年)報告了一名61歲男性肉芽腫性多血管炎病例3)。右眼表現為表層毛細血管脫落,左眼表現為AION,OCTA無創檢測到表層毛細血管叢的毛細血管脫落和脈絡膜毛細血管層的血流空斑。經甲潑尼龍500mg×3天聯合環磷酰胺500mg單次免疫抑制治療後,1個月時OCTA表現顯著改善。OCTA能夠檢測到臨床不可見的脈絡膜病變。
視盤黑色素細胞瘤
Section titled “視盤黑色素細胞瘤”Tsai等人(2023)使用OCTA和LSFG對一名50歲女性視神經乳頭黑色素細胞瘤患者進行了循環評估4)。OCTA檢測到腫瘤內深層視網膜血管網絡,患眼乳頭和黃斑部的LSFG MBR(平均血管密度比)低於健眼(乳頭MBR:患眼23.0±0.8 vs 健眼26.5±1.9)。FA僅能透過染料阻滯效應進行評估,而OCTA克服了這一局限。與LSFG聯合使用可實現更全面的循環評估。
MOG抗體相關視神經炎(MOG-ON)
Section titled “MOG抗體相關視神經炎(MOG-ON)”在MOG-ON中,與健康對照組相比,已確認視乳頭周圍和中心凹旁血管密度降低。血管密度降低與ON發作次數、pRNFL厚度和視力相關,提示視網膜血管減少可能繼發於視網膜變性導致的代謝需求下降。
OCTA具有非侵入性、可重複進行的特點,有望在以下方面實現臨床應用。
- 青光眼的早期檢測:可能在視力下降前檢測到血流變化。
- 視神經疾病的進展監測:可定量追蹤血管密度的隨時間變化。
- 治療效果判定:可用於客觀評估治療反應,例如免疫抑制治療後flow void的改善。
- 神經退化性疾病(如阿茲海默症):正在研究其在視網膜神經結構和微血管評估中的應用。
有前景的領域包括青光眼的早期檢測(在視力下降前檢測血流變化)、視神經疾病的進展監測(血管密度的隨時間定量評估)以及全身性血管炎中視網膜和脈絡膜病變的非侵入性評估。利用治療後flow void變化作為指標來評估免疫抑制療法效果的应用也在推進中。
8. 參考文獻
Section titled “8. 參考文獻”- Yoshimura M, Hashimoto Y, Hatanaka A, Yoshitomi T. Findings of optical coherence tomography angiography of nasal optic disc hypoplasia. Am J Ophthalmol Case Rep. 2024;36:102198.
- Erba S, Govetto A, Scialdone A, Casalino G. Role of optical coherence tomography angiography in Vogt-Koyanagi-Harada disease. GMS Ophthalmol Cases. 2021;11:Doc06.
- Mehta S, Chitnis N, Medhekar A. Utility of Optical Coherence Tomography Angiography (OCTA) in Granulomatosis With Polyangiitis. Cureus. 2022;14(2):e22612.
- Tsai TY, Tsai YJ, Chu YC, Hwang YS, Liao YL. Ocular circulation change in optic disc melanocytoma — a case report and a review of the literature. BMC Ophthalmol. 2023;23:33.
