多发性硬化症/视神经炎

神经眼科中的OCT血管成像
一目了然的要点
Section titled “一目了然的要点”1. 神经眼科中的OCT血管成像
Section titled “1. 神经眼科中的OCT血管成像”OCT血管成像(OCTA)是一种利用OCT(光学相干断层扫描)原理无创可视化血管的成像诊断技术。OCT发明于20世纪90年代,基于低相干干涉法生成高分辨率断层图像,已成为眼科最重要的诊断成像方法之一。
传统OCT对毛细血管和视网膜组织的对比度较低,监测血管变化的能力有限。荧光素眼底血管造影(FA)和吲哚青绿血管造影(ICGA)需要静脉注射造影剂,存在过敏休克风险,且仅提供二维图像,无法获得病变深度信息。
OCTA克服了这些局限,无需造影剂即可三维可视化不同深度的血管。适用于引起视网膜循环异常的疾病(如糖尿病视网膜病变、视网膜静脉阻塞)、视神经循环异常的疾病(如青光眼、缺血性视神经病变)以及脉络膜新生血管形成的疾病。
在神经眼科领域,视盘周围的**放射状视盘周围毛细血管(RPC)**评估尤为重要。血管密度减少与眼底检查中视网膜神经纤维层缺损(NFLD)的区域一致。
2. OCTA表现及在神经眼科中的临床应用
Section titled “2. OCTA表现及在神经眼科中的临床应用”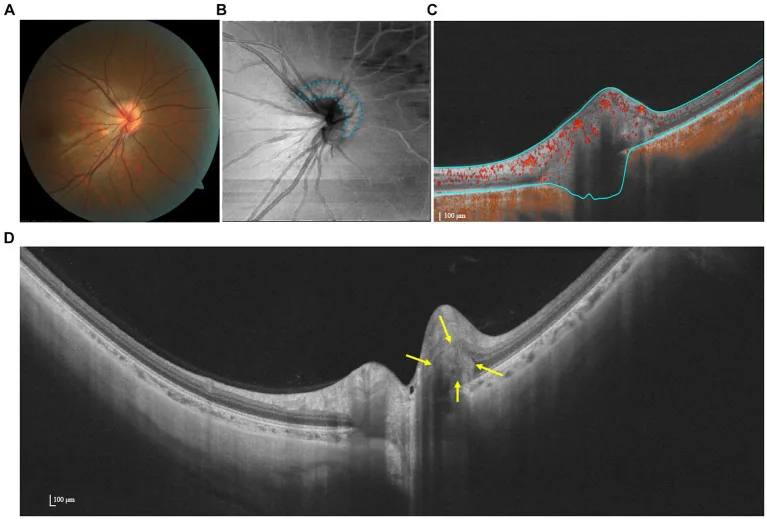
OCTA观察到的主要表现
Section titled “OCTA观察到的主要表现”在神经眼科疾病中,OCTA观察到的主要血管变化如下。
- 血管密度降低(毛细血管无灌注):见于视神经萎缩、青光眼及视神经炎后。分布与NFLD区域一致。
- 血管扩张和迂曲:在视乳头水肿急性期及部分视神经炎中观察到。
- 血流空区(信号缺失):在脉络膜毛细血管层水平检测到的血流消失区域。用于评估全身性炎症性疾病如VKH病和肉芽肿性多血管炎的脉络膜病变。
- 缠结的血管球(线球状血管形成):视乳头水肿时视盘表面毛细血管扩张迂曲形成的特征性模式。
主要适应症及特征性OCTA表现
Section titled “主要适应症及特征性OCTA表现”缺血性视神经病变
非动脉炎性前部缺血性视神经病变(非动脉炎性):在急性期和慢性期均可观察到视乳头周围毛细血管的血流障碍。颞侧扇区的血流密度最高,在非动脉炎性前部缺血性视神经病变眼中受损最严重。慢性期的视乳头和视乳头周围血管密度与RNFL损伤和视野缺损直接相关。
AAION(动脉炎性):特征包括浅层视乳头周围毛细血管扩张,以及浅层和深层视网膜毛细血管的局灶性无灌注。
遗传性及退行性疾病
LHON(Leber遗传性视神经病变):假性水肿期可见毛细血管扩张。描述了各阶段脉络膜毛细血管板消失的模式:早期亚急性期从颞侧开始减少,慢性期所有区域均减少。
视神经萎缩:视乳头周围微血管减少。由于代谢活动降低,通过自身调节机制导致血流减少。
青光眼
视乳头水肿与假性视乳头水肿的鉴别
Section titled “视乳头水肿与假性视乳头水肿的鉴别”OCTA有助于鉴别视乳头水肿和假性视乳头水肿。
- 视乳头水肿:视乳头表面毛细血管扩张迂曲,形成“血管缠结球”。视乳头周围毛细血管密度与对照眼保持相同水平。无血管脱落。
- 假性视乳头水肿:视乳头周围毛细血管密度降低。
视乳头水肿时,水肿遮挡了深层毛细血管,但水肿上可见毛细血管,视乳头周围血管密度与对照眼保持相同。而假性视乳头水肿(如视乳头玻璃膜疣)则显示血管密度降低,这一差异是鉴别的依据。
急性期表现与黄斑部评估
Section titled “急性期表现与黄斑部评估”在伴有视乳头水肿的视神经炎或前部缺血性视神经病变(AION)中,由于轴浆运输障碍导致cpRNFL增厚,急性期轴突损伤的检测较为困难。黄斑部视网膜内层分析(如神经节细胞复合体GCC)比cpRNFL分析能更早检测到变薄。
在引起中心暗点或盲点中心暗点的视神经疾病中,会出现反映乳头黄斑束(PMB)损伤的变薄模式。OCTA显示与PMB变薄区域一致的RPC密度降低。
3. OCTA的原理、技术特点与局限性
Section titled “3. OCTA的原理、技术特点与局限性”OCTA反复对眼底同一位置进行成像,仅检测运动部分(红细胞)作为随机信号变化。它利用流动的红细胞在扫描间产生的信号变化比静止组织更大的原理。
主要有两种检测方法。
- 振幅去相关法:检测两个B扫描之间的振幅差异。
- 相位方差法:检测光波的相位变化。
代表性算法是SSADA(分谱振幅去相关血管成像)。它将OCT光谱分割成更窄的波段,并平均每个波段的强度去相关,从而显著提高信噪比(SNR)。
自动分割与评估层
Section titled “自动分割与评估层”OCTA自动生成四个层面的en face图像。
| 层 | 名称 | 主要评估对象 |
|---|---|---|
| 浅层 | 浅层视网膜血管网(SCP) | 视网膜神经纤维层至神经节细胞层 |
| 深层 | 深层视网膜毛细血管丛(DCP) | 内颗粒层周围 |
| 外视网膜 | 外层视网膜 | 通常无血管 |
| 深层 | 脉络膜毛细血管层(CC) | Bruch膜外侧10~30μm |
不同设备的分割设置不同。RPC和SCP通常合并显示为SCP。有观点认为SS-OCT在显示脉络膜毛细血管层方面优于SD-OCT。
OCTA的优点与局限性
Section titled “OCTA的优点与局限性”OCTA的优点如下:
- 无需造影剂:无过敏反应风险,可重复进行检查。
- 检查时间短:患者负担小。
- 三维评估:可分层、立体观察血管网。
- 定量分析:可输出血管密度、血流指数等定量参数。
另一方面,需注意以下局限性和伪影。
- 图像质量下降:在白内障或玻璃体混浊的眼部,毛细血管网难以显示。注意不要误判为无灌注区。
- 眼球和面部运动伪影:拍摄中的运动导致白线或变形。
- 投影伪影:浅层信号投影到深层。
- 无法检测荧光渗漏:无法辨别荧光渗漏,因此不能完全替代造影检查。
- 拍摄范围限制:可选择3mm×3mm至12mm×12mm,但拍摄范围与画质成反比。
主要伪影包括:白内障或玻璃体混浊导致的信号强度降低(注意与无灌注区域混淆)、眼球或面部运动导致的白线或扭曲、浅层信号向深层投射(投射伪影)。阅片时确认与B扫描的对应关系很重要。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”OCTA的具体操作
Section titled “OCTA的具体操作”OCTA的实施步骤和评估要点如下所示。
- 设置扫描范围:根据评估目的进行调整。对于毛细血管水平的精细评估,建议使用3×3mm等窄视角。需要广角评估时选择12×12mm。
- 确认自动分割:自动生成SCP、DCP、外视网膜、CC四层en face图像,但不同设备设置不同,务必与B扫描对应确认。
- 定量参数评估:测量视盘周围血管密度、RPC密度、ONH血流指数(ONH-FI)等。
与FA/ICGA的比较
Section titled “与FA/ICGA的比较”各检查方法的特点总结如下。
| 特性 | OCTA | FA | ICGA |
|---|---|---|---|
| 造影剂 | 不需要 | 需要 | 需要 |
| 深度信息 | 三维(分层) | 二维 | 二维 |
| 荧光渗漏 | 不可检测 | 可检测 | 可检测 |
| 定量性 | 高 | 低 | 低 |
| 重复施行 | 容易 | 困难 | 困难 |
神经眼科主要评估参数
Section titled “神经眼科主要评估参数”以下为神经眼科中使用OCTA时的代表性评估指标。
- 视乳头周围血管密度:已报道与非动脉炎性前部缺血性视神经病变和青光眼的严重程度及视野缺损相关。
- RPC密度(放射状视乳头周围毛细血管密度):可按区域评估,确认与病变部位的对应关系1)。
- ONH血流指数(ONH-FI):量化ONH整体血流的指标。已报道在多发性硬化和青光眼中降低。
- 脉络膜毛细血管板的血流空窗(信号缺失):量化CC的无灌注区域,用于评估葡萄膜炎和全身性血管炎的脉络膜病变2)。
与LSFG的互补关系
Section titled “与LSFG的互补关系”OCTA与激光散斑血流成像(LSFG)具有互补作用。OCTA评估血管结构(密度和形态),而LSFG量化血流速度。两者联合使用可实现更全面的循环评估4)。
6. OCTA原理的详细说明与视神经的血管支配
Section titled “6. OCTA原理的详细说明与视神经的血管支配”信号检测的详细机制
Section titled “信号检测的详细机制”通过同一部位的重复扫描,将运动成分(红细胞)与静态成分(组织)分离。SSADA算法通过平均化方法(体积平均)减少由细微眼球运动引起的背景噪声。
脉络膜毛细血管层(CC)的成像在Bruch膜外侧10–30微米的深度进行。正面图像的外观呈颗粒状而非网状结构。这归因于横向分辨率的限制、背景噪声以及血管的不连续性。
视神经乳头的血管支配
Section titled “视神经乳头的血管支配”视神经乳头(ONH)由眼动脉的终末支——后短睫状动脉(SPC动脉)供血。SPC动脉从眼动脉分出,并分成10–20支。
各部位的血管支配如下。
- 筛板前区:由SPC动脉和视网膜循环来源的毛细血管混合支配。
- 筛板:由SPC动脉(直接或通过Zinn-Haller动脉环)支配。
- 筛板后区:由软脑膜血管支配。
自我调节机制
Section titled “自我调节机制”ONH血流依赖于眼灌注压(OPP = 平均动脉压 − 眼压)。血管内皮释放的内皮素-1和一氧化氮参与调节,动物实验表明在OPP≥30 mmHg范围内自我调节有效。
在视神经萎缩中,随着视乳头周围神经纤维数量的减少,代谢活动降低,通过自身调节导致血流减少。这表现为血管密度降低。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”先天性视神经发育不全(NOH)
Section titled “先天性视神经发育不全(NOH)”Yoshimura等人(2024年)报告了一例20岁女性先天性鼻侧视神经发育不全(NOH)1)。使用OCTA(Nidek RS-3000 Advance 2,4.5mm×4.5mm)定量评估RPC密度,患眼鼻侧RPC密度显著降低至19%(上方51%、颞侧58%、下方38%)。这与cpRNFL变薄区域和Humphrey视野的楔形缺损部位一致,表明OCTA有助于阐明NOH的临床特征和病理生理学。
Vogt-小柳-原田病(VKH)
Section titled “Vogt-小柳-原田病(VKH)”Erba等人(2021年)报告了一例24岁男性急性VKH病例2)。OCTA(Topcon DRI OCT Triton Plus)检测到脉络膜毛细血管层的血流空斑,与ICGA的低荧光区域相关。经泼尼松龙60mg/日逐渐减量联合环孢素A 100mg每日两次治疗后,最佳矫正视力恢复至双眼20/20,脉络膜厚度从初诊时右眼712μm、左眼750μm降至3个月后右眼538μm、左眼548μm。治疗后血流空斑也显著减少,表明OCTA可用于监测疾病活动性。
肉芽肿性多血管炎(GPA)
Section titled “肉芽肿性多血管炎(GPA)”Mehta等人(2022年)报告了一例61岁男性肉芽肿性多血管炎病例3)。右眼表现为表层毛细血管脱落,左眼表现为AION,OCTA无创检测到表层毛细血管丛的毛细血管脱落和脉络膜毛细血管层的血流空斑。经甲泼尼龙500mg×3天联合环磷酰胺500mg单次免疫抑制治疗后,1个月时OCTA表现显著改善。OCTA能够检测到临床不可见的脉络膜病变。
视盘黑色素细胞瘤
Section titled “视盘黑色素细胞瘤”Tsai等人(2023)使用OCTA和LSFG对一名50岁女性视神经乳头黑色素细胞瘤患者进行了循环评估4)。OCTA检测到肿瘤内深层视网膜血管网络,患眼视乳头和黄斑部的LSFG MBR(平均血管密度比)低于健眼(视乳头MBR:患眼23.0±0.8 vs 健眼26.5±1.9)。FA仅能通过染料阻滞效应进行评估,而OCTA克服了这一局限。与LSFG联合使用可实现更全面的循环评估。
MOG抗体相关视神经炎(MOG-ON)
Section titled “MOG抗体相关视神经炎(MOG-ON)”在MOG-ON中,与健康对照组相比,已确认视乳头周围和中心凹旁血管密度降低。血管密度降低与ON发作次数、pRNFL厚度和视力相关,提示视网膜血管减少可能继发于视网膜变性导致的代谢需求下降。
OCTA具有无创、可重复的特点,有望在以下方面实现临床应用。
- 青光眼的早期检测:可能在视力下降前检测到血流变化。
- 视神经疾病的进展监测:可定量追踪血管密度的经时变化。
- 治疗效果判定:可用于客观评估治疗反应,如免疫抑制治疗后flow void的改善。
- 神经退行性疾病(如阿尔茨海默病):正在研究其在视网膜神经结构和微血管评估中的应用。
有前景的领域包括青光眼的早期检测(在视力下降前检测血流变化)、视神经疾病的进展监测(血管密度的经时定量评估)以及全身性血管炎中视网膜和脉络膜病变的无创评估。利用治疗后flow void变化作为指标来评估免疫抑制疗法效果的应用也在推进中。
8. 参考文献
Section titled “8. 参考文献”- Yoshimura M, Hashimoto Y, Hatanaka A, Yoshitomi T. Findings of optical coherence tomography angiography of nasal optic disc hypoplasia. Am J Ophthalmol Case Rep. 2024;36:102198.
- Erba S, Govetto A, Scialdone A, Casalino G. Role of optical coherence tomography angiography in Vogt-Koyanagi-Harada disease. GMS Ophthalmol Cases. 2021;11:Doc06.
- Mehta S, Chitnis N, Medhekar A. Utility of Optical Coherence Tomography Angiography (OCTA) in Granulomatosis With Polyangiitis. Cureus. 2022;14(2):e22612.
- Tsai TY, Tsai YJ, Chu YC, Hwang YS, Liao YL. Ocular circulation change in optic disc melanocytoma — a case report and a review of the literature. BMC Ophthalmol. 2023;23:33.
