OCT 是一种非侵入性眼底断层成像技术,可客观量化视神经 和视网膜 的结构变化。视乳头周围RNFL (cpRNFL )和黄斑部 GCI PL(神经节细胞层+内丛状层)是神经眼科评估的主要参数。
多发性硬化症 、视神经炎 、NMOSD 、压迫性视神经病变 、缺血性视神经病变 和神经退行性疾病表现出特征性变薄模式。EDI-OCT 是检测视盘玻璃膜疣 (ODD )的金标准。
OCT 结果应结合临床检查和视野检查 综合判断,不建议仅凭OCT 进行诊断。由于不同设备之间的算法和正常数据库不同,纵向评估需要使用同一设备。
OCT 是一种利用光学干涉现象的非侵入性成像诊断技术,可提供视网膜 和视神经 的高分辨率断层图像1) 。最初用于视网膜 疾病和青光眼 的管理,但现已迅速扩展到神经眼科疾病的应用1) 。
它特别适用于评估视神经病变 和视交叉 后视路障碍。可以客观量化RNFL 和GCI PL的水肿和萎缩,有时能在明显的临床体征或视功能损害出现之前检测到变化1) 。
在日本,1997年群马大学安装了第一台OCT 设备,2008年开始纳入保险覆盖。目前,它已成为神经眼科评估的重要组成部分,预计未来使用量将进一步增加1) 。
在评估视路疾病时,cpRNFL 厚度和黄斑部 视网膜 内层厚度是核心评估指标。
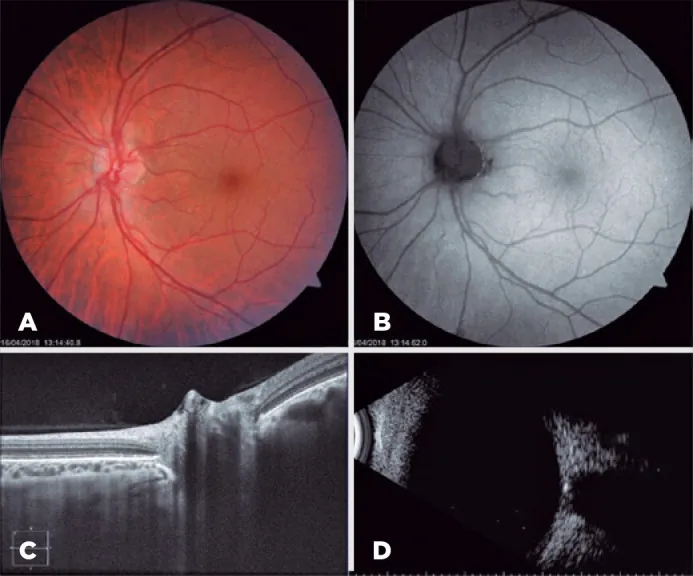
神经眼科OCT多模态示例 Iridochorioretinal coloboma associated with buried optic nerve drusen: a case report. Arq Bras Oftalmol. 2022 May-Jun; 85(3):294-296. Figure 3. PM
CI D: PMC11826757. License: CC BY.
左眼。3A)
眼底检查 。3B)
眼底自发荧光 。3C)
视神经 OCT 。3D)
B超 扫描。
OCT 检测到的异常大致分为“增厚”和“变薄”两类。
RNFL 增厚视神经炎 急性期、急性缺血及短期颅内压增高。RNFL 变薄视神经病变 、炎症/缺血过程的慢性期,最终导致视神经萎缩 。
cpRNFL
视盘周围视网膜神经纤维层 (RNFL )厚度 :神经眼科中最有价值的结构参数。通过视盘周围环形扫描间接评估所有RGC 1) 。
分区评估 :分别测量上方、下方、鼻侧、颞侧的厚度,并与视野结果对照(例如:颞下方RNFL 萎缩→颞上方弓形暗点)。
正常数据库比较 :与按种族和年龄匹配的正常眼数据库进行概率显示比较。由于个体差异大,轻度减少也可能不被判定为异常,需要评估实际测量值并与对侧眼比较。
黄斑GCIPL
GCL+IPL(GCI PL) :由于大部分视网膜神经节细胞 (RGC )位于黄斑部 ,因此对检测视神经 损伤很有用1) 。根据设备不同,可报告为GCI PL(GCL+IPL)或GCC(NF L+GCL+IPL)。
视盘水肿 时的优势视盘水肿 的急性期,cpRNFL 分析困难,但黄斑部 视网膜 内层分析受视盘水肿 影响较小,且能比cpRNFL 更早检测到变薄。
先行变化 :GCI PL变薄通常先于RNFL 变化被检测到(在视神经炎 、非动脉炎性前部缺血性视神经病变 和压迫性视神经病变 中均有报道)1) 。
OCTA
OCT血管成像 视网膜 和脉络膜 血管的细微结构。
放射状视乳头周围毛细血管(RPC )评估 :检测血管扩张、迂曲和血管密度降低。血管密度降低与神经纤维层缺损 (NF LD)部位一致。
在神经眼科中的应用 :用于非动脉炎性前部缺血性视神经病变 、视乳头水肿 和视神经炎 的鉴别诊断和随访1) 。
Q
RNFL和GCIPL有什么区别?
A
RNFL 包含视网膜神经节细胞 (RGC )的轴突,而GCI PL包含RGC 的细胞体(GCL)和树突突触(IPL)。两者提供互补信息,根据病变位置和时期,哪个先变化有所不同。在伴有视乳头肿胀的急性期,GCI PL评估比cpRNFL 更可靠。
以下是OCT 在神经眼科领域应用的主要疾病及其特征性表现。
EDI-OCT 是检测ODD 的金标准1) 。ODD 定义筛板 上方、具有高反射边缘的低反射结构(ODD S联盟推荐)1) 。埋藏型ODD 的检测 :优于B超 、自发荧光和CT,在埋藏型ODD 高发的年轻人群中尤其有用1) 。与严重程度的相关性 :ODD 体积越大,与RNFL 变薄和视野缺损 的相关性越强1) 。**PHOMS (视盘周围高反射卵形团块样结构)**应被视为与ODD 不同的现象1) 。
RNFL 和GCI PL变薄是MS 和视神经炎 中已确立的生物标志物 1) 。即使没有眼部症状的MS 患者也表现出cpRNFL 减少,尸检研究证实99%的MS 患者存在视神经 脱髓鞘病变。
急性球后视神经炎 :RNFL 厚度可能正常、减少或增加(轴突水肿)。约6个月后可检测到cpRNFL 变薄。cpRNFL 厚度与最佳矫正视力 、对比敏感度 、色觉、EDSS(残疾程度量表)和脑萎缩相关。
进展型MS :RNFL 和GCI PL萎缩的速度比复发缓解型MS 更快1) 。内颗粒层(INL)容积 :作为CNS炎症性疾病活动的标志物受到关注1) 。NMOSD 视神经萎缩 (视网膜神经纤维层 <30μm),即“地板效应”1) 。微囊样黄斑水肿 的发生率(20–26%,AQP4阳性者40%)高于MS (5%)1) 。MOG-IgG 相关 vs AQP4-IgG相关MOG-IgG 相关视神经炎 中GCI PL相对保留,而AQP4-IgG相关中GCI PL显著丧失1) 。MS 与MOGAD 的鉴别视神经炎 后,MOGAD 患者表现出更差的视力 和pRNFL 萎缩。同时双侧视神经炎 的发生率MOGAD 为46.9%,MS 为11.8%(p < .001)。鼻侧<58.5μm、颞上侧<105.5μm被认为是MOGAD 的独立预测因子2) 。
Q
OCT是否包含在多发性硬化的诊断标准中?
A
现行的McDonald标准(2017年修订)中,视神经 未被列为DIS(空间多发性)部位,但已有报告显示纳入无症状视神经病变 可提高敏感性,目前正在研究在未来的修订中扩大其用于证明DIS和DIT(时间多发性)的应用1) 。
急性期评估 :视乳头水肿 限制了RNFL 评估,但GCI PL变薄在发病1个月内可检测到,且先于RNFL 变化1) 。高低差模式 :GCI PL变化呈现“高度差”(一个水平半球比另一个薄)是非动脉炎性前部缺血性视神经病变 的特征,在发病2周时有助于与视神经炎 鉴别1) 。慢性期表现 :观察到与水平下鼻侧缺损 和水平下半盲一致的变薄。OCTA 表现非动脉炎性前部缺血性视神经病变 的视盘周围血管密度显著降低,血管流密度变化与视力 改善的相关性已有报道1) 。
视乳头水肿 RNFL 升高。OCT 有助于与假性视乳头水肿 (视盘玻璃膜疣 /拥挤视盘)鉴别。IIH (特发性颅内压增高 症)CI PL变薄>10μm,与1年后视功能不良相关1) 。pRPE /BM前移位 :反映颅内压(ICP)升高,也用于评估治疗反应1) 。RNFL 厚度减少可能意味着治疗反应良好,也可能意味着轴突损伤导致的神经萎缩。
蝶形萎缩(bowtie atrophy) :视交叉 受压导致双颞侧偏盲 时,观察到RNFL 丧失1) 。GCI PL变化 :显示尊重垂直经线的萎缩模式,易于与视野缺损 相关1) 。早期检测 :GCI PL鼻侧双重变薄可在RNFL 变化前检测到,对早期/轻度压迫有用1) 。术后预后预测 :术前RNFL 厚度正常(≥70μm)是术后视力 和视野改善的唯一显著预测因子(多变量分析)1) 。视交叉部病变 黄斑部 中心凹 垂直经线鼻侧的选择性变薄,以及cpRNFL 颞侧和鼻侧象限的变薄是典型表现。视束综合征 :同侧眼呈沙漏样萎缩,对侧眼呈带状萎缩。
荟萃分析显示,AD患者的GCI PL、RNFL 和脉络膜 变薄1) 。
与同龄健康人相比,上方和下方象限的RNFL 显著变薄,而鼻侧和颞侧无差异。
有报道称AD患者的杯盘比(C/D)是对照组的3倍。
GCI PL变化与认知功能下降相关,可能成为AD进展的早期标志物1) 。
RNFL 变薄的程度与疾病严重程度相关,并可作为进展指标。一项包含13项研究的荟萃分析显示,PD患者的RNFL 厚度较对照组显著减少。**REM睡眠行为障碍(RBD)**相关的RNFL 和GCI PL变薄作为前驱期PD的替代标志物备受关注1) 。
进行性核上性麻痹 (PSP )与PD的RNFL 变薄模式不同1) 。
乙胺丁醇视神经病变 CI PL变化也先于RNFL 异常1) 。停用乙胺丁醇后GCI PL的变化可预测12个月后的恢复情况1) 。典型模式 :颞侧RNFL 变薄+弥漫性GCI PL变薄+中心视野缺损 。维生素B12缺乏性视神经病变 也可见相同模式1) 。
同名半萎缩(homonymous hemiatrophy) :表现为GCI PL变薄模式1) 。膝状体前病变 vs 膝状体后病变 :前者可立即检测到RNFL 变薄。后者因逆行性跨突触变性(RTSD)约5个月后检测到1) 。有病例报告显示,即使没有视野缺损 ,也可检测到GCI PL同名半萎缩1) 。
Q
OCT能鉴别视乳头水肿和视盘玻璃膜疣吗?
A
EDI-OCT 可以显示深部ODD ,有助于鉴别视乳头水肿 (cpRNFL 升高)和假性视乳头水肿 (ODD 、拥挤视乳头)。但有时与拥挤视乳头的鉴别可能困难,需要结合临床所见综合判断。
测量部位 :视神经乳头 和黄斑部 是两个基本部位。cpRNFL 厚度程序 :围绕视乳头进行环形扫描,计算各扇区(上方、下方、鼻侧、颞侧)的厚度。黄斑部 分析程序NF L+GCL+IPL)或GCI PL厚度(GCL+IPL)。不同机型的名称和测量范围有所不同。正常数据库比较 :与按种族和年龄分层的正常眼数据库进行比较,以彩色地图显示概率。无设备间兼容性 :由于不同设备的分割算法和测量范围不同,无法在不同设备之间进行数值比较。建议使用同一设备进行纵向评估。辅助定位 :OCT 作为视野检查 和临床检查的辅助手段,不应单独用于诊断。
以下总结了OCT 的主要类型及其在神经眼科中的应用。
类型 特征 神经眼科中的主要用途 SD-OCT 高速、高分辨率 RNFL 和GCI PL评估的标准EDI-OCT 深层结构可视化 ODD 检测、筛板 和脉络膜 分析SS-OCT 更深的穿透深度 筛板 及脉络膜 的详细评估OCTA 血管成像,无需造影剂 视乳头周围血管密度的定量化
视乳头水肿 vs 假性视乳头水肿 ODD 、拥挤视盘):EDI-OCT 有效。视神经炎 vs 非动脉炎性前部缺血性视神经病变 CI PL变化模式(垂直性 vs 弥漫性)进行鉴别1) 。MOGAD vs MS RNFL 萎缩模式进行鉴别2) 。压迫性视神经病变 的术前预后预测RNFL 厚度用于预后预测1) 。
Q
不同设备的OCT检查结果可以相互比较吗?
A
由于不同设备之间的分割算法和正常数据库不同,因此无法在不同设备之间进行数值比较。建议使用同一设备进行纵向评估。详情请参阅“诊断和检查方法”部分。
OCT 是一种通过光学干涉现象检测测量光与眼底反射光之间的光程差,从而获得深度方向信号强度分布(A模式)的技术。通过X-Y方向扫描获取断层图像(B模式)。
以下为主要OCT 设备的比较。
种类 特征 代表机型 TD-OCT 波长820nm,A扫描叠加,目前几乎不使用 — SD-OCT 深度分辨率提高,26,000 A扫描/秒以上 Cirrus(卡尔蔡司)、Spectralis(海德堡)、RS-3000(尼德克)、3D-OCT -1 Maestro(拓普康) SS-OCT 穿透深度更高的激光,有助于分析脉络膜 和筛板 DRI OCT Triton(拓普康) EDI-OCT 彻底改变了Bruch膜深层及ODD 的可视化 多机型搭载 En face OCT 视网膜 层的冠状切面图像,形态评估类似眼底照片— OCTA 无需荧光染料即可高分辨率显示视网膜 血管 Avanti(Optovue)等
神经眼科领域优先评估的视网膜 层如下。在青光眼 和视神经 疾病中,这三层优先受损1) 。
RNFL (视网膜神经纤维层 )视网膜神经节细胞 (RGC )的轴突。GCL(神经节细胞层) :包含RGC 的细胞体。IPL(内网状层) :包含RGC 的树突与双极细胞轴突之间的突触。
在McDonald标准(2017年修订版)中,视神经 未被列为DIS部位,但有报告称纳入无症状性视神经病变 可提高敏感性1) 。将OCT 用于证明DIS和DIT的扩展应用正在作为未来方向进行研究1) 。
目前认为AD临床前阶段(存在淀粉样蛋白病理、认知正常)与RNFL 变薄之间的关联尚不明确,需要纵向研究来确定OCT 作为AD和PD筛查及监测工具的实用性1) 。其作为RBD患者前驱期PD预测工具的潜力也备受关注1) 。
尽管OCT 是一种非常有用的检查工具,但已知存在以下局限性。
无儿童参考数据 :正常值数据库来自18岁及以上的受试者。解剖变异 :近视 等情况可表现为RNFL 变薄。图像质量下降因素 :角膜 疾病、白内障 、玻璃体 漂浮物等中间屈光 介质混浊会降低图像质量。分割错误 :可能导致错误读数,尤其在高度近视 眼和倾斜视 盘中频繁发生。需要患者配合 :无法维持固视的患者图像质量会下降。合并症的影响 :在老年人中,由于青光眼 、帕金森病等合并症,解释RNFL 变薄的原因变得困难。地板效应 :随着变薄进展,进一步的厚度变化无法检测,限制了晚期疾病的监测1) 。设备间不兼容性 :纵向比较必须使用同一设备。综合判断的必要性 :不应仅凭OCT 诊断,应结合临床检查和视野检查 综合判断。
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.
Pakeerathan T, et al. December 2024 Journal Highlights: differentiation of MS and MOGAD using OCT parameters. 2024.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。