OCT เป็นเทคนิคการถ่ายภาพตัดขวางของจอประสาทตา แบบไม่รุกล้ำ ซึ่งสามารถวัดปริมาณการเปลี่ยนแปลงโครงสร้างของเส้นประสาทตา และจอประสาทตา ได้อย่างเป็นกลางความหนาของชั้นเส้นใยประสาทรอบหัวประสาทตา (cpRNFL ) และความหนาของชั้นเซลล์ปมประสาทและชั้นข่ายประสาทชั้นในของจอตา (GCI PL) เป็นพารามิเตอร์หลักในการประเมินทางประสาทจักษุวิทยา
แสดงรูปแบบการบางลงที่มีลักษณะเฉพาะในโรคปลอกประสาทเสื่อมแข็ง โรคประสาทตาอักเสบ NMOSD โรคเส้นประสาทตาถูกกดทับ โรคเส้นประสาทตา ขาดเลือด และโรคความเสื่อมของระบบประสาท
EDI-OCT เป็นมาตรฐานทองคำในการตรวจหาดรูเซน ของหัวประสาทตา (ODD )
ควรตีความผล OCT ร่วมกับการตรวจทางคลินิกและการตรวจลานสายตา ไม่แนะนำให้วินิจฉัยโดยอาศัย OCT เพียงอย่างเดียว
เนื่องจากอัลกอริทึมและฐานข้อมูลปกติแตกต่างกันระหว่างเครื่องรุ่นต่างๆ จึงจำเป็นต้องใช้เครื่องรุ่นเดียวกันในการประเมินระยะยาว
OCT เป็นเทคนิคการถ่ายภาพวินิจฉัยแบบไม่รุกรานที่ใช้ปรากฏการณ์การแทรกสอดของแสง ให้ภาพตัดขวางความละเอียดสูงของจอประสาทตา และเส้นประสาทตา 1) เดิมใช้ในการจัดการโรคจอประสาทตา และต้อหิน แต่การประยุกต์ใช้ในโรคจักษุวิทยาประสาทกำลังขยายตัวอย่างรวดเร็ว 1)
มีประโยชน์อย่างยิ่งในการประเมินโรคเส้นประสาทตา และความผิดปกติของทางเดินภาพหลังออปติกไคแอสมา สามารถวัดอาการบวมน้ำและฝ่อของ RNFL และ GCI PL ได้อย่างเป็นกลาง และบางครั้งสามารถตรวจพบการเปลี่ยนแปลงก่อนที่จะมีอาการทางคลินิกชัดเจนหรือความผิดปกติของการมองเห็น 1)
ในญี่ปุ่น เครื่อง OCT เครื่องแรกถูกติดตั้งที่มหาวิทยาลัยกุนมะในปี 1997 และเริ่มมีการครอบคลุมประกันในปี 2008 ปัจจุบันเป็นส่วนสำคัญของการประเมินจักษุวิทยาประสาท และคาดว่าจะมีการใช้งานเพิ่มขึ้นอีกในอนาคต 1)
ในการประเมินโรคทางเดินภาพ ความหนาของ cpRNFL และความหนาของชั้นจอประสาทตา ชั้นในบริเวณจุดรับภาพเป็นตัวชี้วัดการประเมินหลัก
Q
OCT ใช้ในโรคทางประสาทจักษุวิทยาชนิดใดบ้าง?
A
ใช้ในโรคต่างๆ มากมาย เช่น โรคประสาทตาอักเสบ โรคปลอกประสาทเสื่อมแข็ง โรคดรูเซนของจานประสาทตา ภาวะ papilledema โรคประสาทตาถูกกดทับ โรคประสาทตาขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ (NAION ) โรคอัลไซเมอร์ และโรคพาร์กินสัน ผล OCT ที่มีลักษณะเฉพาะในโรคเหล่านี้อธิบายโดยละเอียดในหัวข้อ “โรคเป้าหมายและข้อบ่งชี้”
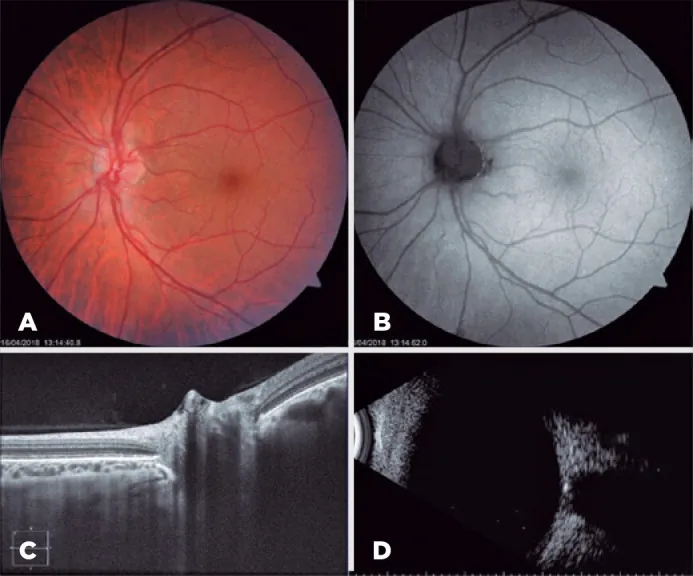
ตัวอย่าง multimodal OCT ทางประสาทจักษุวิทยา Iridochorioretinal coloboma associated with buried optic nerve drusen: a case report. Arq Bras Oftalmol. 2022 May-Jun; 85(3):294-296. Figure 3. PM
CI D: PMC11826757. License: CC BY.
ตาซ้าย 3A) การตรวจ funduscopic 3B) การเรืองแสงอัตโนมัติของจอตา 3C) OCT เส้นประสาทตา 3D) อัลตราซาวนด์แบบ B-scan
ความผิดปกติที่ตรวจพบโดย OCT แบ่งออกเป็นสองประเภทหลักคือ “หนา” และ “บาง”
RNFL หนาขึ้นRNFL บางลงโรคเส้นประสาทตาจากพิษ หรือขาดสารอาหาร ระยะเรื้อรังของกระบวนการอักเสบหรือขาดเลือด และในที่สุดนำไปสู่การฝ่อของเส้นประสาทตา
cpRNFL
ความหนาของชั้นใยประสาทจอประสาทตา บริเวณรอบหัวประสาทตา (RNFL ) : พารามิเตอร์ทางโครงสร้างที่มีค่าที่สุดในประสาทจักษุวิทยา การสแกนแบบวงแหวนรอบจานประสาทตา ช่วยให้ประเมินเซลล์ปมประสาทจอประสาทตา ทั้งหมดได้ทางอ้อม1) .
การประเมินตามส่วน : วัดความหนาในส่วนบน ล่าง จมูก และขมับ แล้วเปรียบเทียบกับผลลานสายตา (ตัวอย่าง: RNFL ฝ่อบริเวณขมับล่าง → จุดบอดรูปโค้งบนขมับ)
การเปรียบเทียบกับฐานข้อมูลค่าปกติ : เปรียบเทียบกับฐานข้อมูลตาปกติจำแนกตามเชื้อชาติและอายุด้วยการแสดงความน่าจะเป็น เนื่องจากความแตกต่างระหว่างบุคคลมีมาก การลดลงเล็กน้อยอาจไม่ถูก判定ว่าผิดปกติ จึงจำเป็นต้องประเมินค่าที่วัดได้จริงและเปรียบเทียบกับตาข้างตรงข้าม
GCIPL จุดรับภาพ
GCL + IPL (GCI PL) : เนื่องจาก RGC ส่วนใหญ่อยู่ที่จุดรับภาพ จึงมีประโยชน์ในการระบุความเสียหายของเส้นประสาทตา 1) รายงานเป็น GCI PL (GCL+IPL) หรือ GCC (NF L+GCL+IPL) ขึ้นอยู่กับเครื่อง
ความได้เปรียบในภาวะหัวนมตาบวม : ในระยะเฉียบพลันที่มีหัวนมตาบวม การวิเคราะห์ cpRNFL ทำได้ยาก แต่การวิเคราะห์ชั้นจอประสาทตา ส่วนในของจุดรับภาพได้รับผลกระทบจากหัวนมตาบวมน้อยกว่า และสามารถตรวจพบการบางลงได้เร็วกว่า cpRNFL
การเปลี่ยนแปลงที่เกิดขึ้นก่อน : การบางลงของ GCI PL มักตรวจพบก่อนการเปลี่ยนแปลงของ RNFL (รายงานในโรคประสาทตาอักเสบ โรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ และโรคเส้นประสาทตาถูกกดทับ ) 1)
OCTA
OCT angiographyคอรอยด์ แบบไม่รุกล้ำโดยไม่ต้องใช้สารทึบรังสี
การประเมินหลอดเลือดฝอยรอบหัวประสาทตาแนวรัศมี (RPC ) : ตรวจพบการขยายตัว การคดเคี้ยว และความหนาแน่นของหลอดเลือดที่ลดลง ความหนาแน่นของหลอดเลือดที่ลดลงจะสังเกตได้ตรงกับบริเวณที่ขาดชั้นใยประสาท (NF LD)
การประยุกต์ใช้ในจักษุประสาทวิทยา : ใช้ในการแยกและติดตามโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ ภาวะ papilledema และโรคประสาทตาอักเสบ 1)
Q
RNFL และ GCIPL แตกต่างกันอย่างไร?
A
RNFL ประกอบด้วยแอกซอนของเซลล์ปมประสาทจอตา (RGC ) ในขณะที่ GCI PL รวมถึงตัวเซลล์ของ RGC (GCL) และไซแนปส์เดนไดรต์ (IPL) ทั้งสองให้ข้อมูลที่เสริมกัน และการเปลี่ยนแปลงของสิ่งใดก่อนขึ้นอยู่กับตำแหน่งและระยะของรอยโรค ในระยะเฉียบพลันที่มี papilledema การประเมิน GCI PL มีความน่าเชื่อถือมากกว่า cpRNFL
ต่อไปนี้เป็นโรคหลักที่ใช้ OCT ในสาขาจักษุประสาทวิทยาและลักษณะเฉพาะที่พบ
OCT แบบเพิ่มความลึกดรูเซน ของหัวประสาทตา1) .คำจำกัดความของดรูเซน ของหัวประสาทตา : โครงสร้างสะท้อนแสงต่ำที่อยู่เหนือแผ่นลามินาคริบโรซา มีขอบสะท้อนแสงสูง (แนะนำโดย ODD S Consortium)1) .การตรวจหาดรูเซน ของหัวประสาทตาที่ถูกฝัง : เหนือกว่าอัลตราซาวนด์แบบ B-scan, การเรืองแสงอัตโนมัติ และ CT มีประโยชน์โดยเฉพาะในกลุ่มที่มีดรูเซน ถูกฝังจำนวนมากในคนหนุ่มสาว1) .ความสัมพันธ์กับความรุนแรง : ยิ่งปริมาตร ODD มาก ยิ่งสัมพันธ์กับการบางลงของ RNFL และความบกพร่องของลานสายตา 1) .PHOMS (โครงสร้างรูปไข่สะท้อนแสงสูงรอบหัวประสาทตา )ODD ว่าเป็นปรากฏการณ์ที่แตกต่างกัน1) .
การบางลงของ RNFL และ GCI PL เป็นตัวบ่งชี้ทางชีวภาพ ที่ได้รับการยอมรับใน MS และโรคประสาทตาอักเสบ 1) .
พบการลดลงของ cpRNFL แม้ในผู้ป่วย MS ที่ไม่มีอาการทางตา และการศึกษาหลังการเสียชีวิตยืนยันการทำลายปลอกไมอีลินของเส้นประสาทตา ใน 99% ของผู้ป่วย MS .
โรคประสาทตาอักเสบ ชนิดเรโทรบัลบาร์เฉียบพลันRNFL อาจปกติ ลดลง หรือเพิ่มขึ้น (อาการบวมของแอกซอน) การบางลงของ cpRNFL จะตรวจพบหลังจากประมาณ 6 เดือน.ความหนาของ cpRNFL มีความสัมพันธ์กับค่าสายตาที่ดีที่สุดที่แก้ไขแล้ว ความไวต่อคอนทราสต์ การมองเห็น สี EDSS (ระดับความพิการ) และการฝ่อของสมอง
โรคปลอกประสาทเสื่อมแข็งชนิดลุกลาม (Progressive MS ) : อัตราการฝ่อของ RNFL และ GCI PL เร็วกว่าในโรคปลอกประสาทเสื่อมแข็งชนิดเป็นซ้ำแล้วทุเลา (Relapsing-Remitting MS ) 1) .ปริมาตรชั้นแกรนูลด้านใน (INL) : เป็นที่สนใจในฐานะตัวบ่งชี้การทำงานของโรคอักเสบของระบบประสาทส่วนกลาง 1) .NMOSD ฝ่อของเส้นประสาทตา อย่างรุนแรง (ชั้นใยประสาทจอตา <30 μm)1) ความถี่ของจอประสาทตา บวมแบบถุงน้ำขนาดเล็กสูงกว่า (20-26%, ใน AQP4 บวก 40%) เมื่อเทียบกับ MS (5%)1) .MOG-IgG เทียบกับ AQP4-IgGโรคประสาทตาอักเสบ ที่เกี่ยวข้องกับ MOG-IgG GCI PL จะถูกเก็บรักษาไว้ค่อนข้างดี ในขณะที่โรคที่เกี่ยวข้องกับ AQP4-IgG GCI PL จะสูญเสียอย่างมีนัยสำคัญ1) .การแยก MS กับ MOGAD : หลังเกิดโรคประสาทตาอักเสบ ครั้งแรก ผู้ป่วย MOGAD มีการมองเห็น ที่แย่ลงและการฝ่อของ pRNFL อุบัติการณ์ของโรคประสาทตาอักเสบ พร้อมกันทั้งสองข้างคือ 46.9% ใน MOGAD เทียบกับ 11.8% ใน MS (p < .001) ความหนาด้านจมูก <58.5 μm และด้านบนขมับ <105.5 μm เป็นปัจจัยทำนายอิสระของ MOGAD 2) .
Q
OCT รวมอยู่ในเกณฑ์การวินิจฉัยโรคปลอกประสาทเสื่อมแข็งหรือไม่?
A
เกณฑ์ McDonald ปัจจุบัน (ฉบับปรับปรุงปี 2017) ไม่รวมเส้นประสาทตา เป็นส่วนหนึ่งของตำแหน่ง DIS (การกระจายตัวเชิงพื้นที่) แต่มีรายงานว่าการเพิ่มรอยโรคเส้นประสาทตา ที่ไม่มีอาการช่วยเพิ่มความไว และกำลังมีการวิจัยเพื่อขยายการใช้ในการพิสูจน์ DIS และ DIT (การกระจายตัวเชิงเวลา) ในการปรับปรุงในอนาคต 1) .
การประเมินระยะเฉียบพลัน : ภาวะบวมของหัวประสาทตาอาจจำกัดการประเมิน RNFL แต่การบางลงของ GCI PL สามารถตรวจพบได้ภายใน 1 เดือนหลังจากเริ่มมีอาการ ซึ่งเกิดขึ้นก่อนการเปลี่ยนแปลงของ RNFL 1) .รูปแบบความแตกต่างของความสูง : การเปลี่ยนแปลงของ GCI PL ที่มี “ความแตกต่างของความสูงอย่างชัดเจน” (ซีกโลกแนวนอนข้างหนึ่งบางกว่าอีกข้าง) เป็นลักษณะเฉพาะของโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ และมีประโยชน์ในการแยกโรคจากโรคประสาทตาอักเสบ ในสัปดาห์ที่ 2 ของการเริ่มมีอาการ1) .ผลการตรวจในระยะเรื้อรัง : พบการบางลงที่สอดคล้องกับความบกพร่องแนวนอนด้านล่างทางจมูกและตาบอดครึ่งซีกแนวนอนด้านล่างผล OCTA : ความหนาแน่นของหลอดเลือดรอบหัวประสาทตาลดลงอย่างมีนัยสำคัญในโรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ และมีการรายงานความสัมพันธ์ระหว่างการเปลี่ยนแปลงของความหนาแน่นการไหลเวียนของหลอดเลือดและการมองเห็น ที่ดีขึ้น 1) .
Papilledema : พบ cpRNFL เพิ่มขึ้น OCT มีประโยชน์ในการแยกจาก pseudopapilledema (ODD หรือ optic disc แน่น)IIH (ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ)CI PL บางลง >10 μm ภายใน 2-3 สัปดาห์หลังการวินิจฉัย จะสัมพันธ์กับการทำงานของการมองเห็น ที่ไม่ดีหลังจาก 1 ปี 1) .การเคลื่อนตัวด้านหน้าของ pRPE /BM : สะท้อนถึงความดันในกะโหลกศีรษะ (ICP) ที่เพิ่มขึ้น และยังใช้ในการประเมินการตอบสนองต่อการรักษา 1) .การลดลงของความหนา RNFL อาจบ่งบอกถึงการตอบสนองต่อการรักษาที่ดีหรือการฝ่อของเส้นประสาทเนื่องจากการทำลายของแอกซอน
ฝ่อแบบโบว์ไท (bowtie atrophy) : สังเกตได้จากการสูญเสีย RNFL เมื่อเกิดภาวะตาบอดครึ่งซีกด้านขมับทั้งสองข้างจากการกดทับของออปติกไคแอสมาพร้อมกับ 1) .การเปลี่ยนแปลงของ GCI PL : แสดงรูปแบบการฝ่อที่เคารพเส้นเมริเดียนแนวตั้ง ทำให้ง่ายต่อการสัมพันธ์กับความบกพร่องของลานสายตา 1) .การตรวจพบตั้งแต่เนิ่นๆ : การบางลงสองชั้นทางด้านจมูกของ GCI PL สามารถตรวจพบได้ก่อนการเปลี่ยนแปลงของ RNFL ซึ่งมีประโยชน์ในการกดทับระยะแรกและเล็กน้อย 1) .การพยากรณ์โรคหลังผ่าตัด : ความหนา RNFL ปกติก่อนผ่าตัด (≥70 μm) เป็นปัจจัยทำนายที่มีนัยสำคัญเพียงปัจจัยเดียวสำหรับการมองเห็น และลานสายตาที่ดีขึ้นหลังผ่าตัด (การวิเคราะห์พหุตัวแปร) 1) .รอยโรคที่ออปติกไคแอสมาพร้อม : การบางลงแบบเลือกสรรทางด้านจมูกของเส้นเมริเดียนแนวตั้งของโฟเวียในจอประสาทตา และการบางลงของจตุภาคขมับและจมูกใน cpRNFL เป็นลักษณะที่พบได้ทั่วไปกลุ่มอาการออปติกไคแอสมาส : ฝ่อรูปนาฬิกาทรายในตาข้างเดียวกัน และฝ่อเป็นแถบในตาตรงข้าม
การวิเคราะห์อภิมานแสดงให้เห็นว่า GCI PL, RNFL และคอรอยด์ บางลงในผู้ป่วย AD1)
เมื่อเทียบกับคนที่มีสุขภาพดีในวัยเดียวกัน การบางลงของ RNFL ในจตุภาคบนและล่างมีนัยสำคัญ ขณะที่จตุภาคจมูกและขมับไม่แตกต่างกัน
มีรายงานว่าอัตราส่วนคัพ/ดิสก์ (C/D) ในผู้ป่วย AD สูงกว่ากลุ่มควบคุมสามเท่า
การเปลี่ยนแปลงของ GCI PL สัมพันธ์กับการลดลงของความรู้ความเข้าใจ และอาจเป็นเครื่องหมายบ่งชี้ระยะเริ่มต้นของการดำเนินโรค AD1)
ระดับการบางลงของ RNFL สัมพันธ์กับความรุนแรงของโรคและเป็นตัวบ่งชี้การดำเนินโรค การวิเคราะห์อภิมานจาก 13 การศึกษาพบว่าความหนาของ RNFL ในผู้ป่วย PD ลดลงอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุม
การบางลงของ RNFL และ GCI PL ใน REM Sleep Behavior Disorder (RBD) กำลังได้รับความสนใจในฐานะตัวบ่งชี้แทนสำหรับ PD ในระยะเริ่มต้น 1) .
รูปแบบการบางลงของ RNFL แตกต่างกันระหว่าง Progressive Supranuclear Palsy (PSP ) และ PD1) .
โรคเส้นประสาทตา จากเอแทมบูทอลจอประสาทตา ปกติ การเปลี่ยนแปลงของ GCI PL จะเกิดขึ้นก่อนการเปลี่ยนแปลงของ RNFL 1) การเปลี่ยนแปลงของ GCI PL หลังจากหยุดเอแทมบูทอลสามารถทำนายการฟื้นตัวหลังจาก 12 เดือนได้ 1) .รูปแบบทั่วไป : RNFL บางบริเวณขมับ + GCI PL บางแบบกระจาย + สูญเสียลานสายตาส่วนกลาง พบรูปแบบเดียวกันในโรคเส้นประสาทตา จากการขาดวิตามินบี 121) .
LHON (โรคเส้นประสาทตา ทางพันธุกรรมลีเบอร์)RNFL หนาขึ้น ต่อมาบางลง GCI PL บางลงก่อนที่ RNFL จะบวม1) .DOA (ฝ่อของเส้นประสาทตา แบบเด่นบนออโตโซม) : พบ RNFL บางในจตุภาคบนและล่าง แตกต่างจากการหนาตัวเฉียบพลันใน LHON 1) .ในโรคเส้นประสาทตา ที่ทำให้เกิดจุดบอดกลาง หรือจุดบอดกลาง -centrocecal จะสังเกตเห็นรูปแบบการบางที่สะท้อนถึงความเสียหายของมัดใยประสาท papulomacular (PMB).
การฝ่อครึ่งซีกแบบ homonymous (homonymous hemiatrophy) : สังเกตเป็นรูปแบบการบางลงของ GCI PL 1) .รอยโรคก่อนหัวเข่า เทียบกับ รอยโรคหลังหัวเข่า : ในแบบแรก สามารถตรวจพบการบางลงของ RNFL ได้ทันที ในแบบหลัง ตรวจพบหลังจากประมาณ 5 เดือน เนื่องจากการเสื่อมถอยข้ามไซแนปส์ย้อนกลับ (RTSD) 1) .มีรายงานผู้ป่วยที่ตรวจพบการฝ่อครึ่งซีกแบบ homonymous ของ GCI PL โดยไม่มีข้อบกพร่องของลานสายตา 1) .
การตรวจ OCT
OCT เป็นการตรวจที่ไม่รุกรานและใช้เวลาสั้น การติดตามผลอย่างสม่ำเสมอช่วยให้ประเมินความก้าวหน้าของโรคได้อย่างเป็นกลาง โปรดทำความเข้าใจว่าผล OCT ต้องนำมาพิจารณาร่วมกับการตรวจลานสายตา การตรวจอวัยวะภายในตา และการตรวจการทำงานของการมองเห็น อื่นๆ และไม่สามารถวินิจฉัยโรคได้จากการตรวจเพียงอย่างเดียว
Q
OCT สามารถแยกภาวะ papilledema (หัวประสาทตาบวม) ออกจาก drusen ของหัวประสาทตาได้หรือไม่?
A
EDI-OCT สามารถมองเห็น ODD ส่วนลึกได้ มีประโยชน์ในการแยกภาวะ papilledema (cpRNFL สูง) ออกจาก pseudopapilledema (ODD , จานประสาทตา แน่น) อย่างไรก็ตาม บางครั้งการแยกจากจานประสาทตา แน่นอาจทำได้ยาก จำเป็นต้องใช้การประเมินทางคลินิกร่วมด้วย
ตำแหน่งวัด : จานประสาทตา และจอประสาทตา ส่วนกลางเป็นสองตำแหน่งพื้นฐานโปรแกรมความหนา cpRNFL : สแกนเป็นวงรอบจานประสาทตา เพื่อคำนวณความหนาในแต่ละส่วน (ด้านบน ด้านล่าง ด้านจมูก ด้านขมับ)โปรแกรมวิเคราะห์จอประสาทตา ส่วนกลาง : แสดงผลเป็นความหนา GCC (NF L+GCL+IPL) หรือความหนา GCI PL (GCL+IPL) ชื่อเรียกและช่วงการวัดแตกต่างกันไปตามเครื่องมือการเปรียบเทียบฐานข้อมูลปกติ : เปรียบเทียบกับฐานข้อมูลตาปกติตามเชื้อชาติและอายุ แสดงความน่าจะเป็นด้วยแผนที่สีไม่มีความเข้ากันได้ระหว่างเครื่อง : เนื่องจากอัลกอริทึมการแบ่งส่วนและช่วงการวัดแตกต่างกันในแต่ละเครื่อง จึงไม่สามารถเปรียบเทียบค่าตัวเลขระหว่างเครื่องที่แตกต่างกันได้ แนะนำให้ใช้เครื่องเดียวกันสำหรับการประเมินตามระยะเวลาบทบาทเสริม : OCT ใช้เป็นเครื่องมือเสริมสำหรับการตรวจลานสายตา และการตรวจทางคลินิก ไม่ควรวินิจฉัยโดยใช้ OCT เพียงอย่างเดียว
ด้านล่างนี้เป็นสรุปประเภทหลักของ OCT และการใช้งานในจักษุวิทยาประสาท
ประเภท ลักษณะเฉพาะ การใช้งานหลักในประสาทจักษุวิทยา SD-OCT ความเร็วสูงและความละเอียดสูง มาตรฐานสำหรับการประเมิน RNFL และ GCI PL EDI-OCT การมองเห็น โครงสร้างลึกการตรวจหา ODD , การวิเคราะห์ lamina cribrosa และคอรอยด์ SS-OCT ความลึกทะลุทะลวงมากขึ้น การประเมินละเอียดของลามินาคริบโรซา และคอรอยด์ OCTA การแสดงภาพหลอดเลือดโดยไม่ต้องใช้สารทึบรังสี การวัดปริมาณความหนาแน่นของหลอดเลือดรอบหัวประสาทตา
Papilledema เทียบกับ Pseudopapilledema (ODD · จานประสาทตา แน่น): EDI-OCT มีประสิทธิภาพโรคประสาทตาอักเสบ (Optic Neuritis) เทียบกับ โรคเส้นประสาทตา ขาดเลือดส่วนหน้าชนิดไม่เกิดจากหลอดเลือดแดงอักเสบ (Non-arteritic Anterior Ischemic Optic Neuropathy )CI PL (แบบ altitudinal กับแบบ diffuse) ช่วยในการวินิจฉัยแยกโรค1) .MOGAD เทียบกับ MS RNFL ทางจมูกและเหนือขมับเพื่อการแยกโรค2) .การพยากรณ์โรคก่อนผ่าตัดของโรคเส้นประสาทตาถูกกดทับ : ความหนาของ RNFL ก่อนผ่าตัดถูกใช้ในการพยากรณ์โรค 1) .
Q
ผลการตรวจ OCT สามารถเปรียบเทียบกันได้หรือไม่แม้เครื่องจะต่างรุ่นกัน?
A
เนื่องจากอัลกอริธึมการแบ่งส่วนและฐานข้อมูลปกติแตกต่างกันระหว่างเครื่อง การเปรียบเทียบตัวเลขระหว่างเครื่องที่แตกต่างกันจึงไม่สามารถทำได้ สำหรับการประเมินตามเวลา แนะนำให้ใช้เครื่องเดียวกัน โปรดดูส่วน “การวินิจฉัยและวิธีการตรวจ” สำหรับรายละเอียด
OCT เป็นเทคนิคที่ตรวจจับความแตกต่างของเส้นทางแสงระหว่างแสงวัดและแสงสะท้อนจากจอประสาทตา โดยใช้ปรากฏการณ์การแทรกสอดของแสง และได้รับการกระจายความเข้มสัญญาณในทิศทางความลึก (โหมด A) การสแกนในทิศทาง X-Y จะได้ภาพตัดขวาง (โหมด B)
ด้านล่างนี้คือการเปรียบเทียบเครื่อง OCT หลัก
ประเภท ลักษณะเฉพาะ รุ่นตัวแทน TD-OCT ความยาวคลื่น 820 นาโนเมตร การซ้อนทับการสแกน A ปัจจุบันแทบไม่ใช้งาน — SD-OCT ความละเอียดเชิงลึกที่ดีขึ้น 26,000 A-scan/วินาทีขึ้นไป Cirrus (Carl Zeiss), Spectralis (Heidelberg), RS-3000 (Nidek), 3D-OCT -1Maestro (Topcon) SS-OCT แสงเลเซอร์ที่ทะลุทะลวงลึกกว่า มีประโยชน์ในการวิเคราะห์คอรอยด์ และลามินาคริบโรซา DRI OCT Triton (Topcon) EDI-OCT ปฏิวัติการมองเห็น ใต้เยื่อบรูชและการตรวจหา ODD มีในหลายเครื่อง En face OCT ภาพตัดขวางแนวโคโรนาของชั้นจอตา การประเมินสัณฐานคล้ายภาพถ่ายจอตา — OCTA การมองเห็น หลอดเลือดจอประสาทตา ความละเอียดสูงโดยไม่ต้องใช้สีย้อมเรืองแสงAvanti (Optovue) เป็นต้น
ชั้นจอประสาทตา ที่ได้รับการประเมินเป็นลำดับแรกในสาขาจักษุวิทยาประสาทมีดังนี้ ในโรคต้อหิน และโรคเส้นประสาทตา ชั้นทั้งสามนี้จะถูกทำลายเป็นลำดับแรก1) .
RNFL (ชั้นใยประสาทจอตา)RGC )GCL (ชั้นเซลล์ปมประสาท) : ประกอบด้วยตัวเซลล์ของ RGC IPL (ชั้นเพล็กซิฟอร์มชั้นใน) : ประกอบด้วยไซแนปส์ของเดนไดรต์ RGC และแอกซอนของเซลล์ไบโพลาร์
ในเกณฑ์ McDonald (ปรับปรุงปี 2017) เส้นประสาทตา ยังไม่ถูกรวมเป็นตำแหน่ง DIS แต่มีรายงานว่าการรวมรอยโรคเส้นประสาทตา แบบไม่มีอาการช่วยเพิ่มความไว 1) การขยายการใช้ OCT เพื่อพิสูจน์ DIS และ DIT กำลังถูกศึกษาเป็นแนวทางในอนาคต 1) .
ความสัมพันธ์ระหว่างการบางลงของ RNFL ในระยะก่อนแสดงอาการของ AD (มีพยาธิสภาพอะไมลอยด์ การรู้คิดปกติ) ยังไม่ชัดเจนในปัจจุบัน และจำเป็นต้องมีการศึกษาระยะยาวเพื่อสร้างประโยชน์ของ OCT ในฐานะเครื่องมือคัดกรองและติดตามใน AD และ PD 1) ศักยภาพในการเป็นเครื่องมือทำนาย PD ระยะเริ่มต้นในผู้ป่วย RBD ก็กำลังได้รับความสนใจ 1) .
แม้ว่า OCT จะเป็นเครื่องมือตรวจที่มีประโยชน์อย่างยิ่ง แต่ก็มีข้อจำกัดที่ทราบดังต่อไปนี้
ไม่มีข้อมูลอ้างอิงสำหรับเด็ก : ฐานข้อมูลค่าปกติได้มาจากผู้ที่มีอายุ 18 ปีขึ้นไปความแปรผันทางกายวิภาค : สายตาสั้น และอื่นๆ อาจทำให้ RNFL บางลงได้ปัจจัยที่ทำให้คุณภาพภาพลดลง : ความขุ่นของสื่อนำแสง เช่น โรคกระจกตา ต้อกระจก ภาพลอยในน้ำวุ้นตา ทำให้คุณภาพภาพลดลงข้อผิดพลาดในการแบ่งส่วน : อาจทำให้การอ่านค่าผิดพลาด มักเกิดในสายตาสั้น มากและหัวประสาทตาเอียงต้องการความร่วมมือจากผู้ป่วย : คุณภาพลดลงในผู้ป่วยที่ไม่สามารถคงการจ้องได้ผลกระทบจากโรคร่วม : ในผู้สูงอายุ การตีความสาเหตุของ RNFL บางลงทำได้ยากเนื่องจากโรคร่วม เช่น ต้อหิน และโรคพาร์กินสันFloor effect (ผลกระทบพื้น) : เมื่อการบางลงดำเนินไป จะไม่สามารถตรวจพบการเปลี่ยนแปลงความหนาเพิ่มเติมได้ จึงจำกัดการติดตามโรคระยะลุกลาม1) .ความไม่เข้ากันระหว่างเครื่องรุ่นต่างๆ : ต้องใช้เครื่องรุ่นเดียวกันเพื่อการเปรียบเทียบตามเวลาความจำเป็นในการประเมินแบบองค์รวม : ควรหลีกเลี่ยงการวินิจฉัยโดยใช้ OCT เพียงอย่างเดียว ควรใช้ร่วมกับการตรวจทางคลินิกและการตรวจลานสายตา
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.
Pakeerathan T, et al. December 2024 Journal Highlights: differentiation of MS and MOGAD using OCT parameters. 2024.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต