表淺型
外觀:視神經盤表面可見白色至黃白色顆粒
眼底自發螢光表現:眼底自發螢光(FAF)呈現高螢光
診斷:眼底檢查可直接觀察到,診斷相對容易
病程:嬰兒期為埋沒型,隨著年齡增長鈣化進展並暴露於表面

視神經盤玻璃膜疣(ODD)是積聚在視神經盤內的鈣化沉積物。它們由含黏蛋白和黏多醣的屈光性鈣化物構成,被認為是軸漿運輸障礙導致細胞外物質鈣化聚集體在視神經盤沉積所致2)。分為兩種:表淺型,視神經盤表面可見顆粒;埋藏型,表面不可見。
ODD是先天性疾病,但幼兒期常不明顯。多數在健康檢查或因其他疾病進行眼底檢查時偶然發現。盛行率因檢查方法而異:檢眼鏡檢查約0.37%,眼底照相約0.12%,而使用增強深度成像(EDI)的頻域OCT報告為2.21%4)。無性別差異,70%以上病例為雙眼,但常不對稱2)。
ODD是假性視神經盤水腫的常見原因,尤其是埋藏型與視神經盤水腫的鑑別有時很困難。過去被認為是良性靜止性疾病,但近年研究發現70%以上患者出現視野異常且緩慢進展,因此被重新認識為慢性進行性視神經疾病。
ODD病變侷限於視神經乳頭內,與年齡相關性黃斑部退化前驅病變Bruch膜上的視網膜玻璃膜疣在發生部位、組成和臨床意義上完全不同。相關疾病包括視網膜色素變性、血管樣條紋、Usher症候群、Noonan症候群和Alagille症候群。
名稱相似,但是不同的疾病。視神經乳頭玻璃膜疣(ODD)是視神經乳頭內的鈣化沉積物,與年齡相關性黃斑部退化前驅病變Bruch膜上的視網膜玻璃膜疣在發生部位、組成和臨床意義上完全不同。ODD是先天性視神經疾病,與年齡相關性黃斑部退化無關。
懷疑為體染色體顯性遺傳,伴隨不完全外顯率。如果家族中有ODD患者,建議進行眼科檢查。雙眼性比例高也是其特徵。
ODD的病程通常無症狀。視野異常緩慢進展,因此多數情況下患者自身並未察覺視野缺損。
視野異常表現為以下形態。
| 模式 | 特徵 |
|---|---|
| 盲點擴大 | 最常見 |
| 弓形暗點 | 沿視神經纖維走向 |
| 周邊視野狹窄 | 出現在進展期 |
所有這些都緩慢進展,因此即使在初診時已存在視野異常,患者也常無自覺症狀。視野缺損的發生率在表淺型約為73%,在埋藏型約為36%,且玻璃疣體積越大,視野損害越嚴重5)。視野狹窄以每年約1.6%的速度進展。視野損害的主要原因是玻璃疣對視神經纖維的直接軸突壓迫2)。
表淺型
外觀:視神經盤表面可見白色至黃白色顆粒
眼底自發螢光表現:眼底自發螢光(FAF)呈現高螢光
診斷:眼底檢查可直接觀察到,診斷相對容易
病程:嬰兒期為埋沒型,隨著年齡增長鈣化進展並暴露於表面
埋沒型
ODD已被報告與以下疾病/狀況相關。
如果出現突然的視野缺損或視力下降,考慮由視盤缺血引起。其機制類似於缺血性視神經病變(NAION),需要緊急檢查。
通常視力預後良好。但每年約有1.6%的視野狹窄進展,罕見情況下合併NA-AION或CNVM時可導致突然視力下降。定期檢查很重要。
作為ODD的形成機轉,基於軸突運輸障礙的鈣化被廣泛接受7)。
此過程從幼兒期開始,隨著年齡增長鈣化逐漸進展。幼兒期常以埋藏型存在,青年期至成年期多表現為表面型而可見。
多為雙眼發病,有家族內發病的報告。提示為不完全外顯的體染色體顯性遺傳模式,但尚未確定特定基因突變。遺傳易感性可能與小視神經盤形成或軸突運輸脆弱性有關。
相關疾病包括以下:
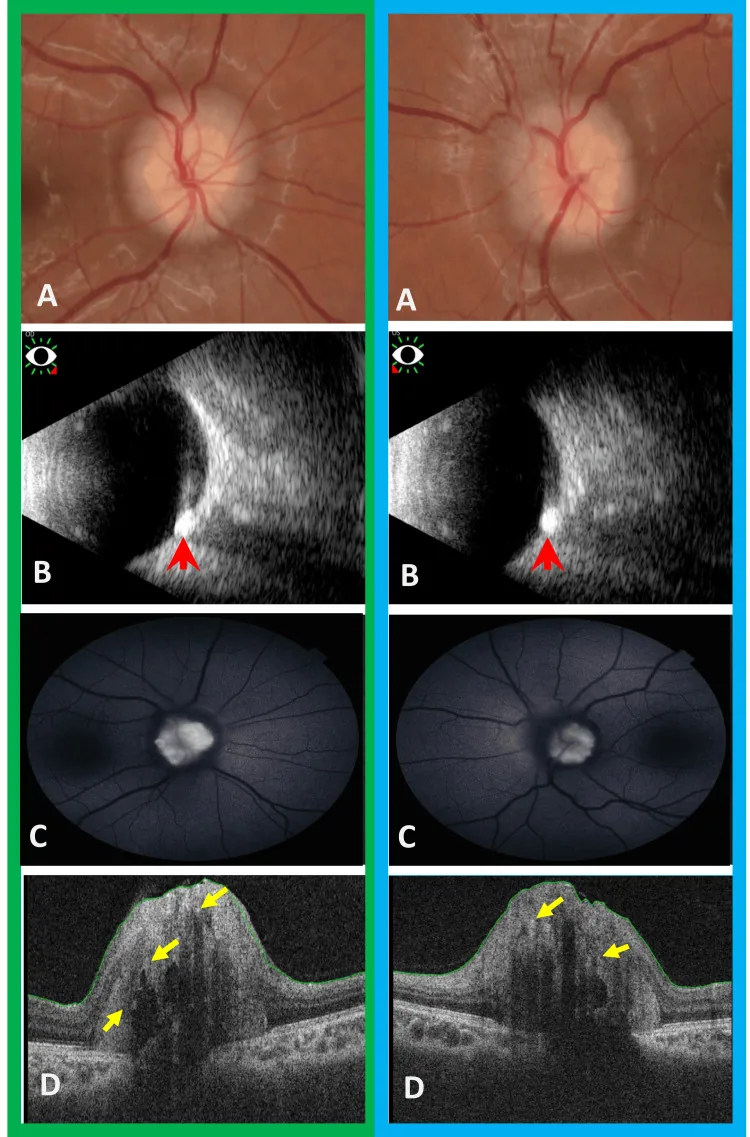
ODD的診斷需要結合多種檢查。特別是埋沒型玻璃膜疣的診斷以及與視乳頭水腫的鑑別是臨床實踐中的重要課題。視神經盤玻璃膜疣研究(ODDS)聯盟制定了基於EDI-OCT的ODD診斷共識標準(包括篩板前訊號缺失區域、內部高反射灶等),目前被廣泛參考作為標準診斷方法。
基本所見為視盤凹陷消失和隆起。表淺型可透過視盤表面的白色顆粒進行診斷。
使用無赤光(綠色濾光片)拍攝眼底照片時,玻璃膜疣會呈現閃閃發光的亮白色。這對於確認表淺型玻璃膜疣很有用。
眼底自發螢光(FAF)
表淺型:表現為高螢光,清晰可見
埋沒型:可檢測到自發螢光,有助於發現眼底檢查無法看到的埋沒型玻璃膜疣
鑑別診斷:由於鬱血乳頭無自發螢光,因此直接有助於鑑別。
OCT(EDI-OCT)
所見:被識別為視神經乳頭內的低反射卵形結構。
意義:對埋沒型玻璃疣的檢測靈敏度高於傳統OCT或B型超音波,目前被認為是最靈敏的診斷方式。
RNFL評估:有助於早期檢測視網膜神經纖維層變薄。視野缺損的定位與RNFL缺損的分佈一致3)。
超音波檢查(B型/A型)
所見:檢測鈣化部位的高強度回音(高振幅尖峰)。
特徵:即使降低增益,訊號仍能維持。
意義:非侵入性且可重複進行。在CT困難時(如兒童)可作為替代手段。
| 所見 | 真性視乳頭水腫 | ODD(假性視乳頭水腫) |
|---|---|---|
| 充血 | 有 | 無 |
| 微血管擴張 | 有 | 無 |
| 出血 | 有 | 無/罕見 |
| 血管走行追蹤 | 不明確 | 清晰可追蹤 |
ODD在青光眼的鑑別診斷中也很重要。
埋藏型僅靠眼底檢查無法看見,因此眼底自發螢光(FAF)是第一選擇。若發現與玻璃膜疣部位一致的自發螢光,即可作為診斷依據。CT顯示鈣化、B型超音波及EDI-OCT有助於確診。螢光眼底攝影顯示視神經盤無染料滲漏,也是與視神經盤水腫鑑別的重要發現。
兒童雙眼視神經盤水腫樣表現時,ODD需納入鑑別診斷。透過B型超音波或OCT檢查有無鈣化,與真正的視神經盤水腫區分至關重要。必要時考慮神經內科進一步檢查。
目前,尚無確切的治療方法可以縮小或消除ODD本身。診療主要圍繞以下兩點:
定期視野檢查與影像評估是管理的核心。
就診間隔取決於疾病嚴重度與視野異常程度,但定期追蹤不可或缺。視野缺損尚無有效治療方法;部分病例可考慮使用降眼壓藥物。
Markan等人的病例報告中,對一名合併ODD相關視乳頭周圍CNVM的10歲出頭男孩進行了多模式影像檢查。左眼BCVA為6/60,曾在其他醫院被誤診為視神經炎並接受類固醇治療。三次抗VEGF注射後,視網膜下滲出液消退,3個月後BCVA改善至6/9。
合併CNVM的治療選擇如下:
| 併發症 | 處理 |
|---|---|
| 突然視力下降或視野缺損 | 考慮視乳頭內缺血(類似NAION機轉),按照缺血性視神經病變進行緊急檢查 |
| 合併視網膜色素變性 | 加做視網膜電圖(ERG),評估視網膜功能 |
| 合併血管樣條紋 | 監測脈絡膜新生血管(螢光血管攝影、OCT血管成像等) |
| 視乳頭周圍CNVM | 考慮抗VEGF治療、PDT或雷射光凝 |
玻璃膜疣本身沒有有效的治療方法。主要處理併發症(如CNVM)。定期進行視野檢查和視乳頭形態變化觀察很重要。如果出現突然視力下降或視野異常,請立即就醫。
ODD的形成是視神經盤解剖學特性與軸突運輸障礙相結合的結果。先天性小且擁擠的視神經盤(crowded optic disc)是形成的前提條件2)。
視神經通過篩狀板穿出眼球時,所有視網膜神經節細胞的軸突都通過這個狹窄的孔(鞏膜管)。具有小鞏膜管的個體,神經纖維會更為密集地排列。
隨著年齡增長,玻璃膜疣增大,對視神經纖維產生機械壓迫,導致視野缺損進展2)。視野缺損的發生機轉如下。
玻璃膜疣的大小和位置與視野變化並不一定一致。CNVM(視神經盤周圍脈絡膜新生血管膜)的發生機轉推測與ODD部位對脈絡膜血管的影響以及視神經盤周圍血管結構破壞有關。
這一鈣化過程被認為從出生後不久開始。在幼兒期,鈣化灶較小且埋沒在視神經盤內,外觀上不明顯。從青春期到成年期,鈣化進展,玻璃膜疣暴露於視神經盤表面,成為表淺型而可見。視杯凹陷的缺失被解釋為由於視神經盤內玻璃膜疣形成導致解剖空間受壓,是ODD特徵性的眼底表現之一。
ODD曾被認為是一種靜態良性病變,但由於70%以上的患者出現視野異常且緩慢進展,現在被視為一種慢性進行性視神經疾病。持續的軸突壓迫和局部缺血被認為會導致視神經纖維的緩慢喪失,因此長期視野監測的重要性日益增加。
使用增強深度成像OCT(EDI-OCT)對視盤玻璃疣進行可視化和形態評估近年來發展迅速1)。玻璃疣的深度、體積和數量的量化正在成為可能,有望成為未來進展監測的工具。OCT的普及也提高了埋藏型玻璃疣的檢測精度,PHOMS(視盤周圍高反射卵形團塊樣結構)概念的引入進一步提高了假性視盤水腫的診斷準確性6)。
結合眼底自發螢光、OCT、OCT-A、FA和超音波(USG)的多模態影像對於ODD相關併發症的綜合評估非常有用。特別是OCT-A有助於檢測視盤周圍脈絡膜新生血管膜(CNVM),有助於發現僅透過FA可能遺漏的病例。
ODD的診斷標準和術語因機構和國家的不同而有所差異。國際共識形成(如ODDS聯盟)正在推進,診斷標準的統一被認為有助於提高未來研究的準確性。
病例報告顯示抗VEGF療法對ODD相關的CNVM有效,期待更多證據的累積。儘管病例數較少且長期結果未知,但正在考慮作為治療選擇。
關於ODD自然病程中視野缺損的進展速度和預測因素,長期前瞻性研究尚不足。探討玻璃疣的大小、位置、數量與視野預後關係的研究是未來的重要課題5)。
據報導,與ODD(尤其是50歲以下患者)併發的急性視神經缺血表現出非動脈炎性前部缺血性視神經病變(NA-AION)樣病理狀態2)。有研究指出,視盤內的結構性狹窄可能增加缺血發作的風險,闡明風險因素和建立預防策略是未來的課題。
通常無症狀,因此定期眼科檢查是基礎。如果已經確診,按照主治醫師指示的間隔進行視野檢查非常重要。如果自覺突然視力下降、視野急劇變化、閃光或光視症,請立即就診眼科。
Malmqvist L, Bursztyn L, Costello F, et al. The Optic Disc Drusen Studies Consortium recommendations for diagnosis of optic disc drusen using optical coherence tomography. J Neuroophthalmol. 2018;38(3):299-307. PMID: 29095768.
Costello F, Rothenbuehler SP, Sibony PA, Hamann S; Optic Disc Drusen Studies Consortium. Diagnosing optic disc drusen in the modern imaging era: a practical approach. Neuroophthalmology. 2020;45(1):1-16. PMID: 33762782; PMCID: PMC7946029.
Wandji BN, Dugauquier A, Ehongo A. Visual field defects and retinal nerve fiber layer damage in buried optic disc drusen: a new insight. Int J Ophthalmol. 2022;15(10):1641-1649. PMID: 36262850; PMCID: PMC9522567.
Mukriyani H, Malmqvist L, Subhi Y, Hamann S. Prevalence of optic disc drusen: a systematic review, meta-analysis and forecasting study. Acta Ophthalmol. 2024;102(1):15-24. PMID: 37144704.
Lee KM, Woo SJ, Hwang JM. Factors associated with visual field defects of optic disc drusen. PLoS One. 2018;13(4):e0196001. PMID: 29708976; PMCID: PMC5927402.
Sibony PA, Kupersmith MJ, Kardon RH. Optical Coherence Tomography Neuro-Toolbox for the Diagnosis and Management of Papilledema, Optic Disc Edema, and Pseudopapilledema. J Neuroophthalmol. 2021;41(1):77-92. doi:10.1097/WNO.0000000000001078. PMID:32909979; PMCID:PMC7882012.
Liu X, Yan Y. Advances in origin, evolution, and pathogenesis of optic disc drusen: a narrative review. Indian J Ophthalmol. 2025;73(5):637-647. PMID: 40272291; PMCID: PMC12121874.