角膜・外眼部疾患
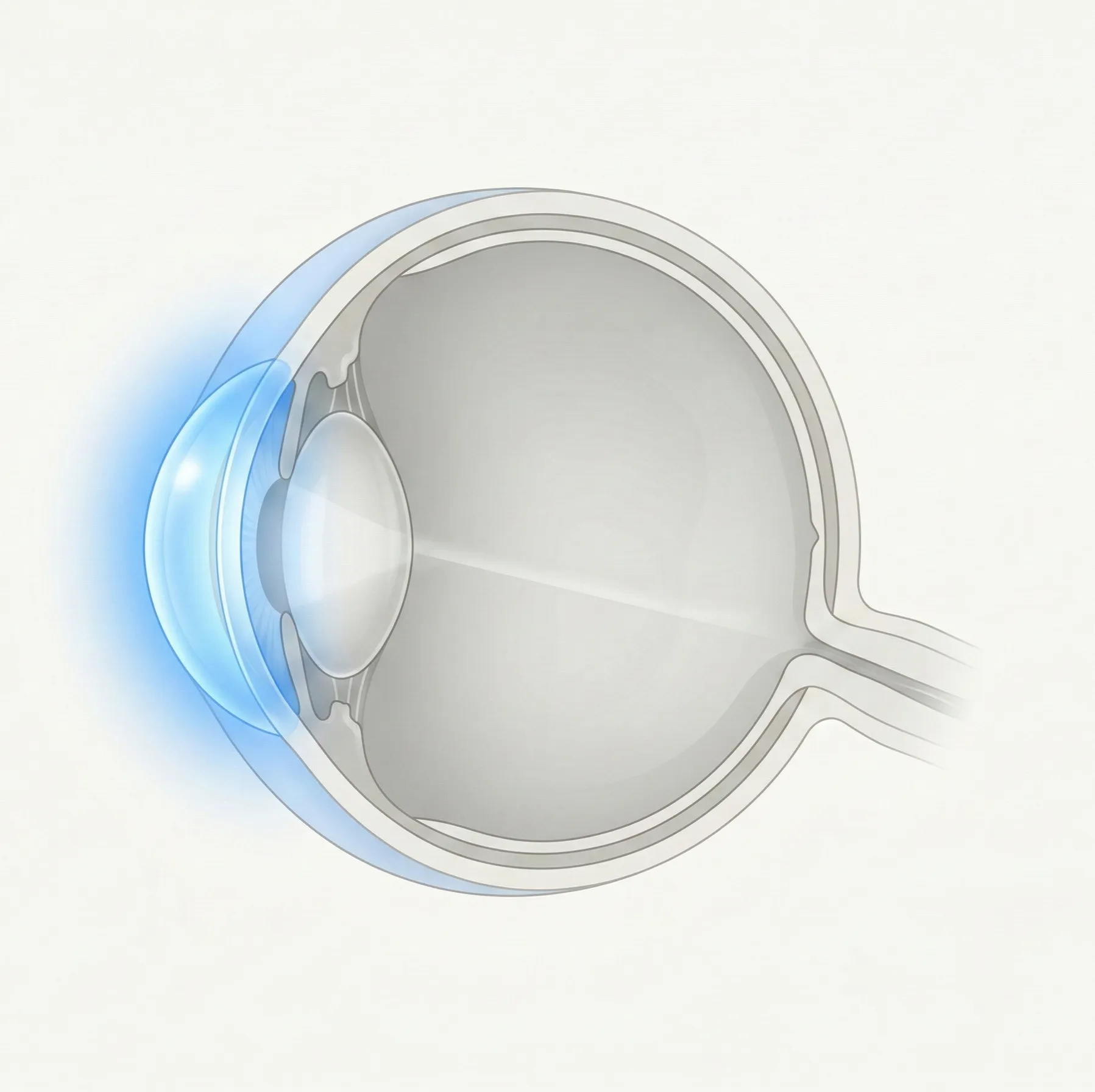
角膜は眼の最前面にある透明な組織で、光を屈折させて眼内に導く役割を担います。結膜は白目の表面やまぶたの裏側を覆う薄い粘膜です。このカテゴリでは、感染・炎症・変性・形状異常など、角膜および眼表面に生じるさまざまな疾患を扱います。
全233件の疾患
あ行
24件角膜内リングセグメント(ICRS)の脱出は、進行性の角膜実質菲薄化と上皮破綻によりリングが突出する合併症。全抜去症例の約半数を占め、リング移動や角膜融解が先行する。抜去術により回復可能。
強パルス光(IPL)療法はマイボーム腺機能不全(MGD)および蒸発亢進型ドライアイに対する治療法。500〜1200nmの非干渉性多色光を眼周囲に照射し、異常血管の光熱融解・マイバム加温・抗炎症作用により涙液層の安定性を改善する。
アカントアメーバという自由生活アメーバが角膜に感染して起こる、稀だが重篤な角膜感染症。コンタクトレンズ装用者に多く、激しい疼痛と視力障害を引き起こす。
2025年にFDA承認を受けたクラス初のTRPM8受容体作動薬。角膜の冷感受容体を刺激して基礎涙液分泌を促進する、ドライアイに対する新しい神経感覚的アプローチの点眼薬。
アトピー性皮膚炎に合併する慢性のアレルギー性角結膜炎。I型およびIV型過敏反応が関与し、眼瞼・結膜・角膜に広範な病変を生じる。日本では抗アレルギー薬・免疫抑制薬・ステロイドの三者併用療法が行われる。難治例では角膜合併症による視力障害のリスクがある。
パーキンソン病や多発性硬化症に使用されるアマンタジンの副作用として生じるまれな両眼性角膜浮腫。用量依存的に角膜内皮細胞を障害し、多くは薬剤中止により回復するが、長期使用例では不可逆的となることがある。
アルカプトン尿症(AKU)はホモゲンチジン酸の蓄積による稀な常染色体劣性遺伝疾患であり、強膜・結膜・角膜に特徴的な青黒色の色素沈着(組織黒変症)を呈する。ニチシノンによる治療の進歩を含め解説する。
アレルゲンに対する結膜の炎症反応であり、季節性・通年性・春季カタル・アトピー性角結膜炎・巨大乳頭結膜炎に分類される。掻痒感が最も特徴的な症状で、抗アレルギー点眼薬が治療の基本となる。
1964年にAscherにより初めて報告された極めて稀な角膜所見。両眼性・対称性の中間周辺部角膜実質に直径7〜8mmの環状混濁を呈する。視力への影響はなく、治療は不要である。除外診断として扱われる。
角膜混濁眼における硝子体網膜手術の術野確保のために一時的に設置する人工角膜デバイス。Landers型(PMMA製)とEckardt型(シリコン製)が代表的である。硝子体網膜手術完了後に除去し、全層角膜移植に置換する。
インターフェース液症候群(IFS)はLASIK術後にフラップインターフェースに液体が貯留する合併症。主にステロイド誘発性眼圧上昇が原因であり、圧誘発性層間実質角膜炎(PISK)とも呼ばれる。ステロイド中止と眼圧降下が治療の基本である。
遺伝性一過性角膜内皮炎はNLRP3遺伝子変異による常染色体優性遺伝疾患で、片眼性の疼痛・角膜浮腫・結膜充血・視力低下を伴う消耗性の炎症発作を周期的に繰り返す。発作は2〜5日間持続し、年1〜8回生じる。フィンランド系の集団に多いが、他の欧州系集団でも報告されている。
結膜・角膜および口腔粘膜に良性のプラーク形成を来す常染色体優性遺伝疾患。両眼性の顕著な結膜充血から「レッドアイ病」とも呼ばれ、幼児期に発症し生涯にわたり増悪と寛解を繰り返す。4q35重複またはNLRP1遺伝子変異が原因として同定されている。
ウルトラマラソンなどの長時間の身体的酷使中に発症する一過性の角膜浮腫である。角膜内の乳酸蓄積が原因と推定され、無痛性の進行性霧視を呈し、運動中止後数時間以内に回復する。予防には保護用アイウェアと潤滑点眼液が推奨される。
ウレッツ・ザバリア症候群(UZS)は眼科手術後に瞳孔が散瞳固定し、光や縮瞳薬に反応しなくなるまれな合併症である。主に全層角膜移植術後に報告されるが、白内障手術やDALK、DSAEK、有水晶体眼内レンズ挿入術など多数の眼科手術後にも発生する。虹彩虚血による瞳孔括約筋の壊死が主な病態と考えられている。
渦状角膜(cornea verticillata)の原因(アミオダロン・ファブリー病・ROCK阻害薬・メトトレキサート)、臨床所見、診断(細隙灯顕微鏡・α-gal A活性)、病態生理(輪部幹細胞の向心性移動)、治療を解説。
Wessely免疫輪は、外来抗原に対する角膜実質内の免疫反応として生じる無菌性の輪状浸潤である。感染性角膜炎(緑膿菌、アカントアメーバ、ヘルペス等)や非感染性因子(コンタクトレンズ、レーザー治療等)に伴い出現し、免疫複合体を介した補体活性化が病態の中心をなす。
コラーゲン合成異常を原因とする遺伝性結合組織疾患群。13亜型に分類され、関節過可動性・皮膚過伸展性・組織脆弱性を特徴とする。青色強膜・角膜菲薄化・円錐角膜など多彩な眼合併症を伴う。
単純ヘルペスウイルス(HSV)による角膜実質の免疫・炎症反応で生じる実質型角膜炎と、角膜内皮を標的とする内皮炎の病態・診断・治療を解説する。
エムポックス(猿痘)はオルソポックスウイルス属の猿痘ウイルス(MPXV)による人獣共通感染症である。眼科的合併症(MPXROD)は主に眼瞼・結膜・角膜を侵し、潰瘍性角膜炎や免疫性実質角膜炎を引き起こしうる。重症例では角膜瘢痕による恒久的な視力障害に至る。
円錐角膜は角膜の中央部または傍中心部が進行性に菲薄化・急峻化し、不正乱視を引き起こす角膜拡張性疾患。遺伝的素因と眼こすりなどの環境因子が病因に関与する。角膜クロスリンキング(CXL)による進行抑制が第一選択であり、視力矯正にはRGPレンズ・強膜レンズが用いられる。
X連鎖角膜内皮ジストロフィ(XECD)は、オーストリアの単一家系でのみ報告されている極めて稀な後部角膜ジストロフィである。X連鎖優性遺伝を示し、男性では先天性のすりガラス状角膜混濁と眼振を呈する一方、女性は月面クレーター様の内皮変化のみで無症状に経過する。
神経栄養性角膜炎(NK)に対する初のFDA承認治療薬であるオキセルベート(セネゲルミン-bkbj 0.002%)の作用機序、臨床試験、投与法、実臨床データを解説する。
帯状角膜変性はカルシウムハイドロキシアパタイトがボーマン層・上皮基底膜に沈着して生じる慢性角膜変性疾患であり、慢性眼炎症や高カルシウム血症に続発する。EDTAキレーション療法やエキシマレーザー治療が行われる。
か行
75件改良型骨歯牙角膜人工装具(MOOKP)は、患者自身の歯と歯槽骨を生体支持部として使用する角膜人工装具である。両眼性の末期眼表面疾患に対する最終的な視機能回復手段として、口腔粘膜移植片とPMMA光学シリンダーを組み合わせた多段階手術で施行される。
ウィルソン病はATP7B遺伝子の変異による銅代謝異常症であり、肝障害、錐体外路症状、角膜のKayser-Fleischer輪を3主徴とする。Kayser-Fleischer輪はDescemet膜レベルへの銅沈着で、診断に重要な眼科的所見である。銅キレート薬や亜鉛薬による除銅治療でKF輪は軽減・消失しうる。
角膜移植後のLASIK手術は全層角膜移植術(PKP)後の残余屈折異常・乱視を矯正する屈折矯正手術である。PKP後には平均4〜5Dの乱視が生じ、眼鏡やコンタクトレンズで矯正困難な症例にLASIKが検討される。創部離解や移植片拒絶のリスクに留意が必要である。
角膜異物の種類・診断・除去手技(異物針・ドリル・鑷子)・術後管理について解説する。鉄粉異物の錆輪形成から植物性異物の感染リスクまで、眼科救急で必要な知識を網羅する。
屈折矯正手術における角膜拡張症リスクの術前評価法を解説。角膜形状解析・断層撮影・バイオメカニクス指標によるスクリーニング、Randlemanスコア、PTA、BAD-Dなどのリスク評価ツールを網羅。
屈折矯正手術における角膜トポグラフィ・トモグラフィの役割を解説する。術前スクリーニング、拡張症リスク評価、各種指標、術後管理における角膜形状解析の要点をまとめる。
角膜表面に生じる良性の隆起性線維性病変。外傷や手術後に発症する二次性と、Lowe症候群などに伴う一次性がある。稀だが視力障害を引き起こしうる。
前房出血後に角膜実質内にヘモジデリンが沈着し角膜が黄褐色に混濁する合併症。外傷性前房出血に伴い、特に眼圧上昇が持続する症例で発症しやすい。
角膜小麦粉状変性(cornea farinata)はDescemet膜直前の角膜実質深層に微細な粉塵状混濁が両眼性に出現する加齢性変化であり、通常無症状で治療不要。Fuchs角膜内皮ジストロフィとの鑑別が重要。
角膜コラーゲンクロスリンキング(CXL)の2大手法であるEpi-off法(上皮除去法)とEpi-on法(経上皮法)を比較解説。ドレスデンプロトコルを基準とした標準法と加速プロトコル、各法の適応・手技・成績・合併症を網羅する。
神経栄養性角膜症(角膜の知覚低下・消失による上皮障害)に対し、健全なドナー神経を角膜に移行して感覚を回復させる外科的治療法。直接法・間接法があり、角膜知覚と眼表面の長期安定化を目指す。
角膜中央部まで太く目立つ角膜神経が観察される臨床所見。多発性内分泌腫瘍症2B型(MEN2B)をはじめとする全身疾患や、円錐角膜・アカントアメーバ角膜炎などの角膜疾患に伴う。未診断のMEN2Bの早期発見手がかりとなりうる重要な所見である。
角膜新生血管の原因(感染症・低酸素・化学外傷・LSCD)、病態生理(VEGF・血管新生特権)、抗VEGF治療・FND・MICEなどの治療法、遺伝子治療やナノDDSの最新研究まで専門医が詳しく解説。
白内障手術(水晶体乳化吸引術)中に超音波チップ周囲の摩擦熱で角膜切開創が熱損傷を受ける術中合併症。創閉鎖不全や高度乱視の原因となる。
円錐角膜などの角膜拡張症に対し、ドナー角膜組織を実質内に挿入して角膜形状を改善する新しい手術手技。合成ICRSに代わる生体適合性の高い治療選択肢として注目されている。
角膜知覚計検査(Cochet-Bonnet 型知覚計)の原理・手技・正常値と、角膜知覚低下の鑑別診断について解説。
角膜提供のプロセス、ドナー適格基準、アイバンクの役割、組織評価と保存、法的枠組みを包括的に解説する。
角膜表面の形状を非侵襲的に測定・可視化する検査技術。Placidoリング、Scheimpflugカメラ、前眼部OCTなど複数の原理に基づく装置があり、円錐角膜のスクリーニングや屈折矯正手術の計画に不可欠である。
角膜内リングセグメント(ICRS)は円錐角膜などの角膜拡張症に対し、角膜実質内に挿入して中央角膜を平坦化する治療法。弧短縮効果により角膜形状を改善し、バイオメカニクスの安定化に寄与する。
角膜白斑の原因(感染症・外傷・炎症・変性疾患)、重症度分類(片雲・斑・白斑)、診断法、角膜移植やPTKなどの治療法、最新のロサルタン点眼研究まで専門医が詳しく解説。
角膜内の水分過剰貯留により透明性が失われる病態。角膜内皮障害・手術外傷・眼圧上昇など多様な原因で発症し、視力低下や疼痛を引き起こす。
角膜輪部同種移植(KLAL)は輪部幹細胞欠損症(LSCD)に対する眼表面幹細胞移植の一種。死体ドナーの角膜強膜キャリアに付着した同種輪部組織を移植し、角膜上皮の恒常性を回復させる。両眼性LSCDや生体ドナーが利用できない症例に適応され、全身免疫抑制が不可欠である。
角膜輪部に好発する先天性の良性分離腫(choristoma)。斜乱視による弱視を高頻度に合併し、屈折矯正・遮閉療法が治療の柱となる。整容目的の手術では表層角膜移植を併用する。
角膜実質炎(IK)は角膜実質の非潰瘍性炎症であり、上皮・内皮の直接的関与を伴わず、実質の血管新生と瘢痕化を特徴とする。病因は感染性(単純ヘルペスウイルス、梅毒など)と免疫介在性(コーガン症候群など)に大別される。
TGFBI遺伝子変異を中心に、角膜実質に異常タンパク質が沈着する遺伝性疾患群。格子状角膜ジストロフィ、顆粒状角膜ジストロフィ、斑状角膜ジストロフィなどが含まれる。
角膜上皮の基底膜が異常に肥厚・変形し、map(地図状線)・dot(点状混濁)・fingerprint(指紋状線)と呼ばれる特徴的パターンを生じる前部角膜ジストロフィ。反復性角膜びらんの主要原因であり、白内障手術前の眼表面管理にも関わる。
角膜上皮欠損(単純性びらん・再発性びらん・遷延性上皮欠損)の症状・原因・診断・治療法について、最新のエビデンスに基づき解説。
輪部傍隆起による涙液層の途絶で角膜周辺部に生じる浅い皿状の陥凹。適切な潤滑で通常は速やかに消退するが、放置すると穿孔に至ることがある。
角膜の粘弾性特性とその測定法(ORA・Corvis ST・ブリュアン顕微鏡)、円錐角膜の早期診断や屈折矯正手術への臨床応用を解説する。
TGFBI遺伝子変異により角膜実質にヒアリンやアミロイドが沈着する常染色体優性遺伝の角膜ジストロフィ。1型(R555W)と2型(R124H、旧Avellino)に分類され、日本では2型が圧倒的に多い。PTKが治療の第一選択である。
2012年にSangwanらが報告した輪部幹細胞疲弊症(LSCD)に対する1段階の手術手技。健側眼から少量の輪部組織を採取し、羊膜上で小片に分割してin vivoで増殖させる。特別な培養設備が不要で費用対効果が高い。
感染性結晶状角膜症(ICK)は角膜実質内に枝分かれ状の結晶様混濁を生じる緩徐進行性の感染性角膜炎。炎症反応が乏しく、角膜移植後のステロイド使用下で好発する。バイオフィルム形成が治療抵抗性に関与し、難治例では実質内抗菌薬注射や治療的角膜移植が必要となる。
乾癬に伴う眼合併症(ドライアイ、眼瞼炎、ぶどう膜炎、白内障など)の症状・診断・治療を解説する。乾癬患者の約10%に眼症状が出現し、IL-23/Th17経路を介した免疫異常が共通の病態基盤となる。
アトピー性皮膚炎などの炎症性皮膚疾患を基礎に、単純ヘルペスウイルスが広範に感染する皮膚感染症。眼波及によるヘルペス角膜炎は視力を脅かす合併症である。
角膜拡張症(円錐角膜など)の稀な合併症で、デスメ膜の破裂により房水が角膜実質に流入し急激な角膜浮腫を生じる。円錐角膜の2〜3%に発症し、視力障害や疼痛を引き起こす。
球状角膜は角膜全体がびまん性に菲薄化し球状に前方突出する稀な非炎症性角膜拡張症である。先天型はEhlers-Danlos症候群VI型や青色強膜症候群に関連し、後天型は角膜辺縁透明変性や円錐角膜から進展する。周辺部で菲薄化が最も顕著で、軽微な外傷でも角膜破裂のリスクがある。
角膜を細胞レベルで非侵襲的に観察できるin vivo画像診断法。角膜感染症の病原体検出、角膜ジストロフィの鑑別、角膜神経の評価など幅広い臨床応用がある。HRT III-RCMが現在の標準機器であり、側方分解能1〜2 μm、深度分解能4 μmを実現する。
強膜の炎症による激しい眼痛と充血を特徴とする疾患。関節リウマチなどの全身性自己免疫疾患に合併することが多く、壊死性強膜炎は重篤な視力障害をもたらしうる。
神経堤細胞の遊走異常により角膜縁原基が形成されず、角膜が強膜様に混濁する稀な先天性疾患。両眼性・非対称性で、扁平角膜や前眼部異常を合併することが多い。
強膜コンタクトレンズは角膜全体を円蓋状に覆い強膜上に接地する硬性ガス透過性レンズであり、液体貯留部により不正乱視の矯正と眼表面保護を同時に達成する。BostonSight PROSEは高度にカスタマイズ可能な義眼デバイスを用いたFDA承認の治療モデルである。
高齢者に発症する稀な慢性炎症性疾患で、異常に深い上眼瞼円蓋部を背景に再発性の膿性結膜炎を繰り返す。黄色ブドウ球菌の定着が主因であり、円蓋部短縮術が有効な外科的治療法として注目されている。
角膜水平径が13mm以上(新生児12mm以上)を呈する非進行性の先天異常。X連鎖劣性遺伝が最も多く、CHRDL1遺伝子変異によりBMP-4アンタゴニストであるventroptin欠損が原因となる。先天緑内障(牛眼)との鑑別が重要である。
加齢に伴い角膜実質後層に多角形の灰白色混濁が出現する良性の角膜変性。ワニの皮に類似した外観を呈するが、無症状で治療は不要である。
角膜クロスリンキング(CXL)後に発生する感染性角膜炎。発生率は0.12〜0.21%と低いが、角膜穿孔や重篤な視力障害をきたしうる。PACK-CXLによる感染性角膜炎治療についても解説する。
結膜の炎症の総称。感染性(ウイルス性・細菌性・クラミジア性)と非感染性(アレルギー性・中毒性など)に大別され、充血・眼脂・異物感を主症状とする。
結膜および角膜の化学外傷は即座の洗眼を要する眼科救急疾患である。アルカリは深部浸透性が高く重篤な障害を来しやすい。木下分類やRoper-Hall分類で重症度を評価し、急性期の保存的治療から瘢痕期の外科的眼表面再建まで段階的に管理する。
結膜血管の破綻により結膜下腔に血液が貯留する良性の眼表面疾患。鮮紅色~暗赤色の出血斑として観察され、多くは自然吸収する。再発例では全身疾患の検索が必要となる。
銀含有化合物への慢性的曝露により結膜や角膜に銀が沈着する病態。職業的曝露(宝石細工、写真現像、歯科)や銀含有点眼薬・化粧品の長期使用が原因となる。結膜は青灰色、角膜深層には灰緑色〜金色の沈着を呈する。
毛虫や昆虫の刺毛(setae)が眼組織に刺入し肉芽腫性炎症を引き起こす疾患。Cadera分類(Type I〜V)に基づく病型と治療法、マルチモーダルイメージングによる診断を解説する。
球結膜と瞼結膜が異常に癒着する病態。化学外傷・Stevens-Johnson症候群・眼類天疱瘡などの結膜上皮障害後に生じることが多い。眼球運動障害・結膜円蓋部短縮・視力低下をきたす。
瞼裂部の球結膜に生じる黄白色の隆起性病変。紫外線曝露や加齢が主な原因で、50歳以上ではほとんどの人に認められる。通常は無症状だが、炎症を起こすと瞼裂斑炎となる。
血液由来の点眼薬として、重症ドライアイや遷延性角膜上皮欠損など保存的治療に抵抗する眼表面疾患に用いられる。自己血清(AS)と他家血清(ALS)があり、天然涙液に類似した増殖因子・ビタミン・フィブロネクチンを含有し、眼表面の修復を促進する。
コーガン症候群は非梅毒性の実質性角膜炎と前庭聴覚症状を特徴とする稀な自己免疫疾患である。若年成人に好発し、再発性の眼炎症と進行性難聴を来す。最大80%に全身症状、最大15%に血管炎が認められる。
角膜後面の曲率が増大する稀な先天性角膜疾患。通常は片眼性・散発性で、角膜実質混濁を伴う。前眼部形成異常(Peters異常の最軽症型)との関連が示唆されている。全面性と限局性の2つのサブタイプがある。
虹彩外傷修復は鈍的・穿孔性眼外傷により生じた虹彩離断・外傷性散瞳・瞳孔偏位に対する外科的修復法。Modified Siepser Sliding Knot法、McCannel法、Single-pass Four-throw(SFT)法、虹彩cerclageなどの手技を用いて瞳孔形成を行い、羞明や光学的収差を改善する。
格子状角膜ジストロフィは角膜実質にアミロイドが格子状パターンで沈着する遺伝性角膜ジストロフィである。1型はTGFBI遺伝子R124C変異による常染色体優性遺伝で10〜20歳代に発症し、再発性上皮びらんと進行性視力低下をきたす。PTKが第一選択であり、進行例には角膜移植が必要となる。
抗体薬物複合体(ADC)は新世代の抗がん剤であるが、偽微小嚢胞(MECs)・結膜炎・輪部幹細胞機能不全などの眼表面有害事象を生じうる。定期的な眼科検査と投与量調整で管理する。
TACSTD2遺伝子変異によりタイトジャンクション形成不全が生じ、角膜上皮下にアミロイドが沈着する常染色体劣性の遺伝性角膜疾患。日本に比較的多く、2019年に指定難病に認定された。
角膜内皮およびデスメ膜を侵す常染色体優性遺伝の角膜ジストロフィ。水疱状変化・帯状病変・びまん性混濁を呈する。4つの遺伝子座(OVOL2・COL8A2・ZEB1・GRHL2)が同定されており、上皮間葉転換(EMT)の異常が病態の中心である。
角膜後部実質・デスメ膜を侵す稀な常染色体優性遺伝の角膜ジストロフィ。両眼性のシート状後部実質混濁、角膜の扁平化・菲薄化が特徴で、通常は非進行性である。染色体12q21.33のSLRP遺伝子群の欠失が関与する。
コンタクトレンズ装用が原因または誘因で発症する角膜・結膜障害の総称。機械的外傷・低酸素・潤滑不全・免疫反応・微生物感染が主なメカニズムであり、フルオレセイン染色パターンによる原因推定が診断の鍵となる。
デジタルデバイスの長時間使用によって生じる眼・視覚・筋骨格系の症状群。有病率は世界的に約66%とされ、COVID-19パンデミック後は74%に上昇した。瞬目異常・調節障害・環境因子が主要な発症機序であり、作業環境改善や20-20-20ルールなどの予防策が重要である。
COVID結膜炎はSARS-CoV-2感染に伴う眼症状であり、濾胞性結膜炎として発症し多くの場合自然軽快する。COVID-19患者の1〜3%に認められ、まれに初発症状となることがある。
眼移植片対宿主病(oGVHD)は同種造血幹細胞移植後に発症し、重度ドライアイ・角膜潰瘍・結膜瘢痕などを引き起こす。涙液バイオマーカー、間葉系幹細胞治療を含む最新知見を解説する。
眼科で使用されるフルオレセイン・リサミングリーン・ローズベンガル・トリパンブルー・ICGなど各種染色剤の種類・原理・臨床応用・副作用を網羅的に解説。
多回投与型点眼薬の無菌性維持に不可欠な防腐剤の種類・特性と、塩化ベンザルコニウム(BAK)を中心とした眼表面毒性の機序・臨床像・管理法を解説する。代替防腐剤や無防腐剤製剤の利点と限界についても概説する。
眼乾燥症(Xerophthalmia)はビタミンA欠乏により生じる一連の眼疾患の総称である。夜盲・結膜乾燥症・Bitot斑・角膜乾燥症・角膜軟化症と段階的に進行し、適切な治療がなければ不可逆的な失明に至る。
角膜や眼表面の器質的所見に乏しいにもかかわらず持続する慢性疼痛。末梢性と中枢性に分類され、プロパラカインテストやIVCMで鑑別する。段階的な局所・全身治療を行う。
酒皶(酒さ)の眼型で、慢性の眼瞼炎・マイボーム腺機能不全・角膜炎を引き起こす。段階的な眼瞼衛生・薬物療法で管理するが、放置すると角膜瘢痕・穿孔に至りうる。
水痘帯状疱疹ウイルス(VZV)の再活性化により三叉神経第1枝領域に発症する帯状疱疹で、角膜炎・ぶどう膜炎・視神経炎など多彩な眼合併症を引き起こす。
三叉神経V1/V2枝領域の皮膚・強膜・ぶどう膜に青灰〜褐色の色素沈着を生じる良性の真皮メラノサイトーシス。緑内障やぶどう膜黒色腫のリスクがあり、定期的な眼科検査が重要である。
眼表面の扁平上皮細胞に生じる異形成~悪性腫瘍の総称。軽度の上皮内腫瘍から浸潤性扁平上皮癌までを含み、紫外線曝露・HIV・HPV感染がリスク因子である。
眼表面マイクロバイオームは結膜・角膜に常在する細菌・真菌・ウイルスの共同体であり、ホメオスタシスの維持や免疫調節に関与する。ディスバイオーシスはドライアイ・角膜炎・マイボーム腺機能不全など多くの眼疾患と関連する。
眼蜂刺傷はミツバチやスズメバチの刺傷による眼障害であり、中毒性角膜症・視神経炎・緑内障・白内障などの合併症を引き起こしうる。刺針の除去、ステロイド治療、厳重な経過観察が重要である。
結膜表面にフィブリンと炎症性滲出物からなる膜状物が形成される結膜炎の総称。真性膜は結膜上皮に嵌入し剥離時に出血するのに対し、偽膜は表層に付着し容易に除去できる。アデノウイルス結膜炎が最も多い原因疾患である。
さ行
32件角膜上皮の接着異常により上皮びらんを繰り返す疾患。起床時の突然の眼痛が特徴的であり、保存的治療から外科的治療まで段階的に管理する。
フルオレセイン染色とコバルトブルー光を用いて角膜・強膜の全層欠損からの房水漏出を検出する検査法。開放性眼外傷や術後の創閉鎖確認に不可欠である。
サイトメガロウイルス(CMV)角膜内皮炎は、CMVの再活性化により角膜内皮細胞に炎症を生じる疾患であり、コイン状角膜後面沈着物、角膜浮腫、眼圧上昇を特徴とする慢性・再発性の前眼部感染症である。
角膜実質にコレステロールやリン脂質が沈着する角膜変性疾患。原発性(稀)と続発性(角膜新生血管に伴う)に分類される。続発性はヘルペス性角膜炎や外傷後に好発し、新生血管の閉塞治療が主体となる。
シスチン症は全身の細胞内にシスチンが蓄積するリソソーム蓄積症である。角膜へのシスチン結晶沈着による羞明や視力障害が特徴的な眼症状として知られ、システアミン点眼液による治療が有効である。
硝子体手術後のシリコーンオイルタンポナーデに伴い、角膜内皮にシリコーンオイルが接触・乳化することで生じる角膜代償不全。帯状角膜変性や水疱性角膜症を引き起こす。
真菌性角膜炎(角膜真菌症)は、糸状菌やカンジダ属などの真菌が角膜に感染して生じる重篤な眼感染症である。緩徐に進行し治療抵抗性を示すことが多く、角膜穿孔や失明に至る可能性がある。
真菌性角膜潰瘍治療試験(MUTT)は、糸状真菌性角膜炎に対するナタマイシン点眼とボリコナゾール点眼の有効性を比較した大規模ランダム化比較試験である。MUTT 1ではナタマイシンの優位性(特にFusarium属)が示され、MUTT 2では経口ボリコナゾールの追加投与に全体的な有益性は認められなかった。
神経栄養性角膜炎(NK)は三叉神経の角膜知覚神経支配の障害により角膜上皮の恒常性が破綻する変性疾患である。Mackie分類による病期別管理、セネゲルミン(rhNGF)、角膜神経再生術などの治療法を解説する。
レシピエントのデスメ膜と角膜内皮を温存し、角膜実質のみをドナーに置換する部分層角膜移植術。全層角膜移植(PK)と比較して内皮拒絶反応がなく、長期移植片生存率が高い。円錐角膜が最も一般的な適応である。
角膜周辺部に三日月状の破壊性炎症を呈する疾患群。関節リウマチをはじめとする全身性自己免疫疾患との関連が強く、無治療では角膜穿孔に至りうる。早期の全身的免疫抑制療法と多科連携が重要である。
UBIAD1遺伝子変異により角膜にコレステロールおよびリン脂質が異常沈着する常染色体優性遺伝の実質型角膜ジストロフィ。角膜結晶や中央部混濁を特徴とする。
春季カタル(VKC)は、結膜に増殖性変化を伴うアレルギー性結膜疾患である。小児期の男児に好発し、石垣状巨大乳頭やトランタス斑などの特徴的所見を呈する。免疫抑制点眼薬(シクロスポリン・タクロリムス)の登場により治療成績が大きく向上した。
角膜実質の菲薄化と円錐状の前方突出により不正乱視と進行性の視力低下を来す疾患。小児では成人より進行が速く、早期発見と角膜クロスリンキングによる進行抑制が重要である。
18歳未満の患者に対して行われる全層角膜移植術。先天性角膜混濁や後天性角膜疾患が主な適応であるが、成人と比べて移植片不全率が高く、弱視管理を含めた多職種連携が不可欠である。
睫毛が眼球側に向かって不正な方向に生える状態であり、眼瞼の位置自体には異常がない点で眼瞼内反症と区別される。トラコーマ、慢性眼瞼炎、外傷、SJS、OCP、化学療法など多様な原因で生じる。治療は睫毛抜去から電気分解、毛根切除術、瞼板回転術まで重症度に応じて選択する。
薬剤や感染を誘因として全身の皮膚・粘膜にびらんと水疱を生じる急性疾患。眼合併症は最も重要な後遺症であり、角膜上皮幹細胞の消失による角膜混濁と重篤なドライアイが生涯にわたり持続する。
角膜・結膜の上皮下に黄褐色の球状蛋白質沈着物が蓄積する変性疾患。紫外線曝露と加齢が主要なリスク因子であり、瞼裂部に好発する。通常無症状であるが瞳孔領に及ぶと視力低下を生じる。
SMILE手術で抽出された角膜実質の角膜片を同種角膜インレイとして再利用し、遠視・老視・円錐角膜・角膜菲薄化などの治療に応用する実験的手技。
青色白内障は水晶体の核および皮質に青白色の混濁を生じる常染色体優性遺伝の発育性白内障である。通常成人期まで視力に影響せず、進行して視力低下を来した場合に白内障手術が適応となる。
輪部幹細胞欠損症(LSCD)に対し、生体血縁者から結膜・輪部組織を移植する眼表面幹細胞移植術。両眼性LSCDや対側眼がドナー不適な片眼性LSCDに適応される。全身免疫抑制下で行われ、眼表面安定化率は45〜92%と報告されている。
角膜実質に線状の混濁を呈する稀な角膜疾患。病因は不明であるが、自己免疫の関与が推測されている。ステロイド点眼への反応性が良好である一方、再発と寛解を繰り返す経過をたどることがある。
Bowman膜上に青灰色の上皮下結節が形成される非炎症性の角膜変性疾患。慢性眼表面疾患に続発することが多く、視力低下や不正乱視を引き起こしうる。
自身の角膜を用いて損傷角膜を置換する比較的まれな術式。同側回転自己角膜移植術(IRA)と全層両眼自己角膜移植術の2種類があり、同種移植拒絶反応のリスクがない点が最大の利点である。拒絶反応高リスク例やドナー角膜入手困難例に適応される。
眼科手術後に手術創に隣接して壊死性強膜炎が発生するまれな合併症。IV型過敏反応が病態の中心と考えられ、自己免疫疾患との合併が多い。早期の全身ステロイド投与が良好な視力予後に関連する。
角膜上皮下にコンドロイチン-4-硫酸およびデルマタン硫酸が沈着する極めてまれな常染色体優性遺伝性角膜ジストロフィ。小児期に再発性角膜びらんを呈し、成人期に進行性の視力低下をきたす。
上方の球結膜・角膜輪部に限局する原因不明の慢性炎症性疾患。甲状腺機能障害やドライアイとの合併が多い。瞬目時の上眼瞼との摩擦亢進が病態の中心と考えられている。
脆性角膜症候群(BCS)はZNF469またはPRDM5遺伝子の両アレル変異により生じる稀な常染色体劣性遺伝の結合組織疾患であり、進行性の角膜菲薄化・脆弱化により角膜穿孔・破裂のリスクが著しく高い。
角膜輪部幹細胞の機能異常により、上部角膜輪部から中央に向かって波状のプラークが進展するまれな角膜疾患。硝酸銀塗布により良好な予後が得られる。
角膜全層をドナー角膜に置換する移植手術。水疱性角膜症・円錐角膜・角膜白斑・角膜ジストロフィなどが主な適応であり、拒絶反応・緑内障・感染症が3大合併症である。近年は層状角膜移植の普及により適応が変化しつつある。
角膜・虹彩・前房・水晶体を含む前眼部構造の先天性発生障害の総称。アクセンフェルト・リーガー症候群、ピータース異常、原発先天緑内障、無虹彩症など多様な疾患群を包含し、房水流出路の発育異常に基づく発達緑内障が共通の重要な合併症である。
再発性角膜上皮びらんに対する治療手技。25〜27Gの注射針でBowman膜から浅層実質を穿刺し、創傷治癒反応により係留線維産生を促進して上皮接着を再構築する。瞳孔領外の再発に対して85%の有効率を示す。
た行
18件遺伝的な酵素欠損や後天的な代謝調節不全(糖尿病など)により角膜に構造的・機能的変化を生じる疾患群の総称。代謝産物の異常蓄積が角膜透明性を障害し、視力低下をきたす。糖尿病性角膜症が臨床上最も頻度が高い。
原因不明の再発性両眼性角膜上皮炎。角膜中央部に灰白色の隆起した点状混濁が散在し、結膜炎症を伴わない。HLA-DR3との関連が示唆されており、低濃度ステロイド点眼やシクロスポリン点眼が有効である。視力予後は良好で、瘢痕を残さず消退する。
多発性内分泌腫瘍症(MEN)は2つ以上の内分泌腺に新生物が発生する稀な遺伝性疾患群である。MEN2B型では著明な角膜神経の肥厚、結膜・眼瞼の神経腫、ドライアイが特徴的な眼科的所見として認められ、MEN1型では下垂体腫瘍による視野欠損を生じうる。
単純ヘルペスウイルス(HSV)が角膜上皮で増殖して生じる角膜炎。樹枝状潰瘍(末端膨大部と上皮内浸潤を伴う枝分かれ状病変)が特徴的であり、先進国における角膜性失明の最も一般的な原因である。三叉神経節に潜伏感染したHSVの再活性化により再発を繰り返す。
エキシマレーザー(193nm)を用いて角膜表層の混濁や不整を切除する治療法。角膜ジストロフィ・帯状角膜変性・再発性角膜上皮びらんなどが適応となる。1995年にFDA承認。
脂質沈着を伴う周辺部角膜の菲薄化を特徴とするまれな非炎症性変性疾患。通常上方から始まり緩徐に進行する。高度の倒乱視を引き起こし、穿孔は軽微な外傷で生じうる。
点眼麻酔薬の乱用により生じる重篤な角膜障害。遷延性角膜上皮欠損、輪状実質浸潤、実質浮腫を呈し、アカントアメーバ角膜炎との鑑別が重要である。治療の原則は麻酔薬の即時中止であり、代替鎮痛法の導入と精神科的介入を要する。
デスメ膜前層に点状かつ多色性の微小混濁が出現する非常に稀な遺伝性角膜ジストロフィ。無症状で視力予後は良好である。
TGFBI遺伝子のArg555Gln変異による常染色体優性遺伝のBowman層ジストロフィ。蜂巣状(ハニカム状)角膜混濁と再発性角膜上皮びらんを特徴とし、前眼部OCTでの鋸歯状パターンと電子顕微鏡でのcurly collagen fiberが診断に有用である。
トウワタ属(Asclepias属)植物の乳液状樹液(ラテックス)に含まれるカルデノリド(強心配糖体)が角膜内皮のNa+/K+-ATPaseを阻害し、角膜ポンプ機能障害による角膜浮腫を引き起こす。洗眼とステロイド点眼・高張薬で通常数日以内に回復する。
クラミジア・トラコマチス(Chlamydia trachomatis)の眼型セロタイプA〜Cによる反復感染が原因の慢性結膜炎であり、世界最大の感染性失明原因である。結膜濾胞・乳頭増殖から瘢痕化・睫毛乱生・角膜混濁へと進行し、WHOのSAFE戦略(手術・抗菌薬・顔面清潔・環境改善)による撲滅が推進されている。
ASPH遺伝子変異による極めてまれな常染色体劣性遺伝疾患。顔貌奇形、水晶体脱臼、前眼部異常、自然発生的濾過胞を4大特徴とする。EGFドメインのヒドロキシ化障害により水晶体小帯の安定性が低下し、進行性の眼合併症を呈する。
デスメ膜と角膜内皮細胞層のみを移植する角膜内皮移植術。Fuchs角膜内皮ジストロフィや水疱性角膜症に対し、優れた視力回復と低い拒絶反応率をもたらす最新の術式である。
デスメ膜と後部実質を含むドナー角膜内皮片を移植する角膜内皮移植術。Fuchs角膜内皮ジストロフィや水疱性角膜症に対し、全層角膜移植より低侵襲で早い視力回復をもたらす標準的術式である。
デスメ膜瘤(角膜実質欠損によるデスメ膜の前方膨隆)および角膜穿孔の病因・診断・治療について、保存的治療から外科的治療まで包括的に解説する。
デスメ膜が角膜実質後面から剥離する病態。白内障手術をはじめとする眼内手術の合併症として最も多く、外傷や自然発症もある。広範囲の剥離は角膜浮腫と視力低下を引き起こし、デスメ膜固定術(descemetopexy)による早期介入が標準治療である。
DWEK(Descemetorhexis Without Endothelial Keratoplasty)は、フックス角膜内皮ジストロフィに対し、デスメ膜を剥離するのみでドナー角膜移植を行わない術式である。周辺部内皮細胞の移動により角膜透明化を期待する。
ドキシサイクリンはテトラサイクリン系の広域スペクトル抗菌薬である。抗菌作用に加え、MMP阻害・抗炎症作用を持ち、マイボーム腺機能不全、眼酒さ、眼瞼炎、再発性角膜びらんなど多くの眼科疾患に使用される。
な行
2件は行
21件全層角膜移植術後やハードコンタクトレンズ装用、慢性ステロイド点眼に伴い角膜上皮に渦巻き状のフルオレセイン染色パターンを呈する良性の角膜上皮症。原因除去で自然消失する。
瘢痕性結膜炎は結膜の慢性炎症と瘢痕化を特徴とする視力を脅かす疾患群であり、自己免疫疾患(眼瘢痕性類天疱瘡)、薬剤毒性、感染症、化学外傷など多様な原因で生じる。早期診断と原疾患に応じた治療が予後を左右する。
斑状角膜ジストロフィ(MCD)は、CHST6遺伝子の変異により角膜実質にグリコサミノグリカンが蓄積し、びまん性の角膜混濁を生じる常染色体劣性遺伝の角膜ジストロフィである。
紫外線曝露により角膜上皮が障害される急性疾患。電気性眼炎(溶接)や雪眼炎(スキー)が代表的で、数時間の潜伏期の後に激しい眼痛を生じるが、通常24〜72時間で自然治癒する。
皮膚T細胞リンパ腫(CTCL)は悪性T細胞が皮膚に浸潤する非ホジキンリンパ腫であり、眼瞼・結膜に脂漏性眼瞼結膜炎・瘢痕性外反・睫毛脱落などの眼症状を引き起こしうる。
フランソワ中心性混濁角膜ジストロフィ(CCDF)は中央部角膜の後部実質に両側性・対称性の多角形灰色混濁を生じる稀な角膜ジストロフィである。非進行性で視機能への影響は通常なく、経過観察が基本となる。
外来抗原に対するIV型(遅延型)過敏反応により角膜または結膜に結節性炎症を生じる疾患。黄色ブドウ球菌やPropionibacterium acnesが主な原因であり、小児〜若年者の女性に好発する。マイボーム腺炎の合併が多い。
フックス表層角膜辺縁炎(FSMK)は、角膜周辺部に再発性の浸潤と進行性の菲薄化をきたす稀な炎症性疾患である。偽翼状片の形成が特徴的で、不正乱視や穿孔に至ることがある。
眼瞼に常在するブドウ球菌の抗原に対するIII型アレルギー反応により角膜周辺部に無菌性の浸潤・潰瘍を生じる再発性の炎症性疾患。眼瞼炎を高率に合併する。
放射状角膜切開術(RK)後に生じる合併症(日内変動、進行性遠視化、角膜穿孔、不正乱視、感染性角膜炎など)の病態・診断・管理について解説する。
梅毒トレポネーマ感染に起因する非潰瘍性の角膜実質炎。先天梅毒の遅発性病変として最も多く、Hutchinson三徴の一つに数えられる。免疫反応が病態の中心であり、ステロイド点眼が第一選択となる。
CYP4V2遺伝子変異による常染色体劣性遺伝の脈絡網膜ジストロフィ。網膜および角膜の結晶状沈着、進行性の脈絡網膜萎縮を特徴とし、東アジア人に高頻度で認められる。
微胞子虫(Microsporidia)は絶対寄生性の胞子形成性真菌で、眼感染症として角膜結膜炎型と角膜実質炎型の2つの臨床像を呈する。免疫不全者のみならず免疫正常者にも発症し、ヘルペス角膜炎との誤診が多い。診断には角膜擦過物の特殊染色や共焦点顕微鏡が有用である。
美容目的で結膜充血を軽減するために球結膜を広範囲に切除し、マイトマイシンCを塗布する手術手技。壊死性強膜炎など重篤な合併症のため韓国では禁止されている。
水痘帯状疱疹ウイルス(VZV)の再活性化に伴う眼部帯状疱疹(HZO)の角膜合併症である。実質性角膜炎(VZV-SK)は角膜実質の免疫介在性炎症を主体とし、貨幣状浸潤や角膜瘢痕を生じる。内皮炎(VZV-E)は角膜後面沈着物と角膜浮腫を特徴とする。いずれもステロイド点眼と抗ウイルス薬の併用が治療の基本であり、再燃防止のためにステロイドの漸減が重要である。
パリトキシン(PTX)の眼曝露により生じる角膜炎・角膜結膜炎。スナギンチャクなどのソフトコーラルに含まれる毒素が原因であり、アクアリウム愛好家に好発する。
片側性の肉芽腫性濾胞性結膜炎と同側の局所リンパ節腫脹を特徴とする症候群。最も一般的な原因は猫ひっかき病(Bartonella henselae)であり、多くの場合予後は良好である。
角膜内皮・Descemet膜・角膜実質の一部が先天的に欠損し、角膜中央部に円板状の混濁をきたす前眼部形成異常。先天性角膜混濁の最多原因であり、約80%が両眼性で、50〜70%に緑内障を合併する。
水生卵菌ピシウム・インシディオサムによる視機能を脅かす角膜炎。真菌性角膜炎に酷似するが抗真菌薬は無効であり、早期の正確な診断と抗菌薬治療が予後を左右する。
非炎症性・非遺伝性の角膜拡張症であり、下方周辺部角膜の帯状菲薄化と前方突出を特徴とする。円錐角膜の類縁疾患と考えられており、高度の不正乱視による視力低下を来す。
ペルフルオロヘキシルオクタン(Miebo®)は、蒸発亢進型ドライアイの徴候および症状を治療するFDA承認初の涙液蒸発標的型点眼薬である。100%有効成分の水フリー・防腐剤フリー製剤で、涙液表面に単分子膜を形成して蒸発を抑制する。
ま行
9件マイトマイシン血管内化学塞栓療法(MICE)は、視機能に影響を及ぼす角膜新生血管および脂質角膜症に対する新しい治療法である。マイトマイシンC(MMC)を角膜新生血管内に選択的に注入し、血管内皮への不可逆的細胞毒性により血管閉塞を誘導する。
マイボーム腺の慢性びまん性異常であり、終末導管の閉塞および/または腺分泌物の質的・量的変化を特徴とする。蒸発性ドライアイの最も一般的な原因であり、涙液膜の不安定化を招く。
ムーカス・フィッシング症候群は、結膜円蓋部から粘液を繰り返し手動で除去することで引き起こされる慢性炎症性眼表面疾患である。機械的外傷が杯細胞を刺激し粘液産生を増加させ、さらなる除去行動を誘発するという悪循環が病態の本質である。
ムコリピドーシス(ML I〜IV)はライソゾーム酵素の輸送・機能障害による遺伝性蓄積症群で、亜型ごとに異なる眼症状を呈する。ML Iでは黄斑部cherry-red spot、ML IVでは早期角膜混濁と進行性網膜ジストロフィが特徴的である。
KRT3またはKRT12遺伝子の変異により角膜上皮内にマイクロシストが多発する常染色体優性遺伝の角膜ジストロフィ。生後早期に発症するが症状は通常軽微で、再発性角膜びらんを呈することがある。
メタンフェタミン(覚醒剤)の乱用に起因する角膜炎。薬理学的な血管収縮・角膜知覚低下・涙液機能障害に加え、混入物の化学毒性や行動的要因が複合的に角膜障害を引き起こす。神経栄養性角膜症の特徴を持ち、感染性角膜炎を高率に合併する。
がん免疫療法に用いられる免疫チェックポイント阻害薬(ICI)によって生じる眼・眼窩の免疫関連有害事象。ドライアイ・ぶどう膜炎・眼窩筋炎・網膜血管炎など多彩な病態を呈する。
モーレン潰瘍(蚕食性角膜潰瘍)は、角膜縁に沿って進行する原因不明の自己免疫性周辺部角膜潰瘍である。潜掘状の縁(undermined edges)を伴う円弧状潰瘍が特徴であり、強膜は侵されない。角膜実質のカルグラニュリンCに対する自己免疫反応が病態に関与すると考えられている。
プラスミノゲン欠乏症を背景に、眼瞼結膜に木のような硬さの線維素性偽膜が慢性・再発性に形成される極めて稀な結膜炎。全身の粘膜病変を伴うことがある。
や行
3件自己水晶体を温存したまま眼内にレンズを挿入して屈折異常を矯正する手術。中等度〜高度の近視に対してLASIKの代替となり、角膜を切除しないため可逆性に優れる。前房型と後房型に大別される。
羊膜を用いた眼表面再建術。抗炎症・抗線維化・創傷治癒促進作用を有する羊膜を、角膜・結膜の各種疾患に対してグラフト・カバー・スタッフの3つの方法で移植する。2014年より日本で保険収載された。
結膜の線維血管組織が角膜上に翼状に伸展する慢性疾患。紫外線曝露が最大のリスク因子であり、手術による切除と再発予防が治療の中心となる。
ら行
13件Rhinosporidium seeberiによる慢性肉芽腫性疾患であるライノスポリジウム症の眼科的所見・診断・治療について解説する。結膜・涙嚢への好発、組織病理学的診断、外科的切除+電気焼灼による治療を中心に述べる。
角膜上皮の幹細胞が存在する輪部が障害され、角膜上皮の再生能が失われる疾患。結膜上皮の角膜侵入(結膜化)、表層新生血管、角膜混濁により視力障害をきたす。
X連鎖優性遺伝(Xp22.3)による稀な表層角膜ジストロフィ。灰色で渦巻状・羽毛状のマイクロシスト(微小嚢胞)が角膜上皮に出現し、無痛性の進行性霧視を呈する。原因遺伝子は未同定。
上眼瞼の結膜最下端(リッドワイパー)が瞬目時の摩擦により上皮障害を起こす病態。コンタクトレンズ装用者のドライアイ症状と強く関連する。
熱焼灼または電気焼灼により涙点および垂直涙小管を永久的に閉鎖する外科的処置。重症ドライアイに対して涙液保持時間を延長し、眼表面を保護する。
涙液排出系を閉鎖して眼表面の涙液量を増加させる小型デバイス。ドライアイ治療における点眼薬の補助療法として広く使用される。
Rhoキナーゼ阻害薬(ROCK阻害薬)の作用機序・薬理学的特性・角膜疾患への臨床応用について解説する。フックス角膜内皮ジストロフィーやデスメ膜剥離術後の角膜内皮再生促進を中心に、リパスジル・ネタルスジルの適応と安全性を述べる。
緑内障治療薬であるROCK阻害薬(ネタルスジル・リパスジル)の使用に伴い生じる、ハニカム状(蜂の巣状)の角膜上皮水腫。薬剤中止により可逆的に改善する。
ロア糸状虫(Loa loa)による皮下・結膜下組織の寄生虫感染症。メマトイアブ属(Chrysops)が媒介し、中部・西部アフリカの風土病である。結膜下の虫体移行やカラバル腫脹を特徴とし、ジエチルカルバマジン(DEC)が第一選択薬である。
加齢に伴い周辺部角膜実質にコレステロールとリン脂質が沈着する環状混濁。60歳以上の70%以上、80歳以上ではほぼ全例にみられる。40歳未満の若年者に同様の所見が出現する場合は若年環と呼ばれ、家族性高コレステロール血症の精査が推奨される。
角膜縁後方かつ水平直筋停止部前方に出現するスレートグレーの長楕円形領域で、強膜の硝子様変性と石灰化を特徴とする加齢性変化。通常無症状で治療不要であるが、まれに老人性強膜軟化症を引き起こす。
眼瞼の閉鎖不全や瞬目障害により角膜が外界に長時間露出し、乾燥・上皮障害・感染を生じる疾患。兎眼(lagophthalmos)が最大の原因であり、ICU患者では有病率34%に達する。
デモデックス眼瞼炎に対するFDA初承認の治療薬。イソキサゾリン系GABA受容体作動性塩素チャネル阻害薬であり、デモデックスダニに痙性麻痺を誘発して死滅させる。0.25%点眼液を1日2回、6週間投与する。
その他
36件細菌性結膜炎の原因菌・症状・診断・治療法について、年齢別の特徴や薬剤耐性菌への対応を含めて解説する。
細菌性角膜炎の病態、起炎菌別の臨床所見、リスク因子、診断、治療を眼科専門医向けに解説。重症度別の抗菌薬選択やガイドラインに基づく管理指針を網羅。
眼瞼縁を中心とした慢性炎症性疾患。前部眼瞼炎(ブドウ球菌性・脂漏性)と後部眼瞼炎(マイボーム腺機能不全)に大別され、寛解と増悪を繰り返す。温罨法・眼瞼洗浄を基本とし、必要に応じて抗菌薬やステロイドを併用する。
小児に好発する眼瞼縁の慢性炎症性疾患。眼瞼炎に二次的な結膜炎・角膜炎を伴い、角膜瘢痕や弱視による永続的な視力障害をきたしうる。早期の集学的治療が予後改善に不可欠である。
自己血清点眼液、多血小板血漿(PRP)、成長因子含有血漿(PRGF)など、血液由来製剤の眼科領域における種類・作用機序・臨床応用を概説する。
ボストン型人工角膜(Boston KPro)は世界で最も広く使用されている人工角膜であり、1型は通常の角膜移植では治癒が困難な重度角膜疾患に、2型は涙液層消失・眼表面角化を伴う末期眼表面疾患に対する視力回復の最終手段として使用される。
先天性遺伝性角膜内皮ジストロフィ(CHED)の原因遺伝子SLC4A11、症状、診断、角膜内皮移植を含む治療法、病態生理を解説。
先天性角膜実質ジストロフィ(CSCD)のデコリン遺伝子変異、症状、診断、全層角膜移植を含む治療法、病態生理を解説。
結膜封入嚢胞の定義、原因(術後・外傷・先天性)、診断(前眼部OCT・UBM)、治療法(切除・TCA注入・硬化療法・marsupialization)を解説。
結膜ケロイド(結膜線維化)の原因(手術・外傷・炎症・遺伝)、症状、診断(細隙灯・生検)、治療法(ステロイド注射・切除・冷凍凝固・放射線)を解説。
結膜リンパ管拡張症の分類(びまん型・局所型・出血性)、病因(先天異常・外傷・炎症)、診断(前眼部OCT・病理)、治療法(切除・冷凍凝固・抗VEGF・高周波焼灼)を解説。
結膜反応性リンパ様増殖症(CRLH)の病因(MALT抗原刺激)、診断(サーモンピンク色病変・フローサイトメトリー)、治療(切除・ステロイド・タクロリムス・放射線)、リンパ腫リスクを解説。
結膜毛細血管拡張症の原因疾患(毛細血管拡張性小脳失調症・遺伝性出血性末梢血管拡張症・ファブリー病・酒さ・VHL症候群)、臨床診断、鑑別、治療を解説。
結膜弛緩症(Conjunctivochalasis)の定義・症状(異物感・流涙・乾燥感)・病態生理(加齢・MMP)・診断(細隙灯・強制瞬目試験)・治療(点眼・3ブロック切除法・HFR-ES)を解説。
扁平角膜(cornea plana)のCNA1・CNA2分類、KERA遺伝子変異、臨床所見(角膜扁平化・浅前房・高度遠視)、鑑別診断、治療(屈折矯正・角膜移植・白内障手術)、病態生理を解説。
角膜同種移植拒絶反応と不全(corneal allograft rejection and failure)の定義、免疫特権、上皮・内皮型分類、PKP/DALK/DSAEK/DMEK別拒絶反応率、リスク要因(ワクチン関連含む)、Khodadoust line、鑑別診断、ステロイド・CsA治療、HLAマッチングを解説。
角膜クロスリンキング(CXL)の適応・手術手技(ドレスデンプロトコル)・効果・合併症・最新研究を詳しく解説。進行性円錐角膜やLASIK術後角膜拡張症の治療に用いられる低侵襲処置。
全身投与薬や点眼薬による角膜への影響を層別(上皮・実質・内皮)に解説。渦巻き角膜症やクラックライン、薬剤沈着の原因薬剤・診断・治療を網羅。
ドライアイ症候群の定義・原因・診断・治療を包括的に解説。TFOS DEWS III治療アルゴリズム、TFOD/TFOT、日本2016診断基準、マイボーム腺機能不全、涙点プラグ、最新治療を網羅。
シェーグレン症候群に伴うドライアイの病態・診断・治療を網羅的に解説。涙腺へのリンパ球浸潤による涙液減少型ドライアイの特徴、日本の診断基準、ムスカリン受容体作動薬やPRP涙腺注射などの新規治療を含む。
デュピルマブ(デュピクセント)使用に伴う結膜炎・眼表面疾患(DIOSD)の病態・診断・治療を解説。IL-4/IL-13阻害による杯細胞減少、5つの病態機序、段階的進行とタクロリムス・シクロスポリン点眼による管理。
流行性角結膜炎(EKC)の原因、症状、診断、治療、感染予防を解説。アデノウイルスD種による感染力の強い急性結膜炎で、角膜上皮下浸潤が特徴的所見。迅速診断キットやPCR法による診断、ステロイド点眼の適応と注意点を網羅する。
眼球および眼付属器の発生過程を解説。原腸形成から眼杯形成、各組織の分化、レチノイン酸シグナリングの役割、発生異常に関与する遺伝子まで網羅的に紹介する。
上強膜炎の症状・原因・診断・治療法を解説。単純性と結節性の違い、強膜炎との鑑別法、全身疾患との関連、再発予防について詳述。
表皮水疱症(EB)における角膜びらん・眼瞼外反・瞼球癒着などの眼科的合併症の症状、診断、治療法を解説。4つの主要病型と眼所見の関連を網羅。
アイバンクの役割・ドナー適応基準・角膜の採取と保存・法的枠組み・日本の現状と課題を解説。
輪部幹細胞欠損症(LSCD)に対する眼表面再建術の適応・術式(CLAu・SLET・CLET・COMET)・病態生理・最新研究を解説。
角膜色素注入術(keratopigmentation)と眼球タトゥーの手技・適応・合併症・安全性・最新研究を解説。
ファブリー病の眼合併症(渦状角膜・ファブリー白内障・血管蛇行)、全身症状、診断、酵素補充療法を解説。
糸状角膜炎の病態・発生機序・診断・レバミピド点眼やPTKを含む治療法・予後を解説。
LASIK術中のフリーキャップ合併症の発生機序・リスク因子・予防法・管理・合併症を解説。
化膿性汗腺炎(HS)に伴う眼合併症(ぶどう膜炎・強膜炎・角膜炎・ドライアイ)の症状・診断・治療を専門的に解説。抗TNF-α療法の有効性や定期的な眼科スクリーニングの重要性も紹介。
魚鱗癬(尋常性・X連鎖性・板状・道化師様)に伴う眼合併症(眼瞼外反・露出性角膜症・MGD・糠状角膜変性)の症状・診断・治療を解説。各型の眼所見の違いと管理のポイントを紹介。
イソトレチノイン(13-cis-RA)によるドライアイ・マイボーム腺機能不全・眼瞼炎・角膜異常・網膜障害など眼科的副作用を解説。用量との関連、診断法、治療・予防策を紹介。
緑膿菌角膜炎の症状・原因・診断・治療法を専門医が解説。コンタクトレンズ関連リスク、リング膿瘍の特徴、フルオロキノロン治療、液化壊死の病態生理まで詳しく紹介。
偽水晶体眼性水疱性角膜症(PBK)の症状・原因・診断・治療法を専門医が解説。白内障手術後の角膜内皮障害、DSAEK・DMEKの比較、ROCK阻害薬による新治療まで詳しく紹介。
