
感染性葡萄膜炎
一目了然的要点
Section titled “一目了然的要点”1. 什么是感染性葡萄膜炎?
Section titled “1. 什么是感染性葡萄膜炎?”葡萄膜炎是眼内炎症的总称。根据病因,可分为外源性(感染性)葡萄膜炎和内源性(非感染性)葡萄膜炎。感染性葡萄膜炎是指由细菌、病毒、真菌、寄生虫等病原体直接或通过免疫介导机制引起的眼内炎症。葡萄膜炎的年新发病例数为每10万人17~52例,患病率为每10万人38~714例1,16)。
日本眼炎症学会于2002年进行的流行病学调查(3,060例)显示,感染性葡萄膜炎占所有病例的约16%1,7)。主要疾病包括疱疹性虹膜炎3.6%、细菌性眼内炎3.8%、急性视网膜坏死(ARN)1.3%、眼弓形虫病1.1%、眼弓蛔虫病1.1%、CMV视网膜炎0.8%和HTLV-1相关葡萄膜炎1.0%。在国际上,弓形虫病和结核性葡萄膜炎在发展中国家占感染性葡萄膜炎的50%以上2,13),显示出显著的地域差异8)。
确定感染性葡萄膜炎病因的重要性在于其治疗策略与非感染性葡萄膜炎根本不同。非感染性葡萄膜炎主要采用免疫抑制治疗(类固醇和免疫调节剂),而感染性葡萄膜炎首先需要针对病原体的特异性治疗,不当使用类固醇可能导致病情急剧恶化。
2-1. 按部位分类
Section titled “2-1. 按部位分类”葡萄膜炎根据炎症的主要部位分为以下四种类型(SUN工作组分类):
| 分类 | 部位 | 代表性疾病(感染性) |
|---|---|---|
| 前葡萄膜炎 | 虹膜、睫状体(虹膜炎、虹膜睫状体炎) | HSV/VZV虹膜炎、CMV前葡萄膜炎、莱姆病 |
| 中间葡萄膜炎 | 玻璃体、睫状体平坦部 | HTLV-1相关葡萄膜炎、莱姆病 |
| 后葡萄膜炎 | 视网膜脉络膜、后部玻璃体 | CMV视网膜炎、眼弓形虫病、眼弓蛔虫病 |
| 全葡萄膜炎 | 全层 | ARN、结核性、梅毒性、真菌性眼内炎 |
2-2. 按病原体分类
Section titled “2-2. 按病原体分类”感染性葡萄膜炎根据病原体种类分为4组。
疱疹病毒家族(HHV-1至8)最为常见,其中HSV-1/2、VZV、CMV和HTLV-1在临床上尤为重要。根据宿主免疫状态的不同,临床表现多样:免疫功能正常者中,HSV/VZV引起前葡萄膜炎和ARN;免疫功能低下者中,典型表现为CMV视网膜炎和PORN。
主要病原体包括结核分枝杆菌(Mycobacterium tuberculosis)、梅毒螺旋体(Treponema pallidum)、巴尔通体(猫抓病)和莱姆病伯氏疏螺旋体。内源性细菌性眼内炎中,革兰阴性杆菌(如大肠杆菌、克雷伯菌)常见,进展迅速,预后不良。
念珠菌、曲霉菌和隐球菌在易感宿主(如中心静脉导管留置、免疫抑制、HIV感染)中引起内源性感染。念珠菌血症后的眼内炎尤其成问题。
眼弓形虫病(Toxoplasma gondii)和眼弓蛔虫病(Toxocara canis/cati)是代表性疾病。弓形虫在成人后天感染后也可再激活,引起淋巴结肿大和后天性视网膜脉络膜炎。
2-3. 按感染途径分类
Section titled “2-3. 按感染途径分类”| 分类 | 感染途径 | 代表性疾病 |
|---|---|---|
| 内源性 | 血行播散(其他器官→眼) | 细菌性眼内炎、真菌性眼内炎、结核、梅毒、CMV视网膜炎 |
| 外源性(exogenous) | 直接侵入(外伤·手术) | 术后感染性眼内炎、外伤后眼内炎 |
3. 病毒性葡萄膜炎概述
Section titled “3. 病毒性葡萄膜炎概述”葡萄膜、视网膜、玻璃体的炎症中涉及病毒的称为病毒性葡萄膜炎。人类疱疹病毒(HHV)对视网膜组织有很强的亲和力,在眼部引起多种疾病。病毒性葡萄膜炎的特点是,根据宿主的免疫功能,由病毒直接毒性和免疫反应引起的炎症呈现多样的临床表现。通过使用眼内液进行PCR全面检测,诊断率已大幅提高。
3-1. 疱疹病毒病原体与眼部病变
Section titled “3-1. 疱疹病毒病原体与眼部病变”| 病毒 | 免疫功能正常者的眼部病变 | 免疫功能低下者的眼部病变 |
|---|---|---|
| HSV-1/2(HHV-1/2) | 疱疹性虹膜睫状体炎、ARN | PORN(罕见) |
| VZV(HHV-3) | 眼部带状疱疹、疱疹性虹膜睫状体炎、ARN | PORN |
| CMV(HHV-5) | 角膜内皮炎、CMV前部葡萄膜炎 | CMV视网膜炎、免疫恢复性葡萄膜炎(IRU) |
| EBV(HHV-4) | 轻度葡萄膜炎(罕见) | ARN样病变(罕见) |
| HTLV-1 | 中间部至全葡萄膜炎(幕状玻璃体混浊) | 同左(重症化) |
| 风疹病毒 | 与Fuchs虹膜异色性虹膜睫状体炎相关 | ─ |
3-2. 急性视网膜坏死(ARN)
Section titled “3-2. 急性视网膜坏死(ARN)”ARN表现为急性虹膜睫状体炎,伴有色素性角膜后沉着物,是一种坏死性视网膜炎,眼底周边出现黄白色颗粒状病变,迅速融合扩大。VZV最常见(重症病例也多),其次是HSV-1/2。伴有视网膜裂孔的孔源性视网膜脱离发生率很高(约75%),视力预后不良18)。
日本眼炎症学会ARN诊断标准(确诊组):
- 初期眼部表现:①前房细胞或羊脂状KP,②一个或多个黄白色病变(周边部),③视网膜动脉炎,④视盘充血,⑤炎性玻璃体混浊,⑥眼压升高;其中①和②为必需。
- 进展项目:快速环形扩展、视网膜裂孔/视网膜脱离、血管闭塞、视神经萎缩、抗疱疹药物反应中一项或多项。
- 眼内液检查:房水或玻璃体PCR检测HSV-1、HSV-2或VZV阳性。
临床诊断组(无需眼内液检查)满足初期表现①②,加上③至⑥中两项和进展项目一项即可诊断。
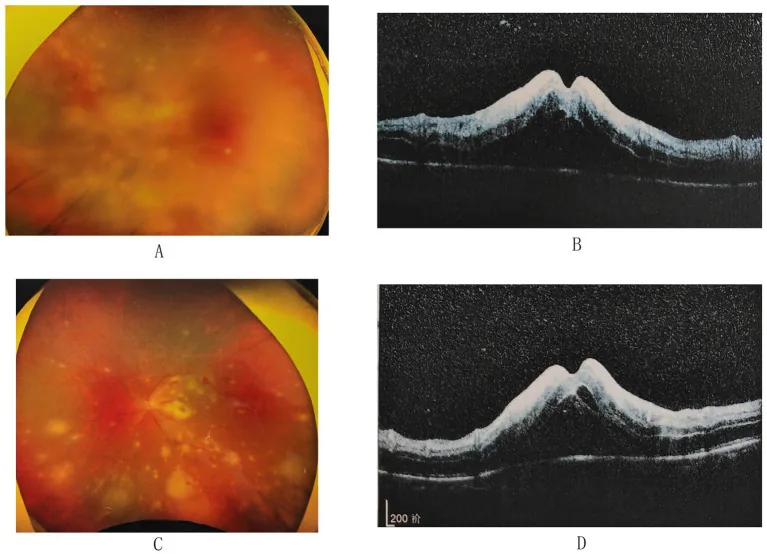
3-3. CMV视网膜炎
Section titled “3-3. CMV视网膜炎”CMV是一种以AIDS为主的免疫缺陷患者中发生的机会性感染,多见于CD4阳性T细胞计数降至50~100/µL的AIDS患者20)。临床类型有:①周边颗粒型(伴有白色颗粒的扇形病灶)、②后极部血管炎型(出血和水肿)、③树冰状血管炎型(大血管周围白鞘化),临床上常混合存在。免疫恢复后出现的免疫恢复性葡萄膜炎(IRU)是重要的并发症15),需要抗逆转录病毒治疗开始后的眼科管理。
3-4. HTLV-1相关性葡萄膜炎(HAU)
Section titled “3-4. HTLV-1相关性葡萄膜炎(HAU)”HTLV-1携带者中约**0.1%**发病,多见于九州、冲绳等地区12)。特征性表现包括白色颗粒状KP、虹膜结节、面纱状、索状或颗粒状玻璃体混浊,以及视网膜血管周围白色颗粒附着。常合并甲状腺功能亢进症。视力预后相对良好,但激素减量或停药后可能复发。
3-5. 风疹病毒与Fuchs虹膜异色性虹膜睫状体炎
Section titled “3-5. 风疹病毒与Fuchs虹膜异色性虹膜睫状体炎”Fuchs虹膜异色性虹膜睫状体炎(虹膜异色、虹膜睫状体炎、白内障三联征)被认为与风疹病毒有关。先天性风疹综合征中,妊娠3个月内的经胎盘感染可导致出现椒盐样眼底表现的视网膜脉络膜炎。
4. 细菌性葡萄膜炎概述
Section titled “4. 细菌性葡萄膜炎概述”4-1. 结核性葡萄膜炎
Section titled “4-1. 结核性葡萄膜炎”结核分枝杆菌(Mycobacterium tuberculosis)引起的眼内炎症涉及直接感染和免疫介导(过敏反应)两种机制。临床类型多样,包括脉络膜肉芽肿(结节)、浆液性视网膜脱离、散弹状脉络膜炎、血管炎型和全葡萄膜炎等。
IGRA(QuantiFERON®-TB Gold Plus或T-SPOT®.TB)对诊断有用。注意结核菌素试验在老年人及艾滋病等细胞免疫低下者中可能呈阴性。关于结核性葡萄膜炎的视力预后,有报告称约三分之一的病例最佳矫正视力低于3/60 3)。SUN工作组(2021年)提出的结核性葡萄膜炎分型标准包括:①伴有虹膜结节的前葡萄膜炎,②匍行性脉络膜炎,③脉络膜结节(结核瘤),④活动性全身结核病例的多灶性脉络膜炎,⑤闭塞性视网膜血管炎 5)。在印度和印度尼西亚,约22.9%至48.0%的感染性葡萄膜炎被认为是结核性 3,14),在结核高流行地区尤为重要。
4-2. 梅毒性葡萄膜炎
Section titled “4-2. 梅毒性葡萄膜炎”由梅毒螺旋体(Treponema pallidum)引起的眼内炎症被称为“伟大的模仿者”,可表现为前葡萄膜炎、后葡萄膜炎或全葡萄膜炎。近年来,全球范围内病例再次增加,尤其在男男性行为者(MSM)中,HIV合并感染者的眼梅毒风险约为2倍4)。全球每年报告约570至600万例(15-49岁)新发梅毒感染4),约1-1.5%的梅毒患者出现眼部病变4,10)。
诊断通过血清学检查(TPHA、RPR/VDRL)进行,结合梅毒螺旋体抗原法和非梅毒螺旋体法解释结果。治疗参照神经梅毒方案:静脉注射苄青霉素G(Aqacillin®)每日2400万单位,持续10-14天为首选,静脉注射头孢曲松为替代方案。需注意雅-赫反应(治疗后24小时内出现发热和炎症加重)。
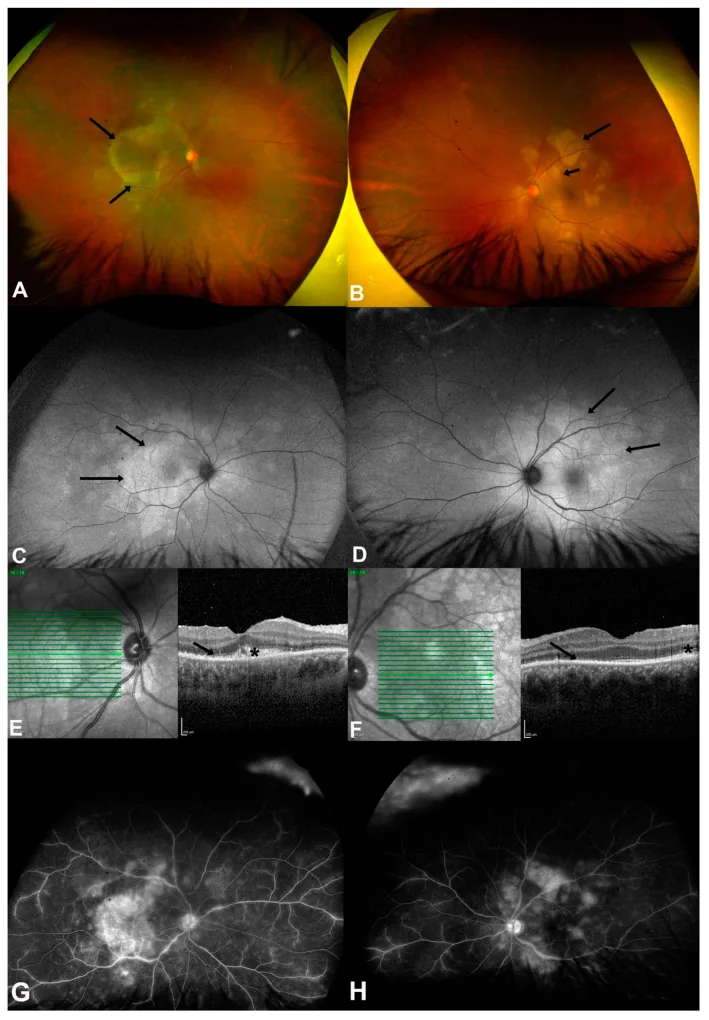
4-3. 猫抓病(巴尔通体感染)
Section titled “4-3. 猫抓病(巴尔通体感染)”由Bartonella henselae感染引起,与猫的接触史是重要的问诊项目。眼底表现包括视神经乳头炎(黄斑星状渗出)、黄斑部星状白斑和浆液性视网膜脱离,常表现为后葡萄膜炎。通过检测抗Bartonella henselae抗体滴度进行诊断,并使用阿奇霉素、多西环素或利福平进行抗菌治疗。
4-4. 莱姆病
Section titled “4-4. 莱姆病”由蜱传播的Borrelia属螺旋体感染,在第2至第3期出现多种眼部病变(葡萄膜炎、视网膜血管炎、视神经炎、角膜炎等)。慢性游走性红斑是第1期的特征性皮疹,蜱咬伤史是诊断线索。通过ELISA检测血清IgM抗体滴度升高进行诊断,并使用青霉素类或四环素类抗生素治疗。需与梅毒和结节病鉴别。
4-5. 汉森病(麻风病)
Section titled “4-5. 汉森病(麻风病)”由麻风杆菌(Mycobacterium leprae)引起的慢性肉芽肿性感染,眼部病变发生率曾报道为70-80%(近年新患者中为30-40%)。主要表现为慢性肉芽肿性前葡萄膜炎,特征性表现包括虹膜珍珠、虹膜萎缩、小瞳孔和帐篷状周边虹膜前粘连。采用多药联合治疗(利福平、氨苯砜、氯法齐明),伴有葡萄膜炎时加用类固醇滴眼液。
4-6. 内源性细菌性眼内炎
Section titled “4-6. 内源性细菌性眼内炎”内源性细菌性眼内炎是指感染从其他器官感染(如肝脓肿、心内膜炎、肺炎等)经血行传播至眼内,主要致病菌为革兰阴性杆菌(如克雷伯菌、大肠杆菌),预后极差。与外源性(术后)革兰阳性球菌感染相比,进展更快,必须进行全身感染源的查找和治疗。
5. 真菌性葡萄膜炎概述
Section titled “5. 真菌性葡萄膜炎概述”真菌性眼内炎以内源性感染为主,念珠菌(Candida spp.)最常见,曲霉菌和隐球菌也是重要病原体。
主要风险因素:
- 中心静脉营养(IVH)和留置导管
- 长期使用广谱抗生素
- 免疫抑制(HIV感染、器官移植、恶性肿瘤、化疗)
- 糖尿病
- 静脉药物使用
真菌性眼内炎的特征是白色球形或棉絮状玻璃体混浊(“块状混浊”),进展比细菌性眼内炎慢。早期可能无症状或仅有轻度飞蚊症,容易被忽视。随着病情进展,会出现充血、眼痛和全葡萄膜炎。内源性真菌性眼内炎**30%**为双眼发病8)。
诊断通过血液/导管尖端培养、β-D-葡聚糖、念珠菌抗原检测以及玻璃体培养进行。治疗以抗真菌药物(伏立康唑、两性霉素B、氟康唑)联合玻璃体切除术为基础。
6. 寄生虫性葡萄膜炎概述
Section titled “6. 寄生虫性葡萄膜炎概述”6-1. 眼弓形虫病
Section titled “6-1. 眼弓形虫病”弓形虫(细胞内寄生原虫)感染全球约三分之一的人口,日本成人抗体阳性率为20–30% 11)。猫科动物为终宿主,通过摄入猫粪便中的卵囊或食用未煮熟的肉类感染。
眼弓形虫病约占葡萄膜炎病因的1%11)。后天感染的眼底表现为周边部边界不清的白色至乳白色渗出性脉络膜视网膜炎,陈旧性瘢痕病灶旁的“卫星病灶”是复发时的特征性表现。伴有前房炎症和玻璃体混浊(“雾中车灯”)。先天感染时,双眼黄斑部可见中央灰白色纤维增殖和色素沉着的瘢痕病灶。
诊断主要依据特征性眼部表现和血清抗体滴度(IgG、IgM)测定。Q值(Goldmann-Witmer系数)或PCR进行眼内液检查也有用。治疗包括口服乙酰螺旋霉素或克林霉素1.2 g/天,持续4-6周,并联合使用泼尼松0.5 mg/kg/天以控制渗出性病变。
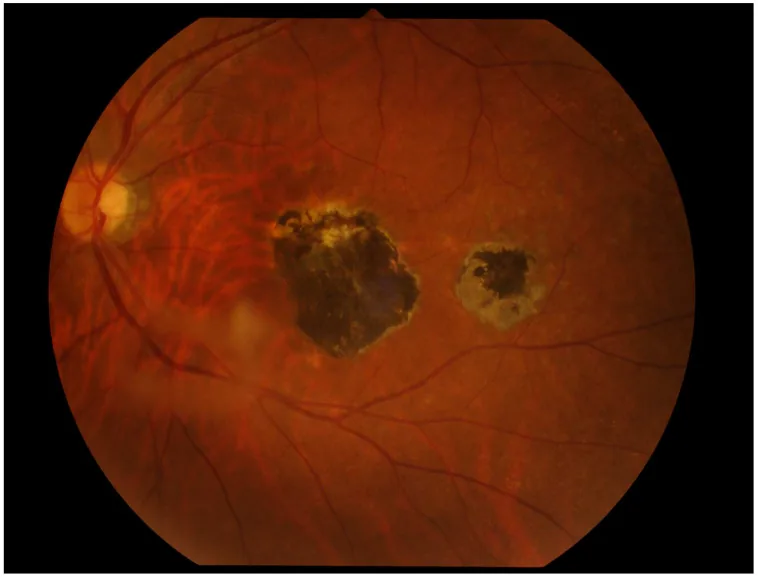
6-2. 眼弓蛔虫病
Section titled “6-2. 眼弓蛔虫病”由犬弓蛔虫(Toxocara canis)或猫弓蛔虫(Toxocara cati)幼虫移行引起,多为单眼发病。分为眼内炎型、后极部肿块型和周边部肿块型(最常见),可导致严重玻璃体混浊和视网膜脱离。诊断依靠血清抗体检测(如Toxocara CHECK® ELISA)和特征性眼部表现。治疗包括口服驱虫药(乙胺嗪)、口服类固醇,并可考虑冷冻凝固、激光光凝或玻璃体手术。
7. 诊断策略
Section titled “7. 诊断策略”7-1. 病史采集要点
Section titled “7-1. 病史采集要点”感染性葡萄膜炎的诊断需要系统性的问诊:
- 年龄和性别:CMV视网膜炎常见于艾滋病患者(多为20-40岁男性),HAU常见于九州和冲绳居民
- 地区和旅行史:前往结核病高流行地区(如东南亚、非洲)的旅行史
- 动物接触史:猫(弓形虫、巴尔通体)、狗(弓蛔虫)
- 饮食史:生肉、生鱼食用(弓形虫)
- 性行为史及HIV检查史:梅毒、巨细胞病毒
- 免疫抑制状态:HIV、恶性肿瘤、器官移植、免疫抑制剂使用
- IVH或导管史:真菌性眼内炎
- 既往带状疱疹或唇疱疹史:VZV或HSV虹膜炎
7-2. 根据眼部表现鉴别
Section titled “7-2. 根据眼部表现鉴别”| 表现 | 提示的感染性疾病 |
|---|---|
| 羊脂状KP | HSV/VZV虹膜炎、ARN、结核性葡萄膜炎 |
| 伴高眼压(≥25 mmHg)的前葡萄膜炎 | HSV/VZV虹膜炎、CMV前葡萄膜炎 |
| 周边融合性白色坏死病灶 | ARN(VZV/HSV) |
| 后极部出血伴白色浸润 | CMV视网膜炎(血管炎型) |
| 块状玻璃体混浊(增大趋势) | 真菌性眼内炎 |
| 幕状或索状玻璃体混浊 | HTLV-1相关葡萄膜炎 |
| 陈旧性瘢痕+卫星病灶 | 眼弓形虫病 |
| 周边白色肿块+玻璃体索状物 | 眼弓蛔虫病 |
| 肉芽肿性虹膜炎+脉络膜肉芽肿 | 结核性葡萄膜炎、梅毒性 |
| 视神经乳头炎+黄斑星状白斑 | 猫抓病(巴尔通体) |
7-3. 全身检查
Section titled “7-3. 全身检查”| 检查 | 目标疾病 |
|---|---|
| 血清TPHA・RPR/VDRL | 梅毒性葡萄膜炎 |
| IGRA(QuantiFERON・T-SPOT) | 结核性葡萄膜炎 |
| CMV抗原血症(C7-HRP法)・CMV-PCR | CMV视网膜炎 |
| 抗HTLV-1抗体 | HTLV-1相关葡萄膜炎 |
| 抗HIV抗体/CD4计数 | CMV/PORN/眼梅毒 |
| β-D-葡聚糖/念珠菌抗原 | 真菌性眼内炎 |
| 抗弓形虫IgG/IgM | 眼弓形虫病 |
| 抗弓首蛔虫抗体(ELISA) | 眼弓首蛔虫病 |
| 抗汉塞巴尔通体抗体 | 猫抓病 |
| 血培养和心脏超声 | 内源性细菌性眼内炎 |
7-4. 眼内液检查(房水和玻璃体液)
Section titled “7-4. 眼内液检查(房水和玻璃体液)”使用眼内液的检查是诊断感染性葡萄膜炎最重要的确诊方法,通过前房穿刺(采集房水)或玻璃体手术(采集玻璃体液)获取标本9)。
从房水或玻璃体液中提取DNA,通过PCR法检测各病原体的DNA。多重实时PCR可从小量标本中全面检测多种病毒,对ARN的鉴别诊断尤其有用19)。
感染性葡萄膜炎试剂盒(先进医疗):可同时检测HSV-1/2、VZV、CMV、EBV、HHV-6/7、HTLV-1、弓形虫DNA等,用于诊断多种病原体混合感染及难治性病例。但需注意,CMV视网膜炎早期(前房炎症细胞出现前)PCR可能检测不到。
Goldmann-Witmer比值(Q值、抗体比率)
Section titled “Goldmann-Witmer比值(Q值、抗体比率)”这是一种检测眼内是否存在病原体特异性抗体产生的方法,通过以下公式计算:
Q值 =(眼内液病毒抗体值 ÷ 眼内液IgG量)÷(血清病毒抗体值 ÷ 血清IgG量)
- Q值 >1:可能存在眼内局部抗体产生
- Q值 ≥6:确认有显著的局部抗体产生,可确定该病毒为病因
注意,Q值在发病10天内的早期可能因眼内抗体产生不足而被低估。仅凭血清抗体滴度无法进行病因诊断(大多数成人因既往感染而呈阳性)6)。
眼内液PCR使用流程
Section titled “眼内液PCR使用流程”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. 治疗原则
Section titled “8. 治疗原则”8-1. 按病原体的特异性治疗
Section titled “8-1. 按病原体的特异性治疗”| 病原体 | 首选治疗 | 补充说明 |
|---|---|---|
| HSV(ARN、虹膜炎) | ACV 10 mg/kg×3次 静脉注射 2周→VACV 1,000 mg×3次/日 口服 | 联合使用类固醇滴眼液和静脉注射抗炎 |
| VZV(ARN、虹膜炎) | ACV 10-15 mg/kg×3次 静脉注射 + VACV 口服 | PORN 参照 CMV 治疗 |
| CMV(视网膜炎) | GCV 5 mg/kg×2次 静脉注射 2-3周(诱导)→ VGCV 900 mg×2次/日 口服(维持) | 免疫恢复是根治性治疗 |
| CMV(前部葡萄膜炎) | GCV凝胶0.15%滴眼液(73%专家首选)±口服VGCV | 慢性病程可考虑12个月维持治疗(73%专家选择GCV凝胶0.15%)2) |
| 结核 | INH、RFP、PZA、EMB四联(标准6个月方案) | 酌情使用糖皮质激素 |
| 梅毒 | 苄青霉素G 2400万单位/日 静脉注射 10-14天 | 注意赫克斯海默反应 |
| 真菌(念珠菌) | 伏立康唑或两性霉素B ± 玻璃体切除术 | 以β-D-葡聚糖指标监测 |
| 弓形虫 | 乙酰螺旋霉素+类固醇或克林霉素 | 孕妇注意(使用螺旋霉素) |
| 弓蛔虫 | 乙胺嗪+类固醇 | 考虑激光/玻璃体手术 |
| 莱姆病 | 阿莫西林或多西环素 3周 | 眼部病变加用类固醇滴眼液 |
| 麻风病 | MDT(利福平、DDS、氯法齐明) | 麻风反应时需使用类固醇 |
8-2. 类固醇的合理使用
Section titled “8-2. 类固醇的合理使用”在感染性葡萄膜炎中使用类固醇时,必须先行或同时进行抗病原体治疗。类固醇的作用是减轻炎症引起的继发性组织损伤,在ARN、弓形虫病、结核性葡萄膜炎、麻风病葡萄膜炎等多种感染性葡萄膜炎中,与适当的病原体治疗联合使用。
另一方面,对于CMV视网膜炎(纯粹的机会性感染),治疗基础疾病(艾滋病)以改善免疫功能是根治性治疗,原则上不使用类固醇。
8-3. 散瞳药与眼压管理
Section titled “8-3. 散瞳药与眼压管理”为预防虹膜后粘连,前眼部炎症使用托吡卡胺-去氧肾上腺素滴眼液(每日1-6次)。对于高眼压(HSV/VZV虹膜炎、CMV前葡萄膜炎以眼压升高为特征),选择碳酸酐酶抑制剂、β受体阻滞剂等降眼压药物,但前列腺素相关药物有加重炎症的风险,需谨慎使用。
9. 按免疫抑制状态划分的风险矩阵
Section titled “9. 按免疫抑制状态划分的风险矩阵”| 背景 | 需特别关注的病原体 | 优先检查 |
|---|---|---|
| HIV感染(CD4 <50/µL) | CMV(视网膜炎、ARN、PORN)、真菌(隐球菌)、梅毒 | 眼内液PCR(多重)、CMV抗原、β-D-葡聚糖 |
| 实体器官移植后/使用免疫抑制剂 | CMV、真菌(曲霉菌、念珠菌)、EBV | CMV-PCR、β-D-葡聚糖、血培养 |
| 恶性肿瘤/化疗后 | 真菌(念珠菌、曲霉菌)、CMV | β-D-葡聚糖、血培养 |
| 长期IVH/导管留置 | 念珠菌眼内炎 | β-D-葡聚糖/血培养(必须眼科会诊) |
| 结核高风险(旅行/接触史) | 结核(脉络膜肉芽肿/血管炎型) | IGRA/胸部CT |
| MSM(男男性行为者)·HIV+ | 梅毒(眼梅毒约1~1.5%)、CMV | TPHA·RPR·HIV检查 |
| 免疫正常者(中年以上) | HSV/VZV虹膜睫状体炎·ARN | 前房水PCR·Q值 |
| 儿童/宠物接触史 | 弓蛔虫/弓形虫 | 血清抗体(ELISA) |
10. 常见问题
Section titled “10. 常见问题”首先应迅速进行眼内液PCR以鉴定病原体,一旦确定病原体,立即开始特异性治疗。突然停用类固醇可能导致炎症反跳,因此在开始抗病原体治疗后应谨慎减量。特别是结核性葡萄膜炎单独使用类固醇时,潜伏性结核再燃和播散的风险增加,因此应在呼吸内科协作下紧急进行全身检查(胸部CT、IGRA)。
治疗结束后,弓形虫仍以耐药性包囊形式存在于萎缩瘢痕病灶中。约5%~30%的病例因免疫力下降或妊娠而复发。对于频繁复发的患者,可考虑使用甲氧苄啶-磺胺甲噁唑进行长期预防性治疗。妊娠期间,若弓形虫抗体阴性的孕妇发生原发感染,存在垂直传播给胎儿的风险(约40%),因此应指导其避免接触猫粪便、土壤和生肉。
11. 相关文章
Section titled “11. 相关文章”病毒性葡萄膜炎
Section titled “病毒性葡萄膜炎”细菌性及其他感染性葡萄膜炎
Section titled “细菌性及其他感染性葡萄膜炎”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
